경피적 관상동맥 중재술
가이드라인 개발 연구
C
ontent
s
1. 경피적 관상동맥 중재시술 보험인정 권고안 요약
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
3
2. 배경
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
6
3. 기존 가이드라인 고찰
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
8
1) 외국 가이드라인
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
8
① 임상진료 지침 (Guideline for PCI or coronary revascularization)
·
·
·
·
·
·
·
8
② 적절성 기준 (appropriateness criteria)
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
9
2) 국내 가이드라인
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
11
4. 경피적 관상동맥 중재술 권고안 개발
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
13
1) 권고안의 방향
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
13
2) 권고안의 기준
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
13
3) 경피적 관상동맥 중재시술 조사표
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
16
5. 관상동맥 중재시술 보험인정 권고안
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
17
1) 안정형 협심증의 중재시술 권고안
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
17
2) 급성 관상동맥 증후군의 중재시술 권고안
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
18
3) 무증상 허혈의 중재시술 권고안
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
20
4) 본 권고안의 활용
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
22
6. 향후 연구 제언
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
23
7. 참고문헌
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
24
8. 별첨
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
31
1) 경피적 관상동맥 중재시술 조사표
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
31
2) 임상진단 상병코드
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
32
9. 심사1실 질의 및 요청사항에 대한 답변서
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
·
37
1
경피적 관상동맥 중재시술 보험인정 권고안 요약
안정형 협심증의 중재시술 권고안
* 심근허혈검사
- 심근 허혈 기능 검사 ; 운동부하심전도, 부하심초음파, 핵의학 검사 (MIBI-SPECT) 등의 관상동맥 관류 영상 검사, 혈류분획검사 (FFR), 심초음파 상 새로 생긴 국소벽 운동장애 - 혈관내 영상검사 (IVUS, OCT 등) ; 의미 있는 혈관 단면적 감소 혹은 동맥경화반의 파열 **약물치료 :
연속된 병변 (tandem lesion), 심근교와 복합된 병변, 긴 병변 (diffuse lesion)등의 경우와 최적의 약물치료에도 흉통이 계속되는 경우 환자의 전신상태와 동반질환, 좌심실기능, 허혈범위, 다른 혈관의 상태, 시술의 위험도 등을 고 려하여 주치의가 중재시술 시행 여부를 포함한 치료 방침결정
급성 관상동맥 증후군의 중재시술 권고안
*
미정 :
환자의 전신상태와 동반질환, 좌심실기능, 다른 혈관의 상태, 시술의 위험도, 심근허혈 기능검사 또는 심근 허혈 혈관영상 검사의 결과에 따라 결정무증상 허혈의 중재시술 권고안**
*심근허혈검사
- 심근 허혈 기능 검사 ; 운동부하심전도, 부하심초음파, 핵의학 검사 (MIBI-SPECT) 등의 관상동맥 관류 영상 검사, 혈류분획검사 (FFR), 심초음파 상 새로 생긴 국소벽 운동장애 - 혈관내 영상검사 (IVUS, OCT 등) ; 의미 있는 혈관 단면적 감소 혹은 동맥경화반의 파열 ** 심근허혈의 범위가 관동맥조영술과 심초음파검사 상 좌심실의 10%이상으로 예상되는 경우, 혹은 영상검사 상 허혈의 범위가 좌심실의 10% 이상인 경우를 대상으로 한다.2
배경
식생활의 서구화와 노인인구의 증가로 인해 우리나라에서도 선진국 질환인 허혈성심 질환이 급격히 늘고 있는데, 2012년도 통계청 자료에 의하면 순환기계통 질환으로 인한 사망은 전체 2위로 파악된다 (그림 1). 사망과 연관된 심장질환의 많은 부분이 동맥경화 증으로 인해 관상동맥이 좁아지거나 막혀서 발생하는 허혈성 심장질환이다. 그림 1 허혈성 심장질환을 치료하는 방법으로는 경피적 관상동맥 중재시술이 대표적인데, 세 계적인 추세와 같이 국내에서도 그 건수가 증가하고 있다 (표 1). 표 1. 연도별 PCI 청구기관수 및 건수또한 재협착을 감소시킨 약물스텐트가 널리 사용되면서 표준치료법으로 자리잡았고, 그 적응증의 범위가 날로 확대되어 가고 있다. 그에 따라 다혈관질환의 치료에도 중재시 술이 사용되면서 시술 건당 진료비도 함께 증가하고 있는 추세이다. (표 2) 표 2. 연도별 PCI 건당 진료비 중재시술 관련 의료비의 증가와 함께 약물풍선과 같은 새로운 치료법도 지속적으로 개 발되고 있어 이에 관련해 적절한 가이드라인이 필요한 시점이다.
3
기존 가이드라인 고찰
1) 외국 가이드라인
① 임상진료 지침 (Guideline for PCI or coronary revascularization)
미국과 유렵 등 해외에서는 관상동맥 중재시술에 대한 임상 진료 지침 (Guideline)을 지속적으로 발간하고 있다. 유럽심장학회는 2005년과 2010년 권고안을 제작하였고, 1 ACC, AHA, SCAI 등 유관학회들이 공동으로 진료지침을 만드는 미국은2005년 이후 2011년까지 매 2년마다 개정본을 발간한바 있다. 2
임상지침은 임상진단, 병변의 위치와 특성, 당뇨/신부전/고령 등 다양한 위험요인 별로 시술의 적응증 (indication)과 함께 시술기구와 약제의 사용에 이르기까지 폭넓은 주제에 대해 현재까지의 임상 근거들을 고찰하고 진료 지침을 권고하고 있다. 각 지침들은 권고 내용에 따라 권고수준과 근거수준을 각각 class I~III와 grade A~C로 차등화하여 제시 하고 있다. (표 3)
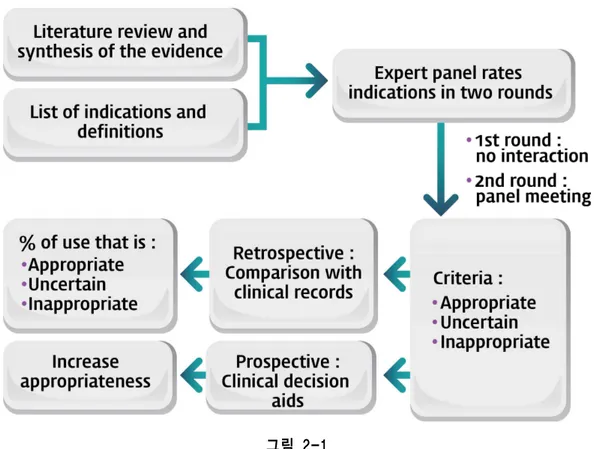
② 적절성 기준 (appropriateness criteria)
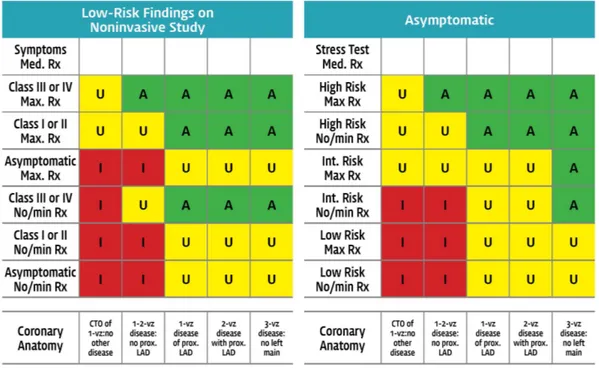
미국 심장학회에서는 임상진료 지침 외에 중재시술의 적절성 (appropriateness)을 평 가할 수 있는 적절성 기준 (appropriateness criteria)을 별도로 제시하고, 국가 레지스트 리 (national cardiovascular data registry, NCDR)을 통해 이를 모니터링하고 있다. 3
적절성 기준은 임상진단, 증상 (흉통의 정도), 조영검사 결과, 허혈검사 결과를 바탕으 로 180여개의 임상 시나리오를 작성하여, 17명의 전문가 패널 (심장내과-중재시술 4인, 심장내과-비중재시술8인, 외과의 4인, 공무원 1인)의 리뷰를 통해 적절성 여부를 점수 화한 뒤, 적절 (appropriate), 불확실 (uncertain), 부적절 (inappropriate)의 범주로 분류 한다.3 (그림 2) 이를 통해 NCDR에 참여하는 각 의료기관들은 전체 의료기관들의 적절 시술 분포 중에서의 위치를 파악하고 스스로의 진료 행태를 점검할 수 있다.
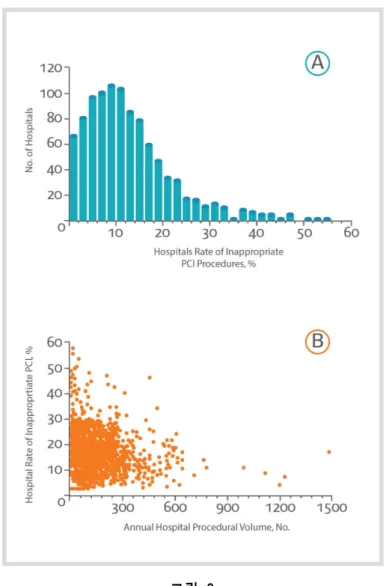
그림 2-2 미국의 중재시술 적절성 기준을 이용하여 실제 임상에서 시행되고 있는 중재시술을 평 가하였을 때, 급성 관상동맥 증후군의 경우 부적절하다고 생각되는 시술은 1.1%밖에 되지 않았지만 협심증이나 무증상 허혈 등 elective case인 경우 부적절한 것을 분류되는 경우 가 11.6%에 달하였다고 보고하고 있다. 4 또한 적절성 여부가 불분명한 경우가 38.0%로, 적절하다고 분류할 수 있었던 시술은 50.4%밖에 되지 않았다. (그림 3) 이는 NCDR이라 는 국가레지스트리에 자발적으로 참여하여 모니터링을 하고 있는 기관들만을 대상으로 한 것으로, 전체 기관으로 확대하면 부적절 범주의 시술이 더 증가할 것으로 예상된다. 5
그림 3 이러한 점 때문에 적절성 기준에서도 부적절 범주가 시술의 금기를 의미하는 것은 아 니므로 시술의 필요성은 개별 환자마다 판단할 것을 명시하고 있다. 이와 같이 각 케이스 별 적절성에 대한 판단과 관련해서는 논란의 여지가 있을 수 있으나, 전반적으로는 기관 과 의사별로 적절/부적절 시술의 비율을 모니터링하고 상대비교하는데 활용하고 있다. 이 때문에 메디케어와 같은 건강보험에서 기관을 평가하기 위해 NCDR을 통한 적절성 모니터링을 요구하기도 하지만, 이를 개별 케이스의 심사와 보험금 지급 여부의 판단에 활용하는 것은 아니다.
2) 국내 가이드라인
2000년대 중반까지 관상동맥 중재시술 관련 국내 가이드라인은 없었다. 이에 2005년 보건복지부의 지원으로 허혈성심질환 임상연구센터가 설립되었고, 센터에서 작성한2007년 허혈성심질환 표준진료권고안 내에 관상동맥 중재시술의 가이드라인이 포함되 어 있다. 2010년에는 3년간의 변경 내용을 반영한 개정판이 제작되었으며, 2011년과 2012년에는 5개의 개별 주제 업데이트가 이루어진바 있다. (표 4) 이 권고안들은 유럽과 미국의 진료지침 (guideline)의 형식과 근거 수준 (class & grade)을 이용하여 그 내용 을 기술하였다.
4
경피적 관상동맥 중재술 권고안 개발
1) 권고안의 방향
전술한 바와 같이 중재시술 관련 권고안들은 임상 지침 (clinical guideline), 적절성 기준 (appropriate criteria) 등과 같이 목적에 따라 서로 다른 형식과 내용으로 제작이 됨. 그 상위에는 교과서적인 적응증 (indication) 기준이 존재한다. 연구용역 착수보고회 및 건강보험심사평가원 (이하 심평원)과의 합동회의에서 이와 관 련한 논의가 있었으며, 심평원은 임상의의 해석의 폭이 다양한 진료 지침 (guideline)보 다는 시술 시행 자체에 대한 보험심사 평가에 활용할 수 있는 기준을 요구하였다. (착수 보고회 기록 및 회의록 참조) 이를 위해서는 미국의 적절성 기준과 같이 구체적인 시나 리오에 기반한 지침이 유용할 수 있으나, 앞서 고찰한 바와 같이 미국의 적절성 기준은 개별 시술의 평가나 심사를 위한 것이 아니다. 이에 학회는 심평원과 2회에 걸쳐 회의를 갖고 적절성 (appropriateness)은 장기적으 로는 연구/개발되어야나 단기간 내에 만들어 질 수 있는 것이 아니며, “학술적 연구의 대 상이고 개별 심사에 활용하는 것은 적절치 않다”는데 동의한바 있다. (회의록 참조) 최종적으로, 시술 가이드라인을 토대로 심사평가에 활용할 수 있는 적응증의 제시와, 적응증 해당 여부를 판단할 수 있는 표준화된 양식(format)을 개발하기로 하였으며 이를 통해 의료기관 간, 의료기관-심평원 간의 의사소통을 원활히 하고, 심사자료를 표준화할 수 있도록 유도하기로 하였다.2) 권고안의 기준
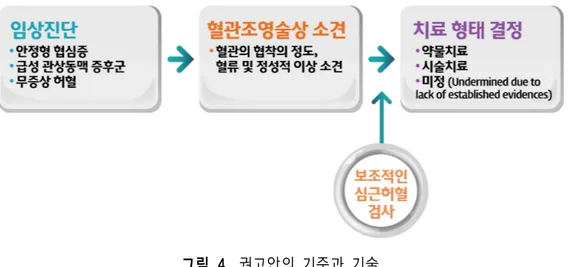
본 권고안에서는 허혈성 심장질환을 안정형 협심증 (stable angina)과 급성 관동맥 증 후군 (acute coronary syndrome), 그리고 무증상 허혈 (silent ischemia)로 크게 구분 하여, 각 진단 별로 관상동맥 중재시술의 적응증을 작성하였다. 임상 적용이 용이하도록 관상동맥 조영술 (coronary angiography) 소견을 기준으로 하고, 권고 내용은 시술적 치료가 도움이 되는 경우 ‘시술’로, 도움이 되지 않는 경우에는 ‘약물치료’로 제시하였다. 아직까지 중재시술의 역할이 확실하지 않은 경우에는 ‘미정’ (undetermined)으로 분류 하였는데, 이 경우 담당의가 여러가지 임상적인 증거들을 종합하여 치료 방법을 결정하 여야 할 것이다. (그림 4)그림 4. 권고안의 기준과 기술
시술이나 약물치료를 권고하는 경우에도 반드시 해당 치료만을 해야하는 것으로 해석 하지 않도록 주의해야 하는데, 이는 매 환자마다 시술의 시행 여부에 따른 이득과 위험도 를 모두 고려하여 개별적으로 결정하여야 하기 때문이다.
관상동맥 병변은 협착 정도에 따라 70% 이상인 경우 유의한 협착, 혹은 심한 협착으로 보고, 40%~70%는 중등도 (intermediate, moderate), 40% 미만은 경도 (mild)로 분류 한다.1 중등도 협착의 경우에는 허혈의 증거가 함께 있을 때 허혈을 유발하는 유의한 협 착으로 생각한다.2 허혈의 증거는 심근허혈검사 결과를 바탕으로 판정하게 되는데, 이를 위해 운동부하심 전도, 부하심초음파, 핵의학 검사 (MIBI-SPECT, PET 등)와 같은 관상동맥 관류 영상 검사, 혈류분획검사 (FFR) 등이 사용된다.3,4 (그림 5) 그림 5. 심근허혈검사의 범위
심초음파 검사 상 협착이 있는 부위에 새로이 발생한 국소벽 운동 장애도 허혈을 시사 하지만, 심근염 (myocarditis), 스트레스성 심근병증 (stress-induced cardiomyopathy) 등 타질환에 의한 가능성도 있으므로, 임상 증거들을 종합하여 판단하여야 한다.
혈관내 영상검사 (혈관내 초음파 IVUS, 광학단층촬영 OCT)는 동맥경화반의 모양, 특 성에 대한 정보를 통해 취약성 동맥경화반 (vulnerable plaque) 및 파열 (plaque rupture) 을 구분할 수 있는데, 이들은 불안정형 협심증 및 심근경색의 발생과 관련이 있는 것으로 생각되고 있다. 또한 영상검사들은 시술 최적화에 유용하게 활용되어 시술 후 예후를 호 전시키는 것으로 보고되고 있다.5-9
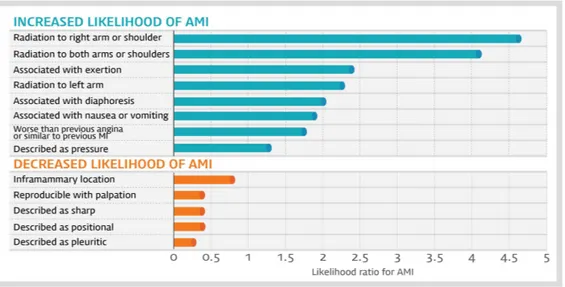
또한 혈관내 영상검사 (IVUS, OCT)는 직접적으로 허혈을 판단할 수 있는 기능적 검사 는 아니지만, 많은 연구들에서 최소단면적의 측정을 통해 FFR 상의 허혈을 예측할 수 있는 것으로 보고하고 있다. 과거에는 최소단면적 (minimal lumen area, MLA) 4.0 mm2 미만인 경우를 시술의 기준으로 삼았으나, 최근 FFR을 이용한 연구들에서는 2.0 ~ 4.0 mm2 사이의 다양한 기준을 보고하고 있다.10-12 좌주간지 (left main)의 경우에는 최소단 면적 4.8~6 mm2을 시술 기준으로 제안하고 있다.13 보다 정확한 기준에 대해서는 추가 적인 연구 결과를 주목해야 할 것이다. 조영술이나 영상검사에서 관상동맥 협착이 심해도 흉통이 비전형적이거나, 다른 심근 허혈 검사 결과와 병변의 위치가 일치하지 않는 경우에는 FFR 등 허혈의 위치를 확인할 수 있는 추가적인 심근허혈검사를 시행하는 것이 도움이 된다. 이는 다른 원인에 의한 흉통이 있는 환자에서 우연히 관상동맥질환이 동반되어 있을 가능성을 배제할 수 없기 때문이다. 전형적인 협심증 증상은 운동이나 추위, 스트레스에 의해서 발생/악화되고, 휴식이나 설하 니트로글리세린에 의해 호전된다. 통증은 거의 2~10분 정도 지속되며, 방사통이나 호흡곤란 등을 동반하는 경우도 있다. 심근경색의 경우에는 통상적으로 30분 이상 흉통 이 지속된다. 날카로운 느낌의 통증이나 수초 이내의 짧은 증상, 촉진/타진시의 통증은 비전형적인 흉통으로, 허혈성 심질환보다는 다른 원인에 의한 증상일 가능성이 높다.14 (그림 6)
그림 6. 흉통에 따른 심근경색 예측 상기의 소견들 외에도 시술적 치료의 결정에는 환자의 연령과 과거력을 포함하는 전신 상태, 심기능, 심근허혈 범위, 증상의 정도, 비용, 시술의 위험도 등을 함께 고려하여야 한다. 다만 이러한 모든 기준을 권고안에서 다루는 것은 효율적일지도 않을 뿐더러 불가 능에 가까운 일일 것이기에, 이번 권고안은 최소한의 기준을 사용하여 복잡하지 않도록 함으로써 임상 현장에서의 혼란을 최소화하고 실제 활용성을 높이고자 하였다. 또한 본 권고안에서는 편의상 임상진단과 조영검사 소견, 그리고 심근허혈검사의 순으 로 알고리듬을 작성하였으나, 이는 진단과 검사가 이루어지는 시간의 순서를 의미하는 것이 아니다. 실제로 FFR과 혈관내 이미지 검사를 제외한 심근허혈기능검사들은 많은 경우가 조영검사 이전에 이루어지며, 임상 진단 역시 환자의 증상과 조영검사 및 허혈검 사를 모두 종합한 뒤에 최종적으로 내려지게 된다.
3) 경피적 관상동맥 중재시술 조사표
실제 임상 현장에서 중재시술이 어떻게 이뤄지고 있는지, 시술의 적응증을 제시하는 권고안의 기준을 충족하는 시술의 비율은 어떻게 되는지를 모니터링하고 피드백하려면 현재는 중재시술 기록지에서 정보를 파악해야하지만, 각 기관별로 서로 다른 기록 양식 으로 쉽지 않을 뿐 아니라 누락되는 정보도 적지 않아 불가능하다. 이에 본 권고안에서는 표준화된 경피적 관상동맥 중재시술 조사표를 함께 작성하여 본 보고서에 첨부하였다. 가급적 입력을 시행하는 기관의 부담이 적도록 하여 조사표가 쉽게 활용될 수 있도록 노력하였으나 이는 최종 완성본이 아니며, 이후 의견 수렴 내용에 따라 변경 가능하다. 또한 본 연구가 끝난 뒤에도 자료 수합을 통해 자료의 충실도, 입력의 용이성 등을 모니 터링하고, 추후 변경되는 내용을 반영한 지속적인 업데이트가 필요하다.5
관상동맥 중재시술 보험인정 권고안
1) 안정형 협심증의 중재시술 권고안
안정형 협심증의 치료에서 중재시술은 사망과 심근경색 발생 측면에서는 최적화된 약 물치료 (maximal optimized medical therapy)와 크게 다르지 않았지만 협심증 증상을 효과적으로 호전시킬 수 있으며15,16, 그에 따라 의료기관 방문 횟수도 줄일 수 있다. 또한 약물치료는 중재시술보다 많은 수의 약제를 처방하게 되어 약물사고의 위험도가 높고, 장기적인 비용의 증가를 야기할 수 있다.17 또한 최근에는 중재시술을 시행한 경우가 약 물치료보다 심혈관계 사건이 적게 발생했다는 연구 보고도 있어 협심증 환자에서의 중재 시술의 역할이 더 확대될 가능성도 있어 보인다. 184,19 따라서 중재시술은 협심증의 치료에서 약물치료와 함께 고려할 수 있는 효과적인 방법 이다. 하지만 관상동맥 중재시술 역시 침습적 치료인 만큼 시술 과정에서 출혈, 혈관 손 상, 뇌혈관계 사고 등의 합병증이 발생할 수 있다는 것과 시술 후에도 스텐트 혈전증, 스텐트 재협착이 생길 수있다는 점을 염두에 두고, 개별 환자의 중재시술 선호도와 위험 도를 고려하여 치료 방법을 결정하여야 한다. 그림 7. 안정형 협심증의 중재시술 권고안
* 심근허혈검사
- 심근 허혈 기능 검사 ; 운동부하심전도, 부하심초음파, 핵의학 검사 (MIBI-SPECT) 등의 관상동맥 관류 영상 검사, 혈류분획검사 (FFR), 심초음파 상 새로 생긴 국소벽 운동장애 - 혈관내 영상검사 (IVUS, OCT 등) ; 의미 있는 혈관 단면적 감소 혹은 동맥경화반의 파열** 약물치료 :
연속된 병변 (tandem lesion), 심근교와 복합된 병변, 긴 병변 (diffuse lesion) 등의 경우와 최적의 약물치료에도 흉통이 계속되는 경우 환자의 전신상태와 동반질환, 좌심실기능, 허혈범위, 다른 혈관의 상태, 시술의 위험도 등을 고려하여 주치의가 중재시술 시행 여부를 포함한 치료 방침 결정 표 52) 급성 관상동맥 증후군의 중재시술 권고안
급성 관상동맥 증후군 (Acute coronary syndrome, ACS; STEMI, non-STEMI, unatable angina)의 치료에서 관상동맥 중재시술의 목표는 사망의 위험도를 줄이고 환자의 증상 을 개선시키는 것이다. 환자의 예후를 향상시키기 위해서는 조기에 위험도를 평가하여 침습적 치료 전략을 세워야 한다. 관상동맥 중재시술의 치료 시기에 관한 연구들에 의하면, 조기 중재시술이 심근허혈의 위험도를 줄이는 것으로 보고되었다.20-25 따라서 환자가 거부하거나 금기가 있는 것이 아니라면, 급성관상동맥증후군 환자의 치료시에는 가급적 중재시술을 우선적으로 고려 하는 것이 타당하다. 하지만 이러한 판단은 중재시술에 따른 합병증의 위험성과 함께, 연령, 동반질환 등 환자의 전신상태를 함께 고려하여 환자 개개인별로 이루어져야 할 것 이다. ST 분절 상승 심근경색 (STEMI)의 중재시술적 치료에서, 그동안은 원인 병변 이외의 병변 (non-culprit lesion)에 대한 중재시술 (PCI)을 원인 병변에 대한 시술 (PCI for
culprilt lesion)과 동시에 시행하는 것은 금기시되어 왔다.26-28 필요하다면 원인 병변에 대한 시술 후 환자의 상태와 질병의 심각도에 따라 단계적으로 시행하도록 (staged PCI for non-culprilt lesions) 권고하고 있다.26-28 하지만, 최근의 무작위배정 연구에서 원인 병변 이외의 병변에 대한 예방적인 중재시술을 함께 시행한 경우 심혈관계 사망률, 심근 경색이 감소했다는 연구 결과가 보고되어29 향후 동시 시술을 적극적으로 고려하는 전략 이 강조될 수도 있을 것으로 전망된다. 그림 8. 급성 관상동맥 증후군의 중재시술 권고안
* 미정 :
환자의 전신상태와 동반질환, 좌심실기능, 다른 혈관의 상태, 시술의 위험도, 심근허혈 기능검사 또는 심근 허혈 혈관영상 검사의 결과에 따라 결정 표 63) 무증상 허혈의 중재시술 권고안**
무증상 허혈의 경우에는 중재시술의 증상 개선 효과를 기대할 수 없으므로 치료의 결 정에 더욱 신중해야 한다. 현재 가이드라인에서는 증상이 없는 경우에는 허혈의 범위를 고려하여 시술을 결정하 도록 권고하고 있다.2 이는 핵의학 검사를 이용한 대규모 레지스트리 연구30(그림 9)와 COURAGE 연구31에서 일관되게 심근허혈의 범위가 클 때에는 중재시술이 사망률과 심 근경색을 감소시켰다고 보고하고 있기 때문이다. 그림 9. 심근허혈 범위에 따른 중재시술의 사망률 감소 이와 유사하게 허혈의 범위가 클 것으로 생각되는 좌주간부 병변의 경우에도 약물치료 보다 관상동맥우회수술이나 중재시술이 사망률을 분명히 감소시키는 것으로 알려져 있다.32 따라서 무증상 허혈의 경우에는 주치의가 협착의 정도와 함께 혈관의 크기, 병변의 위 치와 허혈의 범위, 심기능을 함께 고려하여 중재시술 여부를 판단하여야 한다. 과거 심근경색이 있었던 환자들 중 무증상허혈이 있는 환자들을 중재시술로 치료한 경 우가 약물치료에 비해 사망, 심근경색 등 심혈관 이벤트가 적게 발생했다는 연구 결과도 있어,18 향후 연구 결과에 따라 중재시술의 역할이 더 확대될 수도 있을 것으로 전망된다.그림 10. 무증상 허혈의 중재시술 권고안
* 심근허혈검사
- 심근 허혈 기능 검사 ; 운동부하심전도, 부하심초음파, 핵의학 검사 (MIBI-SPECT) 등의 관상동맥 관류 영상 검사, 혈류분획검사 (FFR), 심초음파 상 새로 생긴 국소벽 운동장애 - 혈관내 영상검사 (IVUS, OCT 등) ; 의미 있는 혈관 단면적 감소 혹은 동맥경화반의 파열**
심근허혈의 범위가 관동맥조영술과 심초음파검사 상 좌심실의 10%이상으로 예상되는 경우, 혹은 영상검사 상 허혈의 범위가 좌심실의 10% 이상인 경우를 대상으로 한다. 표 74) 본 권고안의 활용
전술한 바와 같이 시술적 치료의 결정에는 임상 진단, 조영검사 소견 뿐 아니라 환자의 연령과 과거력을 포함하는 전신상태, 심기능, 심근허혈 범위, 증상의 정도, 비용, 시술의 위험도 등을 함께 고려하여야 한다. 실제 임상 현장에서는 허혈기능검사가 음성이라고 하더라도 흉통이 전형적이거나, 투약치료에도 증상이 조절되지 않으면 혈관조영술을 시 행하는 경우가 적지 않다. 이는 허혈기능검사 역시 위양성, 위음성의 가능성이 있기 때문 으로, 결국 최종 중재시술의 시행 여부틑 환자의 증상과 모든 검사 결과들을 종합하여 결정하여 내리게 되는 것이다. 다만 이러한 모든 기준을 권고안에서 다루는 것은 효율적일지도 않을 뿐더러 불가능에 가까운 일일 것이기에, 이번 권고안은 최소한의 기준만을 제시하여 큰 혼란 없이 쉽게 임상 현장에서 활용할 수 있도록 하였다. 즉, 시술의 적응증에 초점을 맞추어 최소한의 기준을 권고하는 것이지, 반드시 시술 혹은 약물치료만을 해야한다고 제시하는 것은 아 니다. 환자의 치료 방법에 대해서는 매 환자마다 시술의 시행 여부에 따른 이득과 위험도 를 모두 고려하여 개별적으로 결정하여야 한다. 보다 상세한 기준이 필요한 부분에 대해서는 실제 중재시술의 활용을 모니터링/분석한 결과를 바탕으로 이후 지속적인 업데이트를 할 예정이다.6
향후 연구 제언
본 “경피적 관상동맥 중재시술 (percutaneous coronary intervention, PCI) 보험인정 권고안” (이하 권고안)은 임상 현장에서 중재시술을 결정하는데 도움이 되고, 중재시술의 질관리 및 연구에 활용될 수 있는 지침을 우리나라 현실에 적절하게 개발하는 것을 목적 으로 작성되었다. 이에 본 연구자들은 우리나라에 적합한 가이드라인의 개발 방법론부 터, 다양한 임상 시나리오의 개발 및 각 시나리오별 시술의 적절성을 제안코자 총 3년에 걸친 연구를 제안하였다. 하지만 연구 조건의 제약으로 5개월이라는 제한된 시간과 인력, 비용으로 이 모든 연구 를 진행하는 것은 불가능하였으며, 심평원과의 논의를 거쳐 이번 연구에서는 중재시술의 심사평가에도 활용될 수 있는 가장 기본적인 기준을 작성하는 것으로 하였다. 이와 함께 중재시술의 적합성 확인을 위한 조사양식을 개발하여 향후 중재시술의 현황을 파악할 수 있도록 하였다. 실제 사례에 적용 가능한 보다 상세한 시나리오의 개발과 시술 적절성에 대해서는 추 가적인 연구가 필수적이다. 또한 조사양식을 통해 현재 우리나라의 중재시술의 현황을 모니터링하고, 이를 바탕으로 향후 가이드라인의 설정과 나아가 정책 개발의 근거 자료 로 활용하여야 할 것이다. 이러한 자료의 수집 및 활용은 객관성과 공정성의 확보를 위하 여 학회 주도의 사업으로 이루어져야 할 것이다.
7
참고문헌
1. Task Force on Myocardial Revascularization of the European Society of Cardiology (ESC) and the European Association for Cardio-Thoracic Surgery (EACTS), European Association for Percutaneous Cardiovascular Interventions (EAPCI), Wijns W, Kolh P, Danchin N, Di Mario C, Falk V, Folliguet T, Garg S, Huber K, James S, Knuuti J, Lopez-Sendon J, Marco J, Menicanti L, Ostojic M, Piepoli MF, Pirlet C, Pomar JL, Reifart N, Ribichini FL, Schalij MJ, Sergeant P, Serruys PW, Silber S, Sousa Uva M, Taggart D. Guidelines on myocardial revascularization. Eur Heart J. 2010;31:2501-2555.
2. Levine GN, Bates ER, Blankenship JC, Bailey SR, Bittl JA, Cercek B, Chambers CE, Ellis SG, Guyton RA, Hollenberg SM, Khot UN, Lange RA, Mauri L, Mehran R, Moussa ID, Mukherjee D, Nallamothu BK, Ting HH. 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention. J Am Coll Cardiol. 2011;58:e44-e122.
3. Patel MR, Dehmer GJ, Hirshfeld JW, Smith PK, Spertus JA. ACCF/SCAI/STS/ AATS/AHA/ASNC/HFSA/SCCT 2012 Appropriate use criteria for coronary revascularization focused update: a report of the American College of Cardiology Foundation Appropriate Use Criteria Task Force, Society for Cardiovascular Angiography and Interventions, Society of Thoracic Surgeons, American Association for Thoracic Surgery, American Heart Association, American Society of Nuclear Cardiology, and the Society of Cardiovascular Computed Tomography. J Am Coll Cardiol. 2012;59:857-881.
4. Chan PS, Patel MR, Klein LW, Krone RJ, Dehmer GJ, Kennedy K, Nallamothu BK, Weaver WD, Masoudi FA, Rumsfeld JS, Brindis RG, Spertus JA. Appropriateness of percutaneous coronary intervention. JAMA. 2011;306:53-61.
5. Hannan EL, Cozzens K, Samadashvili Z, Walford G, Jacobs AK, Holmes DR, Stamato NJ, Sharma S, Venditti FJ, Fergus I, King SB. Appropriateness of
coronary revascularization for patients without acute coronary syndromes. J Am Coll Cardiol. 2012;59:1870-1876.
6. Pijls NHJ, Fearon WF, Tonino PAL, Siebert U, Ikeno F, Bornschein B, van't Veer M, Klauss V, Manoharan G, Engstrøm T, Oldroyd KG, ver Lee PN, MacCarthy PA, de Bruyne B, FAME Study Investigators. Fractional flow reserve versus angiography for guiding percutaneous coronary intervention in patients with multivessel coronary artery disease: 2-year follow-up of the FAME (Fractional Flow Reserve Versus Angiography for Multivessel Evaluation) study. J Am Coll Cardiol. 2010;56:177-184.
7. de Bruyne B, Pijls NHJ, Kalesan B, Barbato E, Tonino PAL, Piroth Z, Jagic N, Mobius-Winckler S, Rioufol G, Witt N, Kala P, MacCarthy P, Engstrøm T, Oldroyd KG, Mavromatis K, Manoharan G, Verlee P, Frobert O, Curzen N, Johnson JB, Jü ni P, Fearon WF, FAME 2 Trial Investigators. Fractional flow reserve-guided PCI versus medical therapy in stable coronary disease. N Engl J Med. 2012;367:991-1001.
8. Rogacka R, Latib A, Colombo A. IVUS-Guided Stent Implantation to Improve Outcome: A Promise Waiting to be Fulfilled. Curr Cardiol Rev. 2009;5:78-86. 9. Kim J-S, Kang T-S, Mintz GS, Park B-E, Shin Dong-Ho, Kim B-K, Ko Y-G, Choi D, Jang Y, Hong M-K. Randomized Comparison of Clinical Outcomes Between Intravascular Ultrasound and Angiography-Guided Drug-Eluting Stent Implantation for Long Coronary Artery Stenoses. JACC Cardiovasc Interv. 2013;
10. Barlis P, Schmitt JM. Current and future developments in intracoronary optical coherence tomography imaging. EuroInterv. 2009;4:529-533.
11. Prati F, Regar E, Mintz GS, Arbustini E, Di Mario C, Jang I-K, Akasaka T, Costa M, Guagliumi G, Grube E, Ozaki Y, Pinto F, Serruys PWJ, Expert's OCT Review Document. Expert review document on methodology, terminology, and clinical applications of optical coherence tomography: physical principles,
methodology of image acquisition, and clinical application for assessment of coronary arteries and atherosclerosis. Eur Heart J. 2010;31:401-415.
12. Tearney GJ, Regar E, Akasaka T, Adriaenssens T, Barlis P, Bezerra HG, Bouma B, Bruining N, Cho JM, Chowdhary S, Costa MA, de Silva R, Dijkstra J, Di Mario C, Dudek D, Dudeck D, Falk E, Falk E, Feldman MD, Fitzgerald P, Garcia-Garcia HM, Garcia H, Gonzalo N, Granada JF, Guagliumi G, Holm NR, Honda Y, Ikeno F, Kawasaki M, Kochman J, Koltowski L, Kubo T, Kume T, Kyono H, Lam CCS, Lamouche G, Lee DP, Leon MB, Maehara A, Manfrini O, Mintz GS, Mizuno K, Morel M-A, Nadkarni S, Okura H, Otake H, Pietrasik A, Prati F, Rä ber L, Radu MD, Rieber J, Riga M, Rollins A, Rosenberg M, Sirbu V, Serruys PWJC, Shimada K, Shinke T, Shite J, Siegel E, Sonoda S, Sonada S, Suter M, Takarada S, Tanaka A, Terashima M, Thim T, Troels T, Uemura S, Ughi GJ, van Beusekom HMM, van der Steen AFW, van Es G-A, van Es G-A, van Soest G, Virmani R, Waxman S, Weissman NJ, Weisz G, International Working Group for Intravascular Optical Coherence Tomography (IWG-IVOCT). Consensus standards for acquisition, measurement, and reporting of intravascular optical coherence tomography studies: a report from the International Working Group for Intravascular Optical Coherence Tomography Standardization and Validation. 2012. p. 1058-1072.
13. Park SJ, Ahn J-M, Kang S-J. Paradigm shift to functional angioplasty: new insights for fractional flow reserve- and intravascular ultrasound-guided percutaneous coronary intervention. Circulation. 2011;124:951-957.
14. Ahn J-M, Kang S-J, Mintz GS, Oh J-H, Kim W-J, Lee J-Y, Park D-W, Lee S-W, Kim Y-H, Lee CW, Park S-W, Moon DH, Park SJ. Validation of minimal luminal area measured by intravascular ultrasound for assessment of functionally significant coronary stenosis comparison with myocardial perfusion imaging.
JACC Cardiovasc Interv. 2011;4:665-671.
15. Kang S-J, Lee J-Y, Ahn J-M, Mintz GS, Kim W-J, Park D-W, Yun S-C, Lee S-W, Kim Y-H, Lee CW, Park S-W, Park SJ. Validation of intravascular
ultrasound-derived parameters with fractional flow reserve for assessment of coronary stenosis severity. Circ Cardiovasc Intervent. 2011;4:65-71.
16. la Torre-Herná ndez de JM, Herná ndez Hernandez F, Alfonso F, Rumoroso JR, Lopez-Palop R, Sadaba M, Carrillo P, Rondan J, Lozano I, Ruiz-Nodar JM, Baz JA, Fernandez Nofrerias E, Pajin F, Garcia Camarero T, Gutierrez H, LITRO Study Group (Spanish Working Group on Interventional Cardiology). Prospective application of pre-defined intravascular ultrasound criteria for assessment of intermediate left main coronary artery lesions results from the multicenter LITRO study. J Am Coll Cardiol. 2011;58:351-358.
17. Longo D, Fauci A, Kasper D, Hauser S, Jameson J, Loscalzo J. Harrison's Principles of Internal Medicine, 18th Edition. McGraw Hill Professional; 2011. 18. TIME Investigators. Trial of invasive versus medical therapy in elderly patients with chronic symptomatic coronary-artery disease (TIME): a randomised trial.
Lancet. 2001;358:951-957.
19. Wijeysundera HC, Nallamothu BK, Krumholz HM, Tu JV, Ko DT. Meta-analysis: Effects of Percutaneous Coronary Intervention Versus Medical Therapy on Angina Relief. Ann Intern Med. 2010;152:370-.
20. Borden WB, Redberg RF, Mushlin AI, Dai D, Kaltenbach LA, Spertus JA. Patterns and Intensity of Medical Therapy in Patients Undergoing Percutaneous Coronary Intervention. J Am Med Assoc. 2011;305:1882-1889.
21. Erne P, Schoenenberger AW, Burckhardt D, Zuber M, Kiowski W, Buser PT, Dubach P, Resink TJ, Pfisterer M. Effects of percutaneous coronary interventions in silent ischemia after myocardial infarction: the SWISSI II randomized controlled trial. JAMA. 2007;297:1985-1991.
22. Nishigaki K, Yamazaki T, Kitabatake A, Yamaguchi T, Kanmatsuse K, Kodama I, Takekoshi N, Tomoike H, Hori M, Matsuzaki M, Takeshita A, Shimbo T, Fujiwara H, Japanese Stable Angina Pectoris Study Investigators. Percutaneous coronary intervention plus medical therapy reduces the incidence of acute coronary
syndrome more effectively than initial medical therapy only among patients with low-risk coronary artery disease a randomized, comparative, multicenter study. JACC Cardiovasc Interv. 2008;1:469-479.
23. O’Donoghue M, Boden WE, Braunwald E, Cannon CP, Clayton TC, de Winter RJ, Fox KAA, Lagerqvist B, McCullough PA, Murphy SA, Spacek R, Swahn E, Wallentin L, Windhausen F, Sabatine MS. Early invasive vs conservative treatment strategies in women and men with unstable angina and non-ST-segment elevation myocardial infarction: a meta-analysis. JAMA. 2008;300:71-80. 24. Bavry AA, Kumbhani DJ, Rassi AN, Bhatt DL, Askari AT. Benefit of early
invasive therapy in acute coronary syndromes: a meta-analysis of contemporary randomized clinical trials. J Am Coll Cardiol. 2006;48:1319-1325.
25. Mehta SR, Granger CB, Boden WE, Steg PG, Bassand J-P, Faxon DP, Afzal R, Chrolavicius S, Jolly SS, Widimsky P, Avezum A, Rupprecht H-J, Zhu J, Col J, Natarajan MK, Horsman C, Fox KAA, Yusuf S, TIMACS Investigators. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med. 2009;360:2165-2175.
26. Fox KAA, Clayton TC, Damman P, Pocock SJ, de Winter RJ, Tijssen JGP, Lagerqvist B, Wallentin L, FIR Collaboration. Long-term outcome of a routine versus selective invasive strategy in patients with non-ST-segment elevation acute coronary syndrome a meta-analysis of individual patient data. J Am Coll Cardiol. 2010;55:2435-2445.
27. Keeley EC, Grines CL. Primary coronary intervention for acute myocardial infarction. JAMA. 2004;291:736-739.
28. Keeley EC, Hillis LD. Primary PCI for myocardial infarction with ST-segment elevation. N Engl J Med. 2007;356:47-54.
29. Hannan EL, Samadashvili Z, Walford G, Holmes DR, Jacobs AK, Stamato NJ, Venditti FJ, Sharma S, King SB. Culprit vessel percutaneous coronary intervention versus multivessel and staged percutaneous coronary intervention for ST-
segment elevation myocardial infarction patients with multivessel disease.
JACC Cardiovasc Interv. 2010;3:22-31.
30. Vlaar PJ, Mahmoud KD, Holmes DR, van Valkenhoef G, Hillege HL, van der Horst ICC, Zijlstra F, de Smet BJGL. Culprit Vessel Only Versus Multivessel and Staged Percutaneous Coronary Intervention for Multivessel Disease in Patients Presenting With ST-Segment Elevation Myocardial Infarction A Pairwise and Network Meta-Analysis. J Am Coll Cardiol. 2011;58:692-703. 31. O'Gara PT, Kushner FG, Ascheim DD, Casey DE Jr, Chung MK, de Lemos JA,
Ettinger SM, Fang JC, Fesmire FM, Franklin BA, Granger CB, Krumholz HM, Linderbaum JA, Morrow DA, Newby LK, Ornato JP, Ou N, Radford MJ, Tamis- Holland JE, Tommaso CL, Tracy CM, Woo YJ, Zhao DX. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction. J Am Coll Cardiol. 2013;61:e78-e140.
32. Wald DS, Morris JK, Wald NJ, Chase AJ, Edwards RJ, Hughes LO, Berry C, Oldroyd KG, the PRAMI Investigators. Randomized Trial of Preventive Angioplasty in Myocardial Infarction. N Engl J Med. 2013;
33. Hachamovitch R, Hayes SW, Friedman JD, Cohen I, Berman DS. Comparison of the short-term survival benefit associated with revascularization compared with medical therapy in patients with no prior coronary artery disease undergoing stress myocardial perfusion single photon emission computed tomography. Circulation. 2003;107:2900-2907.
34. Shaw LJ, Berman DS, Maron DJ, Mancini GBJ, Hayes SW, Hartigan PM, Weintraub WS, O'Rourke RA, Dada M, Spertus JA, Chaitman BR, Friedman J, Slomka P, Heller GV, Germano G, Gosselin G, Berger P, Kostuk WJ, Schwartz RG, Knudtson M, Veledar E, Bates ER, McCallister B, Teo KK, Boden WE, for the COURAGE Investigators. Optimal Medical Therapy With or Without Percutaneous Coronary Intervention to Reduce Ischemic Burden: Results From the Clinical Outcomes Utilizing Revascularization and Aggressive Drug Evaluation (COURAGE) Trial Nuclear Substudy. Circulation. 2008;117:1283-1291.
35. Bittl JA, He Y, Jacobs AK, Yancy CW, Normand S-LT, American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Bayesian methods affirm the use of percutaneous coronary intervention to improve survival in patients with unprotected left main coronary artery disease. Circulation. 2013;127:2177-2185.
8
별첨
2) 임상진단 상병코드
9
심사1실 질의 및 요청사항에 대한 답변서
1. 초안에서 intermediate 병변의 관상동맥 협착정도의 범위가 50~70%에서 최종 보고 시 40~70%로 변경되었음. FFR 고시와의 일관성을 위해 50~70% 원안 유지가 바람직. ※ 관상동맥내 압력측정술(FFR)시 사용하는 압력철선의 인정기준 중등도(intermediate)협 착이 50~70%로 명시 (고시 제 2013-69호, 2013.5.1 시행) 40%, 50% 모두 인위적인 기준으로 옳고 그름의 판단의 대상이 아니며, 학회 내부 에서 의견수렴 과정을 거쳐 변경된 것으로 지금으로서는 변경 불가능함. FFR 기준 과의 차이는 회원들 모두 숙지하고 있음. 이후 시범사업 등을 통해 모니터링한 결과를 바탕으로 전체 시술에서 협착 정도의 분포를 확인한 뒤 다시 논의하는 것이 바람직할 것임. 2. “미정”의 부분은 사례별로 검토해야 하는 부분으로, 당장 심사에 적용 하기에는 어려움. 적용 가능한 범위내 에서 좀 더 세부적인 기준 필요. 현재로서는 특정 방향으로 결론을 내릴 근거가 없어 미정으로 결론하였음. 추가 연 구에서 논의해야함. 3. 불안정성 협심증의 경우 급성관상동맥증후군 범주에 포함되어 있음. 불안정 협심증은 high risk UA와 low risk UA로 분류되는데 low risk UA도 관상동맥증후군 범주에 포함 하여 심사적용 해야 하는지? high risk UA와 low risk UA는 의학적으로 구분이 힘들다 고 하고 업코딩이 우려되는데 방안은?임상적으로 UA는 risk에 상관없이 ACS에 포함됨. UA는 임상진단이므로 이를 충족 하면 인정하여야 함. 대신 임상진단의 근거에 대한 기록을 명확히 하도록 요구하는 것은 가능함.
4. 권고안에는 혈관의 협착부위(예: 근위부, 원위부)에 따른 세부 적용기준이 없으므로, 이에 대한 기준 필요
사람마다 관상동맥의 모양, 크기, 분포가 서로 다르므로 획일적인 기준을 제시하는 것은 불가능함. 예를 들어 LAD가 2.5mm도 되지 않을 정도로 작은 환자도 있지만, 어떤 환자는 diagonal branch가 3mm까지 되기도 함. 또한 LCx와 RCA의 경우 우세 혈관 (dominancy) 여부에 따라 중요성이 크게 차이가 남. 5. 표준화된 서식에서 추가 기재토록 요청한 내용들은 요양급여비용 청구 시 시술기록지를 첨부자료로 제출하는 번거로움을 조사표로 대체 하고자 한 것으로 이에 대한 수용 가능 성은? 장기적으로는 가능하나 추가 연구가 필요함. 각 병원에서 이중으로 입력하는 번거 로움을 줄이기 위해서는 시술기록지로도 동시에 사용 가능한 양식으로 개발해야하 는데 이 부분이 간단치 않음. 예를 들어 하나의 풍선카테터를 여러 혈관에 사용할 수 있는데, 시술 기록지에는 이 모든 과정이 기록되어야 하나 보험청구 기록에는 하나의 풍선만을 기록해야 함. 시술 기록은 사용 기구들만을 나열하는 것이 아니기 에 보다 면밀한 디자인이 필요함. 6. 급성관상동맥증후군 중재시술 권고안에 협착정도와 TIMI flow에 따라 시술을 결정하도 록 되어 있는데 (현재 심사에는 TIMI flow 미반영) TIMI flow가 기준이 될 수 있는 근거 는? TIMI 3 flow정상혈류에도 50-70% 협착에 시술이 필요한지? (권고안은 미정으로 되어 있음)
ACS는 동맥경화반 파열로 인해 혈전이 발생하고 혈류가 저하되면서 허혈이 발생 함. TIMI flow 감소는 혈류의 저하를 의미하기 때문에 허혈 상태를 시사함. 미정 부 분에 대해서는 추가 연구를 통한 합의가 필요함.
7. 표준화된 서식의 임상진단(STEMI, NSTEMI, Unstable angina, stable angina, silent ischemia)에 해당하는 상병코드를 확인하여 최종보고서 별도 첨부 요청.