턱관절장애의 약물요법
처음부터 구강내과 치과의원
이 소 연
턱관절 장애는 턱관절 및 저작근의 장애와 같은 다양한 임상적 문제를 포함하는 용어이다. 턱관절 장애는 구강안면영역에 서 나타나는 가장 흔한 비치성기원 통증의 주 원인 중 하나로 알려져 있다. 주로 턱의 통증, 하악 운동의 제한 및 부조화, 관절 잡음과 같은 증상이 동반된다. 턱관절 장애의 치료는 병력청취와 임상검사, 영상의학적 검사와 같은 포괄적인 검사를 시행하여 진단 후에 보존적인 치료를 시행해야 한다. 약물치료는 보조요법의 하나로 최적 치료 중에 환자의 통증과 기능적 제한을 신속히 해결하고 치료기간을 줄이는데 효과적이다. 흔히 처방되는 약물에는 아세트아미노펜, 비스테로이드성 소염 제, 스테로이드제, 근이완제, 항불안제, 항우울제 등이 있으며, 각각의 진단에 따라 적절한 약물의 선택이 요구된다. 임상의 는 각 약물의 특징 및 효능, 용법, 부작용 등을 숙지하여 최소의 부작용으로 긍정적인 약물효과를 가질 수 있도록 해야 한다.
주제어 : 턱관절 장애, 약물요법, 아세트아미노펜, NSAIDs, 스테로이드제, 근이완제, 항불안제, 항우울제
Ⅰ. 서 론
1)
턱관절장애 치료에 있어서 약물요법은 턱관절장애 를 치료하기보다 최적 치료(교합장치치료, 행동요법 등)를 수행하는 동안 환자의 불편감과 통증 그리고 기능적 장애를 개선하고 관리하는 데 그 목표를 둔다.
따라서 턱관절장애에 대한 약물요법은 대체적으로 단독으로 시행하지 않으며, 최적 치료의 보조요법으 로 활용해야 한다.
임상의로서 턱관절의 장애 및 통증을 호소하는 환 자를 마주했을 때, 객관적 진단을 내리기 전에 증상 완화를 목적으로 통상적 약물처방을 우선적으로 고 려하는 잘못을 범해서는 안 된다. 임상의는 모든 턱관 절장애에 보편적으로 적합한 단 한 가지의 치료법은 있을 수 없다는 것을 기억해야 한다. 따라서 진단 후
교신저자 :이소연
51495 경남 창원시 성산구 상남로 118 CNN타워 처음부터구강내과치과의원
Tel: (055) 282-9090 Fax: (055) 283-9091 E-mail: atap2004@naver.com 원고접수일 : 2018.12.08 심사완료일 : 2018.12.19
에 최적 치료를 시행하면서 보조요법으로써 약물을 처방해야 최소의 약물로 긍정적 효과를 가져 올 수 있다. 턱관절장애 치료에 흔히 사용되는 약물의 종류 에는 진통제, 항염증제, 근육이완제, 항불안제, 항우 울제, 항경련제 그리고 주사제 및 도포용 약제 등이 있다. 임상의는 이러한 약물들을 각각의 다른 질환에 적절히 선택하여 턱관절장애와 관련한 증상을 조절 하고 부작용을 최소화해야 한다.
Ⅱ. 본 론
1. 턱관절장애 약물요법의 일반적 고려사항 1) 저작근장애와 관절낭내장애의 감별
환자의 주소 부위와 통증 양상에 대한 세밀한 관찰 로 저작근장애와 관절낭내장애를 감별진단해야 한다.
근육통인지 염증성 관절통인지에 따라 각각에 대한 치료법이 달라지기 때문에 이를 감별진단하는 것은 매우 중요하며 감별할 수 없다면 턱관절장애의 치료 성공률은 크게 감소한다. 물론 한 환자가 반드시 단 하나의 장애를 가진다고 볼 수는 없다. 증상이 만성화 될수록 환자들은 한 가지 이상의 장애를 가질 가능성 이 높다. 하지만 임상의는 각각의 장애를 찾아내어 임
상적 중요도에 따라 우선순위를 정하여 치료를 고려 해야 한다.
2) 급성 통증과 만성 통증, 침해수용 통증(nociceptive pain)과 신경병증 통증(neuropathic pain)
효과적인 통증 조절을 위해서는 통증에 대한 평가 및 통증 기전에 대한 이해가 필수적이다. 통증을 지속 기간에 따라 급성 통증과 만성 통증으로 구분하며, 신 경 생리적 기전에 따라 침해수용 통증과 신경병증 통 증으로 분류한다.
턱관절장애의 원인요소에 의해 발생한 급성 통증은 최적치료를 통해 원인요소가 적절하게 제거되면 단기 간의 보조요법(약물치료, 물리치료 등)으로 증상의 완 화 및 완치가 가능하다. 6개월 이상 지속된 만성통증 은 중추신경계의 변화로 인해 일반적인 통증 조절 약 물로는 통증의 개선이 어렵다. 만성 통증의 경우 항우 울제, 항경련제와 같은 중추신경계에 작용하는 약제 의 사용을 고려해보아야 한다. 만성통증환자에게 약 물을 처방할 때 주의할 것은 환자가 약을 필요로 할 때마다 복용할 수 있도록(pro re nata, PRN)처방해서는 안 된다는 점이다. PRN처방의 경우 환자가 약을 복용 하기 위해 통증에 의존하는 상황을 초래할 수 있기 때 문에 정해진 시간과 용량에 맞춰 복용할 수 있도록 해 야 한다.1)
침해수용 통증은 염증이나 외상과 같은 조직손상 과 관련되며 손상 초기의 치료는 급성 통증 치료에 준하며, 신경병증 통증은 신경계 손상이나 비정상적 인 신경기능에 의한 만성 통증으로 분류하여 약물을 처방해야 한다.
3) 약물요법 병력 및 전신상태 평가
동일한 계열에 속하는 약물 및 동일 성분의 약이라 할지라도 약제의 주요 성분과 부가적 성분 및 그 제 형에 따라 개개인에게 나타나는 효과가 다르다. 따라 서 이전에 투여한 특정 약물에 대한 환자의 특이반응 (ex, 약물 효과 유무, 부작용 여부)과 같은 병력은 초 기 약 처방에 매우 이로운 정보가 될 수 있다. 더불어 부작용을 최소화하고 금기 및 주의할 약물의 배제를 위해 환자의 전신상태를 평가하는 것이 중요하다. 환 자의 연령, 체중, 의학적 병력 등을 평가하여 약물의 적절한 용량을 결정해야 한다. 예를 들어 연령에 따라 소아, 성인 그리고 노인의 세 그룹으로 나누어 처방하 는 것이 필요하다. 소아는 체중 또는 연령, 체표면적 에 따라 용량 처방이 필요하며, 노인은 약물 대사, 흡
수 및 배설에 변화가 일어나므로 용량을 줄이거나 어 떤 약물은 금지해야 한다. 또한 약물 알레르기 병력과 같은 약물 부작용의 병력에 대해 환자와 상담하는 것 을 절대 간과해서는 안 된다.
4) 약물요법의 효과 및 부작용에 대한 평가
NSAIDs의 경우 7-10일간의 투여 후에도 효과가 나 타나지 않거나 위장장애 등의 부작용이 나타나면 즉 시 약물치료를 중단하고 다른 약제로의 변경이나 다 른 보존적 치료를 고려하도록 권장하고 있다.1) 그 외 다른 약물도 효과와 부작용을 평가하여 약물요법의 지속 또는 변경 여부를 결정해야 한다. 또한 약물요법 만으로는 만성 증상이 적절히 조절되지 않음을 기억 하고 최적 치료를 수행해야 한다. 만성적 턱관절장애 증상의 경우 이상기능활동(이악물기, 이갈이 등)으로 인해 턱관절 및 저작근에 과도한 부하가 발생하여 증 상이 지속되는 것임을 환자가 충분히 이해하도록 하 여 환자 스스로 주간 이상기능활동을 조절할 수 있어 야 한다. 그렇지 못할 경우에는 약물중단 후 증상이 재발될 가능성이 높음을 충분히 인지시키도록 해야 한다.
2. 턱관절장애 약물요법의 주요 약물
턱관절장애 치료를 위한 약물은 주로 다음과 같은 목적에 따라 범주화하여 선택할 수 있다.
․진통 효과: 비마약성 진통제, 마약성 진통제
․항염증 효과: 비스테로이드성 소염제(NSAIDs), 스 테로이드제
․근이완 효과: 근이완제, 항불안제
․만성통증의 조절 및 보조적 진통 효과: 항우울제, 항경련제
저작근 장애 및 관절낭내 장애, 급성 및 만성 통증 여부에 따라 상기 범주에서 약물을 조합하여 처방할 수 있다. 저작근 장애에는 진통 효과와 근이완 효과를 가지는 약물을 적용한다. 관절낭내 장애는 주로 염증 성 문제를 가지기 때문에 진통 효과 및 항염증 효과가 필요하며, 이상기능활동에 의한 미세 외상이 예상되는 경우 근이완 작용 약제도 추가로 고려할 필요가 있다.
턱관절장애 약물치료는 한 가지 범주의 단독 약물 처방보다는 ‘진통+근이완’, ‘진통+항염증(+근이완)’과 같은 두 가지 이상 약물의 병합요법으로 각 약물의 부작용을 줄이고 진통 효과를 증대시킬 수 있다.
1) 진통 효과
효과적인 통증 조절을 위한 진통제의 선택은 통증 의 기간, 해부학적인 위치, 환자의 연령 및 상태, 동반 질환 유무, 통증의 성질 및 원인 등에 따라 달라진다.
따라서 적절한 진통제 선택을 위해서는 통증에 대한 평가 및 통증 기전에 대한 이해가 필수적이다.2) 일반 적으로 통증 조절의 약제 선택에서는 경도 및 중등도 의 통증에 1차 약물로 아세트아미노펜을 우선 고려한 다. 아세트아미노펜에 불응성이거나 염증 상태가 동 반된 경우 진통소염제인 비스테로이드성 소염제를 적용할 수 있으며, 통증이 심한 경우 마약성 진통제를 사용할 수 있다.
a. 비마약성 진통제
① 아세트아미노펜(acetaminophen, AAP,APAP) 근골격계 질환의 경도 및 중등도의 통증 완화에 1 차 선택 약물은 아세트아미노펜이다. 급성염증이 동 반되지 않은 저작근 장애 및 골관절염에 NSAIDs를 진통을 위해 처방할 필요는 없다. 다만 중등도 이상의 통증에서는 아세트아미노펜 단독요법보다 주로 NSAIDs나 마약성 진통제와 병용이 효과적이며, 아세 트아미노펜에 불응성인 경우 NSAIDs로의 변경을 고 려해야 한다.
아세트아미노펜은 중추적으로 프로스타글란딘 (prostaglandin, PG)의 합성 억제에 관여하여 진통과 해 열작용을 나타낸다. 이는 아세트아미노펜이 사이클로 옥시게나제(cyclooxygenase, COX)를 간접적으로 억제 하기 때문에 퍼옥사이드(peroxide)가 존재하는 곳에서 는 작용이 저해되는데, 아세트아미노펜은 퍼옥사이드 가 존재하지 않는 중추에만 작용하는 것으로 알려져 있다. 반면 NSAIDs는 퍼옥사이드의 유무와 관계없이 작용을 나타내기 때문에 중추 및 말초 모두에서 효과 를 발현하여 해열, 진통 및 소염작용을 나타낸다.
아세트아미노펜은 NSAIDs와 달리 위장장애를 유 발하지 않아서 비교적 안전하게 사용될 수 있다. 신장 기능 저하로 NSAIDs 복용이 곤란한 경우에도 비교적 안전하다. 최대 투여용량은 급성통증에 4g, 만성 통증 에 2.6g이다. 급성 통증의 경우 650mg서방형제제를 2 정씩 8시간마다 하루 최대 6정까지 투여할 수 있다.* 최대용량 초과 시 신장과 간에 무리를 줄 수 있으
*2018년 3월 유럽에서는 아세트아미노펜 서방형 제제의 과다복용에 의한 간손상 위험이 유익성을 상회한다고 판단하여 시판 허 가를 중지하였으며, 미국식품의약국(FDA)는 간독성과 스티븐슨존슨증후군(SJS) 등 부작용을 우려하여 일일 최대 용량을 3g으로 변경 고지했다. 국내 식품의약품안전처는 복약기간 8시간 및 하루 최대 4g을 초과하지 않도록 권고하고 있다.
며, 간기능 이상 및 만성 알코올 남용 병력이 있으면 50-75% 감량하여 사용해야 한다. 만성적 사용 시(일 생 동안 5000정 이상)신부전 위험이 2.5배 높아진다.3)
② 비스테로이드성 소염제(nonsteroidal anti-inflammatory drugs, NSAIDs)
NSAIDs는 해열, 진통 및 항염증 효과를 가진다. 이 약물은 경도~중등도의 턱관절의 급성 염증성 상태, 급성 비정복성 관절원판변위 및 외상 그리고 저작근 장애에 처방한다.4) 규칙적으로 복용하면, NSAIDs는 골관절염과 만성 중추 매개성 근육통 처치에도 상당 히 유용하다.5) NSAIDs는 광범위한 부작용을 가지기 때문에 근골격계 통증에는 아세트아미노펜이 좀 더 자주 추천되는데, 아세트아미노펜으로 잘 조절되지 않는 경우에 NSAIDs를 적용하도록 한다.
NSAIDs는 COX작용을 억제한다. COX에 의해 arachidonic acid에서 PG가 합성되고 PG는 thromboxane, prostacyclin 등으로 변환되어 혈관 확장, 혈소판 응집 등을 촉진하게 되는데, NSAIDs에 의해 PG 합성이 억제되어 해열, 진통, 소염 작용이 나타낸 다. COX는 COX-1, COX-2 등으로 나뉘는데, COX-1 은 대부분의 세포에서 발현되고, 위장 점막 보호, 신 장 혈류 유지, 혈소판 활성 조절과 같은 항상성 유지 에 필요하다. 반면, COX-2는 염증반응을 일으키는 bradykinin 과 histamine 생성을 촉진한다. 따라서 NSAIDs의 진통, 해열, 소염 작용은 COX-2 저해에 의 해 나타나고, COX-1의 저해는 위장장애 발생을 일으 키는 요인이다.
NSAIDs의 광범위한 부작용 중 대부분이 COX-1 의 저해에 의한 PG 및 prostacyclin 생성의 억제에서 기인 하기 때문에 NSAIDs를 COX-1, COX-2 저해 선택성에 따라 구분하여 알고 처방할 필요가 있다.
NSAIDs는 COX-1과 COX-2 저해 선택성에 따라 다 음과 같이 구분된다.(Table 1.)
․비선택적 NSAIDs (traditional NSAIDs, nonselective COX inhibitor)
․COX-2 부분-선택적 NSAIDs (semiselective COX-2 inhibitor, preferential COX-2 inhibitor, COX-2 억제 작용이 COX-1 억제보다 2-3배 크다.)
Nonselective COX inhibitor Preferential COX-2 inhibitors Selective COX-2 inhibitors Ibuprofen
Ketoprofen Indomethacin Naproxen Diclofenac
Meloxicam Etodolac
Celecoxib Etoricoxib Table 1. Nonsteroidal anti-inflammatory drugs classified based on COX selectivity15)
․COX-2 선택적 NSAIDs (highly selective COX-2 inhibitor, COX-2 억제 작용이 COX-1 억제의 7배 이 상 크다.)
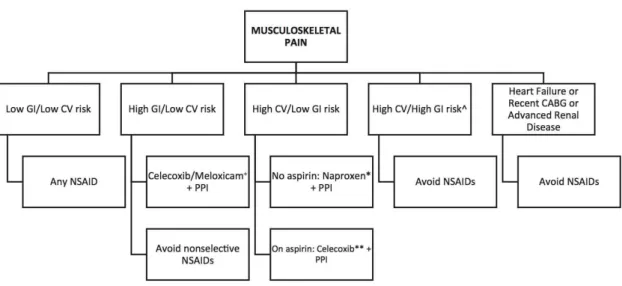
앞서 언급한 기전에 따라 COX-2 선택적 NSAIDs가 기존의 비선택적 NSAIDs에 비해 위장관계 안정성이 높다. 하지만 장기 투여에 대한 위약 비교연구에 따르 면 COX-2 선택적 NSAIDs가 고령의 환자, 고혈압, 관 상동맥질환, 심혈관 질환 병력을 가지는 환자군에서 심혈관질환의 위험도를 증가시키며,6,7) 특히 이전에 관상동맥 우회수술을 받은 환자군의 경우 COX-2 선 택적 NSAIDs의 단기 적용도 매우 심각한 심혈관계 질환의 이벤트를 유발할 수 있다는 보고도 있다.8)이 에 반해 2013년 수행된 메타분석에서는 COX-2 선택 적 NSAIDs사용에 의한 심혈관계 부작용이 위약 및 naproxen보다는 높았지만 diclofenac 및 ibuprofen과는 유의한 차이를 보이지 않았다.9) 현재 사용되고 있는 COX-2 선택적 NSAIDs 의 경우 이전의 우려와 달리, 심혈관질환의 위험도가 여타의 비선택적 NSAIDs를 상회하지 않기 때문에 관상동맥 우회수술을 받은 환 자군이라면 naproxen 처방을, 그 외 환자군에서 위장 장애 위험도가 높은 경우 COX-2 선택적 NSAIDs의 단기간 저용량 적용에는 문제가 없어 보인다.9) 또한 아스피린과 병용할 경우 비선택적 NSAIDs가 아스피 린의 혈소판 응집저하능을 약화시키는데 반해, COX-2 선택적 NSAIDs는 아스피린의 치료효과에 영 향을 주지 않기 때문에 2011년 Canadian society 가이 드라인에서는 아스피린 복용자에게는 COX-2 선택적 NSAIDs의 처방을 권고하고 있다.9)
NSAIDs의 가장 큰 부작용은 위장장애이다. 2009년 대한소화기학회에서 발표한 지침에 따르면 소화성 궤양의 과거력, 고령(65세 이상), 고용량 NSAIDs 및 스테로이드제 사용, 항응고제 사용, 아스피린을 포함 한 NSAIDs의 중복 사용 등을 NSAIDs에 의한 소화성 궤양 발생의 위험인자로 제시하며(Table 2), 위장장애 예방을 위한 조치로 COX-2 선택적 NSAIDs 처방,
Age≥65
History of peptic ulcer and/or gastrointestinal bleeding High-dose NSAID
Multiple NSAIDs
Concomitant antiplatelet agent (including low-dose aspirin) Concomitant anticoagulants
Concomitant corticosteroids
Table 2. Risk factors for development of nonsteroidal anti-inflammatory drugs associated peptic ulcers10)
PPI(proton pump inhibitor) 또는 미소프로스톨의 병용 투여를 권고하였다. 최근에는 NSAIDs에 의해 유발된 하부위장관 장질환은 PPI의 병용 투여로 충분히 예방 되지 않는다는 사실이 주목받으며 COX2 선택적 NSAIDs가 상하부위장관 부작용의 안정성 면에서는 우수할 것으로 기대되지만 이는 추가적인 연구가 필 요하다.9)
또 다른 부작용으로 신기능이 저하되어 있는 환자 군에서 신장계 부작용이 나타날 수 있다. PG의 경우 신기능 유지에 필수적인 역할을 하는데 정상 콩팥에 서는 NSAIDs에 의한 PG 합성 저하가 신기능 유지에 영향을 미치지 않는 반면, 신기능이 저하되거나, 고 령, 심부전 환자 등에는 PG 합성 저하가 신혈류 감소, 사구체여과율 감소, 체액 저류 및 혈압상승을 유발하 는 부작용이 발생할 수 있다. 또한 NSAIDs를 5일 이 상 복용하는 경우 항고혈압 약제(이뇨제, 베타블락커, ACE inhibitor)의 효과를 감쇄시킬 수 있으므로 NSAIDs 처방 시 유의해야 한다.9)
NSAIDs는 여러 화학구조에 따라 분류되지만, 진통 소염 효과가 상당히 우위에 있는 NSAIDs는 없으며, 위장장애 및 심혈관계 질환 위험도에는 성분마다 차 이가 있다. 또한 같은 성분의 약이라도 각각의 약물에 대한 개개인의 반응은 매우 다양하게 나타난다. 따라 서 NSAIDs를 처방할 때는 진통소염 효과의 상대적
Fig. 1. Evidence-based recommendations for prescribing NSAIDs for musculoskeletal-related pain15)
우위를 중점에 두고 처방하기보다 환자의 전신상태 를 고려하여 부작용을 최소화할 수 있는 약제를 선택 하고(Fig. 1.), 약물반응에 대한 모니터링을 통해 선택 약물의 복용 지속 여부를 결정하는 것이 필요하다.
NSAIDs는 가급적 단기간 사용하도록 권고되는데, NSAIDs를 7-10일간 투여 후에도 치료 효과가 없거나, 위장장애가 나타나면 즉시 약물투여를 중단해야 한 다.1)두 가지 이상의 NSAIDs 병용은 진통효과의 상승 은 없이 부작용만 증가시키므로, 최대용량에서 효과 가 불충분 할 때는 아세트아미노펜이나 마약성 진통 제와의 병용이 추천된다.9,11) 장기 처방 시 3개월 간격 으로 혈압, BUN/Cr, CBC, 대변잠혈반응의 확인이 필 요하다.
b. 마약성 진통제
마약성 진통제는 중등도 이상의 통증이나 비마약 성 진통제로 조절되지 않는 만성 통증에 사용된다.
마약성 진통제는 용량에 따라 진통효과가 증가하므 로 통증이 조절되는 수준까지 용량을 높일 수 있지만 부작용 예방을 위해 권장되는 최대 용량을 지키는 것 이 안전하다.11) 또한 장기간 복용 시 내성 및 신체적
**트라마돌은 국내에서는 비마약성 진통제로 분류되고 향정신성의약품으로도 관리되고 있지 않지만, 미국과 유럽에서는 마약성 진통제로 분류하고 있다.
***세로토닌 증후군 : 중추신경계에서 세로토닌 수용체의 자극과다에 의한 상태로서, 주로 중추신경계에서 세로토닌 활성을 증가 시키는 약제(TCA, SSRI, MAO-I, 도파민작용제, 마약성 진통제 등)의 과다복용 또는 병용에 의해 나타난다. 임상 양상으로는 의식 상태의 변화, 자율신경의 과다반응에 의한 심박동 수 증가, 혈압 상승, 떨림, 발한, 동공 확장, 신경근 이상이 있다.
의존이 발생하기 때문에 사용에 주의해야 한다. 일차 진료 기관에서 주로 사용하는 마약성 진통제로는 트 라마돌(tramadol)**이 있다. 트라마돌은 중추에 작용하 는 아편 유사체 진통제로 μ opioid receptor에 작용하 며, 세로토닌과 노르에피네프린의 재흡수를 억제한 다. 마약성 진통효과와 하행성 통증경로에 의한 증강 효과를 통해 진통작용을 나타낸다. 다른 마약성진통 제에 비해 변비, 빈뇨, 내성 및 의존성이 적고 호흡 억 제 부작용이 적기 때문에 노인환자나 호흡기계 질환 환자에게 사용할 수 있다.1)
부작용으로는 구역, 구토, 변비, 소변저류, 혼동, 기 면, 현기증 등이 자주 나타나고 노인에서 더 흔하다.2) 세로토닌과 노르에피네프린의 재흡수 억제 효과 때 문에 비슷한 효과를 가지는 약제를 동시에 복용할 경 우 진전, 경련, 근강직을 일으키며 사망까지 초래할 수 있는 세로토닌 증후군***을 일으킬 수 있다. 따라서 MAO-I(monoamine oxidase inhibitor)와 병용금기이며, TCA, SSRI 및 cyclobenzaprine과 같은 약제와 병용 시 매우 주의해야 한다. 트라마돌은 1일 400mg까지 증량 할 수 있으며, 사용 초기에는 하루 25mg 정도의 소량 에서 시작하는 것이 부작용을 줄이는데 좋다.
치과에서는 중등도 이상의 통증완화를 위해 아세 트아미노펜 + 트라마돌의 복합제를 처방할 수 있다.
아세트아미노펜650mg + 트라마돌 75mg은 술 후 치통 환자에 효과적이라고도 밝혀졌다.8) 다양한 만성통증 증후군, 골관절염, 요통, 섬유근통, 당뇨병성 신경병 증에도 효과적이다. 주로 많이 쓰이는 복합제는 아세 트아미노펜 325mg + 트라마돌37.5mg로 초회용량으 로 2정 투여를 권장하며, 최소 6시간 투약간격을 두며 1일 최대 8정을 초과하지 않도록 해야 한다.
2) 항염증 효과
항염증제는 관절낭내장애의 통증 치료에 효과적이 다. 관절낭염(capsulitis), 원판후조직염(retrodiscitis), 골 관절염(osteoarthritis) 같은 조직염증의 임상적 징후들 이 보일 때 사용한다.5) 대표적인 경구용 항염증제는 비스테로이드성 소염제와 스테로이드제가 있다.
a. 비스테로이드성 소염제(NSAIDs)
NSAIDs는 경도에서 중등도의 염증상태와 급성 술 후 통증에 효과적이며, 골관절염과 같은 만성질환에 도 상당히 유용하다.5)NSAIDs는 혈중 농도를 즉시 상 승시키지 않는다. 따라서 턱관절의 염증성 상태 때문 에 NSAIDs를 복용하는 경우에 항염증 효과를 나타내 기 위해서는 최소 2주간 복용해야 한다. 이후 환자가 지속적인 복용을 원하는 경우에는 필요 시 복용(PRN) 하며 1주일을 넘기지 않도록 한다.12)
b. 스테로이드제
스테로이드는 NSAIDs보다 강력한 소염효과가 있 다. 중등도에서 중증의 심한 염증성 턱관절장애에 활 용할 수 있다.
스테로이드는 phospholipid에서 arachidonic acid로의 분해, 산화될 때 필요한 phospholipase의 작용을 억제 한다. 이에 prostaglandin, thromboxane, leukotriene 등의 생성을 억제하여 NSAIDs보다 상위 레벨에서 항염증 효과를 나타낸다. 따라서 비감염성 염증에 NSAIDs를 우선 투약하고 염증조절에 실패한 경우 스테로이드 를 고려할 수 있다. 턱관절 장애의 주요 적응증은 NSAIDs에 효과가 좋지 않은 관절낭염, 원판후조직염, 골관절염이다. 부작용은 대개 치료량 및 기간과 관련 된다. 장기 복용 시 잠복감염을 활성화시킬 수 있으며 전해질 불균형 및 고혈압을 일으킬 수도 있다. 장기간 의 스테로이드 투여는 시상하부-뇌하수체-부신으로 이어지는 축(hypothalamic-pituitaty-adrenal axis, HPA
axis)의 부전을 초래하여 Cushing 증후군과 유사한 임 상소견을 나타내기도 한다.1) 따라서 스테로이드의 경 구복용은 2주를 넘지 않도록 제한해야한다.
스테로이드제의 부작용 때문에 전신적 투여를 일 반적으로 적용하지 않지만 NSAIDs로 조절되지 않는 염증성의 중등도~심한 통증의 경우에는 naproxen과 같은 NSAIDs와 함께 처방하는 것이 추천되어진다.
naproxen을 복용하는 4일 째 되는 날부터 스테로이드 를 경구투여하는 방법은 초기 스테로이드를 고용량 으로 복용할 때 발생할 수 있는 위장장애를 줄이고 항염증 효과를 연장시킬 수 있다.4,12)
일반적으로 스테로이드 사용 기간에 따라 3주 이내 를 단기 요법, 4주 이상을 장기 요법으로 나누는데, 턱관절 장애에는 주로 2-3주 내의 단기요법으로 적용 되기 때문에 장기 복용에 의해 나타나는 부작용의 가 능성이 적다. 2주 이내로 prednisone 또는 prednisolone 5-7.5mg을 이른 아침에 1회 복용하는 것으로도 턱관 절의 급성 염증성 질환을 조절하는데 충분하며 증상 완화된 경우 특별한 감량(tapering)을 하지 않고 스테 로이드제의 복용을 중단할 수 있다.
3) 근이완 효과
저작근 장애와 관련한 급성 근골격성 통증 완화를 위해 처방할 수 있다.
a. 근이완제(muscle relaxants)
근이완제는 급성 근골격성 통증완화를 위해 처방 된다. 일차적으로 환자를 진정시키는 중추성 효과에 의해 근육통 완화 효과가 나타나는 것 같다.5) 일반적 으로 한, 두 개 근육이 과긴장을 보일 경우는 근이완 제의 적응증이 아니나, 많은 근육들이 이환되었을 때 는 근이완제를 처방할 수 있다.1) 하지만 근육기원의 측두하악장애 통증을 근이완제가 완화시킨다는 증거 는 충분하지 않으므로, 측두하악장애 환자에서 근긴 장도를 감소시키기 위해서는 근이완제의 사용과 함 께 물리치료가 병행되어야하며, 단기간 사용으로 제 한되어야 한다.1)
Cyclobezaprine은 TMD의 근수축 및 근경련으로 인 한 TMD 환자에게 잠재적인 효과가 있을 것으로 제안 되는 중추성 근이완제이다.8) 취침 전 1회 5-10mg을 투여하면 수면개선효과는 없지만, 기상 후 통증의 감 소를 기대할 수 있다.5)주간에 5-10mg을 추가 투여하 면 통증감소에 효과적이지만 졸음이 발생할 수 있기 때문에 환자 상태에 따라 추가 투약을 고려할 수 있 으며, 최대 투약기간은 2주를 넘지 않도록 한다. 다른
근이완제에 비해 항콜린성 작용에 의한 구강건조, 빈 맥의 부작용이 적게 나타난다. 하지만 다른 근이완제 와 같이 급성협우각녹내장에는 금기이며, MAO-I와는 절대 병용해서는 안 된다.8)
b. 항불안제(anxiolytic agents)
높은 정서적 스트레스 수준에 의한 이상기능활동 의 증가가 측두하악장애의 원인이라고 생각될 때 항 불안제는 증상 조절에 도움이 될 수 있다.5)항불안제 가 스트레스를 직접적으로 제거하지는 않지만, 근육 을 이완시키고 야간 이상기능활동을 감소시켜 증상 을 완화시킬 수 있다.
벤조다이아제핀(benzodiazepine)은 억제성 신경전달 물질 GABA(gamma-aminobutyric acid)의 작용을 증강 시켜 진정작용을 나타내는 항불안제이다. 벤조다이아 제핀에 의한 근이완은 근육에 대한 직접적인 작용이 라기보다는 중추신경계 진정효과에 의해 나타난다.
TMD 환자의 근수축을 감소시키는 잠재적인 이익을 가지고 있다.9)
Diazepam 1회 용량(2.5-5mg)을 취침 전에 복용하면 기상 후 통증과 과두걸림에 의한 개구제한 완화에 도 움이 된다.5,8)NSAIDs와 함께 적용 시에 NSAIDs 단독 투여에 비해 통증완화효과가 크다고 여러 연구에서 밝혀진 바 있다.8,13)중추성억제제에 예민한 노인 환자 에서는 초기 용량을 적정용량의 반으로 줄이는 것이 좋다. 자몽쥬스나 항진균제, erythromycin, calcium channel blocker 등과 같은 CYP3A4억제제에 의해 diazepam의 농도가 늘어나 CNS 억제작용이 증강될 수 있음을 주의해야한다.
약에 대한 의존성과 금단현상(불안, 불면증, 발작 등)이 나타날 수 있으므로 주의하여 투여해야 한다.
투여를 중단할 때는 금단현상을 피하기 위해 용량을 점차적으로 줄여야 한다.1) 중증근무력증, 급성협우각 녹내장에 금기이다.
그 외 벤조다이아제핀 약으로는 clonazepam, alprazolam이 있다. 이 약들은 급성 증상, 특히 불안이 나 야간 이갈이와 연관된 경우 유용하다.5)
4) 만성통증의 조절 및 보조적 진통 효과
항울제와 항경련제는 만성통증환자에서 기존 진통 제와 병용 시 약물의 용량을 줄여주면서 진통효과를 상승시킬 수 있다.11)
a. 항우울제(antidepressants)
삼환성항우울제(TCA)는 우울증보다 신경병변 통증 과 같은 만성 통증 상태의 처치에 많이 활용되고 있 다.5) TCA는 수면 중 저작근의 활성 EMG를 감소시키 며 저작근이완을 유도하여 효과를 얻을 수 있다.12)
항우울제는 중추신경계 내 시냅스 접합부에서 세 로토닌과 노르에피네프린의 재흡수와 분해를 억제하 여 치료효과를 나타낸다.
만성 근골격성 통증 치료 시 삼환성 항우울제는 10mg 정도의 저용량으로도 진통효과가 나타나는데, 취침 전 amitriptyline 10mg을 복용시켰을 때 만성통 증에는 진통효과를 보였으나 급성 통증에는 거의 효 과가 없었다. 항우울 작용을 위한 용량은 진통효과 용 량에 비해 10-20배 높기 때문에 이 용량으로는 항우 울 작용을 기대할 수 없다.1,5)
주된 부작용으로는 항콜린성 작용(구강건조, 변비, 흐려진 시야, 뇨 정체), 체위성 저혈압, 심실 부정맥 등이 나타나기 때문에 심장질환이 있는 환자의 경우 주의하여 처방한다. 항히스타민제, 베타차단제, 칼슘 채널차단제, 항경련제와 같은 다른 약물과 혼합하여 사용할 때에도 심각한 부작용의 가능성이 있다.
MAO-I 와 함께 사용 시 치명적인 세로토닌 증후군을 유발할 수 있으므로 반드시 피해서 처방해야 한다.
낮 동안 발생하는 통증에는 desipramine이 진정작용 이 없기 때문에 추천된다. 아침이나 오후에 25mg을 복용할 수 있다.
b. 항경련제(anticonvulsants)
턱관절 장애의 보존적 처치에 호전되지 않거나 지 속되는 만성 통증을 가진 환자에서 보조적 진통제로 써 처방한다.4,8)NSAIDs, 벤조다이아제핀, 근이완제에 반응이 없을 때 고려할 수 있다. 중추신경계가 활성화 되어 통증이 장기간 지속되는 경우에 효과가 좋다.4) 턱관절장애가 만성화되면서 빌생하는 중추감작의 감 소를 돕기 위해 항경련제를 사용할 수 있다.
항경련제는 신경막을 안정시켜 흥분을 억제하고 발작과 관련된 뇌신경세포의 활성을 진정시키는 것 으로 보인다.
만성통증 처치에 가장 흔히 사용되는 항경련제 2가 지는 gabapentin과 pregabalin이다.
Gabapentin의 경우 측두근과 교근의 촉진시 동통 부 위 감소와 지속적인 근육통증의 감소에 효과적이다.8) 초기 용량은 300mg으로 하고 통증완화가 나타날 때 까지 매 3일 동안 300mg 씩 증량하여 하루 최대용량
4200mg까지 증량할 수 있다. 통계적으로 통증의 감소 와 촉진 시 동통 부위의 감소는 대략적으로 용량이 3300mg 이상일 때 나타났다. 부작용으로 현기증, 졸 림, 기억장애 등이 용량을 증량할 때 나타날 수 있다.
Pregabalin도 신경병증성 통증에 유효하다고 알려졌 지만 아직까지 TMD통증에 효과적이라고 결론한 연 구는 없다.
5) 그 외 약제
a. 주사제제(injectable medications)
주사제제로는 국소마취제, 스테로이드제, sodium hyaluronate가 있다.
2% 리도카인 국소마취제는 턱관절장애의 진단과 처치에 사용 가능하다. 진단적 측면에서 국소마취제 는 통증의 근원을 감별하는데 도움을 준다. 치료효과 는 통증주기를 차단하여 얻는데, 일단 심부동통유입 의 근원을 일시적이라도 제거하면 민감화된 중추신 경이 좀 더 정상 상태로 회복될 기회를 가질 수 있게 된다.5)
하이드로코티손(hydrocortisone)의 관절낭내 주사가 항염증효과를 통해 통증과 운동 제한을 완화시킬 수 있다. 1회 주사는 증상 완화에 도움이 되지만, 반복적 주사는 관절 구조에 유해하므로 피해야 한다. 고령 환 자에서는 유용한 효과를 가지지만, 25세 이하 환자에 서는 성공적이지 못한 것으로 관찰되었다.5)
다른 관절강내 주사로 이용되는 주사제제는 sodium hyaluronate이다. 관절낭액의 기본 구성 성분 중 하나 로 관절강 세척술 후 적용은 통증을 줄이는데 도움이 될 수 있다고 알려져 있다.5)
b. 도포용 제제(topical medications)
환자의 전신병력에 따라 경구용 진통제 및 진통소 염제 복용이 어려운 경우에 도포용 제제가 유용할 수 있다. 약물이 적용된 국소조직에만 침투하기 때문에 전신적인 부작용들을 피할 수 있다. 통증의 근원이 피 부표면에 가까울수록 도포용 제제가 도움이 되는데, 만약 통증 근원이 좀 더 중심부에 있다면 도움이 되 지 않을 수도 있다.
마취제가 포함된 도포용 제제, 리도카인겔, 리도카 인패치제, 5%.NSAIDs도포용제제, diclofenac sodium gel, ibuprofen gel, ketoprofen gel 등이 있다.
캡사이신 크림은 유해수용기를 지속적으로 활성시 켜 통증유발물질인 substance P의 고갈을 일으킴으로 써 통증경험이 줄어들도록 한다. 진통효과는 즉시 나
타나지 않으며, 통증 부위에 적어도 하루 3번, 7~10일 동안 적용해야 한다. 적용 초기에 화끈거리는 느낌이 나타나며 지속적으로 도포하게 될 경우 이러한 느낌 은 점점 사라지게 되고 통증이 조절이 된다.5) 캡사이 신의 경우 골관절염과 신경병증성 통증에 효과가 있 다.8)
국소도포 NSAIDs의 혈장 농도는 경구투여의 5-15%에 정도에 이른다. 많이 사용되는 diclofenac gel 은 proinflammatory prostaglandin E2 의 생성을 저해하 고 TMJ의 유해수용기로 밝혀진 NMDA receptor를 경 쟁적으로 저해하는데 국소도포의 혈장 농도로도 충 분히 이러한 작용을 가질 수 있다.14) 따라서 약효의 손실 없이 위장이나 신장에 미치는 영향이 최소화된 다는 장점이 있다.
0.5g 정도의 양을 통증부위에 도포하고 하루에 4회 정도 적용한다. 1시간 동안은 해당 부위를 씻어내지 않도록 한다.12)
c. 보툴리늄 독소 주사
턱관절 장애에 보툴리늄 독소 주사는 주로 교근 및 측두근에 적용된다. 보툴리늄 독소 주사는 강력한 근 신경차단작용과 더불어 근막발통점의 생성을 차단시 키는 역할을 하며 부작용이 비교적 경미하다. 경구용 약물 제제의 전신 투여와 달리 특정 근육에 선택적으 로 작용할 수 있다는 장점이 있다. 단점은 작용기간이 영구적이지 않아 반복적으로 투여하여야 하는 점이 다. 보툴리늄 독소로 활성이 저하된 신경말단 부위는 시간이 지나면서 새로운 근신경계접합부를 형성하여 기능을 회복하며, 실제로 약 6개월이 지나면 근신경 계 접합부의 비활성화가 회복된다.
Ⅲ. 결 론
턱관절장애로 치과에 내원하는 대다수의 환자들은 통증을 호소한다. 급만성 통증환자를 마주하면 많은 임상의들이 정확한 진단을 내리기 전에 통증감소를 위한 약물요법을 시도한다. 대부분의 처방에는 진통 제나 비스테로이드성 소염제를 포함시키기 때문에 일 시적인 통증감소에는 도움이 될 수 있다. 하지만 턱관 절 장애의 원인이 파악되지 않은 상태에서 최적치료 가 이뤄지지 않기 때문에 환자는 통증의 재발 및 악화 를 경험하게 된다. 또한 진단하기 전에 약물을 처방할 경우 현재 증상에 불필요한 약을 남용하게 되기도 한다. 각각의 진단에 따라 필요한 약물만 처방한다면
기대 효과 약물 계열 성분 용법
진통 효과
acetaminophen
acetaminophen Extended-Release:1300mg/
every8 hours, Max 4000mg acetaminophen +
tramadol
acetaminophen325mg + tramadol37.5mg 2tabs q4-6h
NSAIDs
nonselective NSAIDs
naproxen 200-500mg bid.
ibuprofen 600mg tid.
항염증 효과
selective COX-2
Inhibitor celecoxib 200mg qd. 100mg bid.
steroid prednisone,
prednisolone 5-10mg qd/morning 근이완 효과 muscle relaxant cyclobenzaprine HCl 5-10mg hs.*
anxiolytic agent diazepam 2-5mg hs.**
만성통증조절
& 보조적 진통 효과
antidepressant(TCA) amitriptyline 10-20mg hs.
anticonvulsant gabapentin initial dose 300mg hs, upward titration to 1800~4200mg/day
⊕ NSAIDs 유발
소화성궤양 예방**** PPI, misoprostol***
lansoprazole omeplazole esomeprazole pantoprazole
qd ac with
nonselective NSAIDs
* cyclobenzaprine HCl 10mg tid. 복용 가능하나 주간 졸림을 유발할 수 있다.
** diazepam 5mg bid. 복용 시 잠재적 의존성으로 7일 이상 투여해서는 안된다. qd(hs) 복용 시에는 14일까지 가능하다.
*** misoprostol은 NSAIDs 의한 위장관합병증 예방에 우수한 효과를 가지지만 경련성 복통을 도안한 설사와 같은 위장관 부작용 및 임산부의 자궁 수축을 유발하는 유산의 위험성으로 임상적 사용에 제한이 있다.10)
**** NSAIDs관련 소화성 궤양 발생의 위험인자(Table 2.)를 가지는 경우 소화성 궤양 예방을 위한 조치로 selectiveCOX-2 inhibitor의 사용, PPI 혹은 misoprostol의 병용 투여를 권고하였다. 위험인자가 없는 경우에는 예방 조치를 권고하지 않는 다.16) 국내에서 NSAIDs 투여로 인한 위염/궤양의 예방의 허가(효능, 효과)를 받은 약제의 경우에만 NSAIDs와 병용 시 위장 상병코드 없이 급여 인정이 되므로 소화기 약제 선택 시 이 점을 고려해야 한다. 국내에서 상기 목적으로 허가된 약제에는 H2 blocker가 포함되어 있지만, 실제 NSAIDs와 병용 시 소화성 궤양의 예방 및 치료에 그 효과가 PPI 및 misoprostol에 비해 현저히 떨어지므로, 환자의 약가에 대한 부담이 크지 않다면 급여 인정되는 PPI의 처방을 우선 고려해 볼 만 하다. 또한 selective COX-2 inhibitor는 이 약제의 허가사항에 ‘소화기관용 약제를 위염 등의 증상 예방 목적으로 병용 투여하여서는 안 됨.’으로 명시되어 있으므로, NSAIDs 병용 시 급여 인정되는 소화기관용 약제라 하더라도 반드시 위장상병을 기록하여 청구해야한다.
Table 3. 턱관절장애 약물요법의 주요 약물
치료 효과는 높이고 부작용은 최소화하여 치료기간 을 단축시킬 수 있을 것이다. 임상의는 턱관절장애의 약물요법을 ‘치료’보다는 증상의 ‘관리’라는 측면에 서 접근해야하며, 약물요법은 최적 치료를 위한 보조 요법임을 명심해야한다.
참 고 문 헌
1. 대한안면통증/구강내과학회 편저. 구강내과학 제 4편 구 강안면통증과 측두하악장애. 2012, 예낭INC, pp.225- 239.
2. Yoon DM. Analgesic therapy according to disease specific pathophysiology. J Korean Med Assoc 2011;54:739.
3. Perneger TV. Risk of kidney failure associated with the use of acetaminophen, aspirin, and nonsteroidal antiinfla- mmatory drugs. N Engl J Med 12;331:1675-1679.
4. Ouanounou A. Pharmacotherapy in temporomandibular disorders: A review. J Can Dent Assoc 2017;83:1488.
5. Okeson JP. Management of Temporomandibular Disorders and Occlusion. In . 7th ed, 2012, Mosby, pp.299-304.
6. Bresalier RS. Cardiovascular events associated with rofecoxib in a colorectal adenoma chemoprevention trial. N Engl J Med 2005;352:1092-1102.
7. Solomon SD. Cardiovascular risk associated with celecoxib in a clinical trial for colorectal adenoma prevention. N Engl J Med 2005;352:1071-1080.
8. Hersh EV. Pharmacologic management of temporomandi- bular disorders. Oral Maxillofacial Surg Clin N Am 2008;20:197-210.
9. Ahn GY. Strategies for the safe use of non-steroidal anti- inflammatory drugs. J Korean Med Assoc 2018;61:367.
10. 최동욱. 비스테로이드소염제 관련 소화성 궤양의 최신 지견. 대한내과학회지 2014;86:664.
11. Park JC. Current pharmacological management of chronic pain. J Korean Med Assoc 2010;53:815.
12. Wright EF. Manual of temporomandibular disorders. 2nd ed, 2010, Wiley-blackwell, pp.251-262.
13. Dym H, Bowler D, Zeidan J. Pharmacologic treatment for temporomandibular disorders. Dent Clin North Am 2016;60:367-379.
14. Gil-Martinez A. Management of pain in patients with temporomandibular disorder (TMD): Challenges and solutions. Journal of Pain Research 2018;11:571-587.
15. Hatt KM, Vijapura A, Maitin IB, Cruz E. Safety consi- derations in prescription of NSAIDs for musculoskeletal pain: A narrative review. PM&R 2018;11:1404-1411 16. Lee JH, Lee YC, Jeon SW et al. Guidelines of prevention
and treatment for NSAID-related peptic ulcers. Korean J Gastroenterol. 2009;54:309-317.
ABSTRACT
Pharmacologic management of temporomandibular disorders
Soyoun Lee, D.D.S., M.S.D.FIRST orofacial pain & oral medicine dental clinic
Temporomandibular disorder (TMD) is a term that contains variable clinical problems such as disorders with pain of the temporomadibular joint(TMJ) and of the masticatory muscles. TMDs are known to be one of the most common causes of pain in the orofacial region. It is accompanied by symptoms such as pain, limitation of mandibular movement and incongruity, and joint noise.
The treatment of TMDs should be diagnosed with comprehensive examination such as history taking, clinical examination and radiologic examination. Conservative treatment should be performed after optimal diagnosis. Pharmacologic management is one of the adjunctive therapies that is effective in rapid alleviating symptoms and reducing duration of consertive treatment. Commonly prescribed pharmacological agents include acetaminophen, nonsteroidal antiinflammatory agents (NSAIDs), steroids, muscle relaxants, anxiolytics, and antidepressants. These drugs should be appropriately selected by each diagnosis. The clinician should be aware of the characteristics, efficacy, usage, and side effects of each drug to induce positive effect with minimal side effects.
Key words: Temporomandibular disorders, pharmacologic management, acetaminophen, NSAIDs, steroids, muscle relaxants, anxiolytics, antidepressants