1. 들어가며
만성폐쇄성폐질환(Chronic Obstructive Pulmonary Disease, COPD)은 만성염증에 의해 기도 와 폐실질 손상으로 발생되는 비가역적인 기류 제한을 특징으로 하는 폐질환이다. COPD는 고 혈압, 당뇨병, 천식등과 같이 일차 진료에서 적절히 관리하면 증상의 악화와 입원을 줄일 수 있 는 대표적 외래 민감성 질환(Ambulatory Care Sensitive Condition(CSC))으로, 2030년 사망원인 4위로 예측될 정도로 주요 사망 원인이다(Mathers and Loncar, 2006). 한국의 경우, 2008년도 40세 이상의 인구에서 13.4% COPD 유병률을 보이고 있으며1) (대한결핵 및 호흡기 학회, 2014), COPD에 의한 사망은 인구 십만 명당 10.1명으로 고혈압성 질환에 의한 사망자 수와 유사하다
(건강보험심사평가원, 2013).
COPD 유병률 증가는 COPD에 대한 경제적 부담의 증가로 이어진다. 2010년도 미국의 경 우 COPD는 $20 billion의 직접비용과 $30 billion의 간접의료비용이 발생하여, 총 $50 billion 의 비용이 발생한 것으로 추정되었다(Guaascio et al., 2013). 우리나라 역시 COPD의 총 진료비 용은 꾸준한 증가 추세로, 연평균 5.8%의 증가율을 보이면서 2005년도부터 2010년까지 5년간
만성폐쇄성폐질환(COPD)의
의약품비와 사용 경향 분석
김지애 부연구위원 연구조정실 약제정책연구팀 본 원고는 2015년도 건강보험심사평가원 약제정책연구팀의 연구과제인 “만성질환자의 의약품 사용현황 및 치료 지속성 분석-COPD 중심으로”의 “COPD 의약품 사용 및 비용 분석”을 일부 발췌한 것으로, 일부 내용은 2017년 1월자로 Interna-tional Journal of COPD에 “Trend of cost and utilization of COPD medication in Korea” 게재되었다.HIRA 연구 약 212억원이 증가하였다(황수희, 한상진, 2013). 또한 장애보정생존년수(disability-adjusted life year) 손실의 원인으로 2002년에 10위에서 20007년도는 남자의 경우 7위 여자 3위로 급격하게 상승하였다(대한결핵 및 호흡기 학회, 2014). COPD는 국민건강 및 건강보험 재정에 미치는 영향의 크기에도 불구하고, 고혈압, 당뇨, 고 지혈증과 같은 만성질환과는 달리 약품 이용 서비스 현황, 추세 및 비용에 대한 실증적 분석을 수행한 연구는 부족한 상태이다. 또한 COPD의 경제적 비용은, 연구설문 방식, 진단 기준과 분 석 접근의 다양성으로 인해 각기 추정된 결과물로의 비용에는 상당한 변이를 보이고 있다. 간단 하고 비교적 저렴한 폐활량측정법(spirometry)이 기류제한을 측정하는 검사법으로 있긴 하나, COPD에 대한 낮은 인지와 진단은 관련 데이터의 정확도에 영향을 미친다(Pena et al., 2000).
COPD는 적절한 예방과 치료를 통해 증상의 완화뿐만 아니라 삶의 질 개선, 급성악화와 사 망률 감소등과 같은 관리가 가능한 질환이며, 약물 치료는 COPD 관리의 중심이라고 할 수 있 다. 이러한 이유로, 2014년도 5월부터 시행된 COPD 적정성 평가의 평가지지표 중 하나로 “흡 입 기관지 확장제 처방 환자비율”이 포함되어 있다. 약물치료는 고비용의 의료서비스를 대체할 수 있는 효과(substitution effect)적인 치료책이 될 수 있다. 즉, 약제의 적절한 사용과 지속은 증상악화로 인해 발생하는 중환자실 이용, 응급실 방문, 입원과 같은 고비용의 의료서비스 이용 을 감소시킬 수 있으므로, 건강보험재정을 절감할 수 있는 비용효과적인 치료책이 될 수 있다. COPD 약제에 대한 사용과 비용이 보고되는 연구는 있으나(Pauwels and Rabe, 2004), 이들 연 구가 한 국가 전체를 포함하고 있지 못하고 있으며 또한 장기간의 팔로업이 이루어지는 연구는 많지 않다. 이에 따라 건강보험심사평가원 약제정책팀은 우리나라의 COPD 약제사용 현황과 추세, 그리고 COPD 환자의 약물 치료 지속성이 미치는 건강과 의료비용의 영향 분석을 위하여 “만성질환자의 의약품 사용현황 및 치료 지속성 분석-COPD 중심으로” 건강보험심사평가원의 청구데이터(이하 HIRA 데이터)를 이용하여 수행하였다(김지애 등, 2015). 본 연구는 이 중 COPD 의 약품 사용 및 비용 분석의 일부 부분을 발췌하였다.
2. 연구방법
가. 데이터와 연구대상 2008-2013년도 HIRA 데이터를 이용하여 6년간의 COPD 약제사용과 비용 추세를 분석하 였다. 우리나라는 보편적 의료보험 제도로 전 국민에 대한 의료보험 상환 정보를 가지고 있으 며, HIRA 데이터는 약제를 포함한 의료서비스 사용과 진단명 등에 대한 상세한 정보를 포함하 고 있어 전국 단위의 역학적 평가를 위한 신뢰성 있는 자료이다(Lee et al., 2011).HIRA 데이터는 청구자료로 진단명과 실제 질환여부가 반드시 일치하지 않는 진단명 타당 도의 문제를 가지고 있다. 따라서 HIRA 데이터의 진단명을 이용한 COPD 환자 추출은 실제 COPD 보유 환자들을 정확하게 추출하지 못하여 연구 결과에 바이어스를 초래할 수 있다. 예를 들어, COPD 여부를 판단하기 위한 검사 시행을 위하여 진단명을 부여했으나, 검사 결과에 따 른 배제 코드(rule-out)의 미기입이 발생하거나, 타질환임에도 COPD 진단명을 기입하는 경우로 인해 실제로는 COPD를 보유하지 않은 환자들까지 포함하게 되는 과다 추출의 가능성이 발생 하게 된다. 따라서 본 연구는 정확한 연구 대상을 추출하기 위하여, 다음과 같은 조작적 정의를 이용하였다. 40세 이상의 수진자로 1) COPD 혹은 폐기종(emphysema)의 ICD-10 코드인 J43.0x ~ J44.x (단, J43.0은 제외)를 주상병 혹은 부상병2)으로 가지고 있으며, 2) COPD 약제인 지속성항콜린제(long-acting muscarinic antagonist, LAMA), 흡입24시간지속성베타-2작용제
(long-acting beta-2 agonist, LABA), 흡입스테로이드와 지속기관지확장제의 병합제(inhaled corticosteroid(ICS) + LABA), 속효성항콜린제(short-acting muscarinic antagonist, SAMA), 속효 성베타-2 작용제 (short-acting beta-2 agonist (SABA), SAMA + SABA, phosphodiesterase-4 (PDE-4) 억제제, 전신베타작용제(systemic beta agonist), 혹은 테오필린(theophyllline) 중 하나 이 상을 1년에 2회 이상 처방받은 이들을 COPD 환자로 정의하여 추출하였다. 이러한 조작적 정의 는 HIRA 데이터를 이용한 COPD 연구시 빈번히 사용되고 있으며 다수의 연구 적용으로 검증 되었다(Kim et al, 2014, Kim et al., 2013, Kim et al., 2013, Rhee et al., 2014).
나. 연구 분석
2008년에서 2013년도 6년간 COPD 환자의 약제사용과 비용을 약제별로 분석하였으며, COPD 관련 약제 중 ICS, ICS + LABA, LABA, LAMA, leukotriene receptor antagonist
(LTRA),oral corticosteroid(OCS, 경구용스테로이드), PDE-4억제제, SABA, SAMA, SABA + SAMA, theophyllline, and systemic beta agonist만을 분석에 포함하였다.
HIRA 연구
3. 연구결과
가. COPD 환자 및 COPD 약제 처방 추세 COPD 환자는 2008년도 184,059명에서 2013년도 209,579명으로 6년간 13.9% 증가하였 고 COPD로 처방된 평균 약제수 역시 2008년도 10.1개에서 2013년도에는 12.0개로 증가하였 다(표 1). COPD 약제 비용은 연평균 12.9% 증가율을 보이면서, 2008년도 29,278백만원에서 2013년도 52,172백만원으로 6년간 78.2%증가하였다. 1인당 COPD 약제비 평균 역시 10.1% 증가율을 보이면서, 2008년도 159,071원에서 2013년도는 248,937원으로 6년간 56.5%증가 하였다(표 2). 표 1. COPD 환자수, 처방건수(2008-2013년) (단위: 명, 건) 구분 2008 2009 2010 2011 2012 2013 COPD 환자수(N) 184,059 180,334 211,148 217,624 224,889 209,579 환자당 처방건수 (모든 처방, mean) 71.2 71.6 70.6 69.7 74.1 73.8 환자당 COPD 처방건수(mean) 10.1 10.0 11.6 11.5 11.9 12 표 2. 전체 COPD 의약품 비용 (단위: 명, 백만원) 약제 2008 2009 2010 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 20,756 796 38,358 20,854 827 39,667 21,693 858 39,547 ICS+LABA 50,500 10,565 209,210 54,354 11,906 219,038 60,519 13,485 222,821 LABA 2,084 28 13,373 2,515 25 9,968 2,631 19 7,088 LAMA 48,296 11,194 231,769 55,377 13,695 247,310 63,587 16,771 263,749 LTRA 2,278 233 102,101 4,214 423 100,316 39,689 5,680 143,110 OCS 41,425 87 2,112 38,794 86 2,221 57,548 263 4,563 PDE4 0 0 - 0 0 - 0 0 - SABA 60,590 819 13,515 58,087 825 14,197 61,180 854 13,959 SABA+SAMA 5,012 215 42,968 4,449 201 45,199 4,356 188 43,154 SAMA 31,597 701 22,185 29,481 660 22,401 26,656 544 20,423 Theophylline 97,448 2,570 26,375 92,125 2,878 31,235 156,730 4,481 28,591 Systemic beta agonist 94,715 2,070 21,858 84,693 2,005 23,671 87,256 2,318 26,563약제 2011 2012 2013 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 22,660 893 39,406 26,033 989 37,984 24,081 890 36,974 ICS+LABA 67,883 15,402 226,884 72,727 16,725 229,968 70,820 16,123 227,659 LABA 2,842 18 6,465 4,058 51 12,626 12,843 1,086 84,574 LAMA 70,346 19,091 271,386 76,931 20,949 272,312 78,227 21,571 275,751 LTRA 47,160 6,850 145,251 58,597 6,846 116,836 60,116 5,946 98,902 OCS 60,368 264 4,367 65,033 239 3,669 59,913 203 3,381 PDE4 0 0 - 0 0 - 3,039 320 105,373 SABA 64,830 1,002 15,463 70,347 973 13,836 66,223 915 13,811 SABA+SAMA 1,269 25 19,680 23 0 10,517 6 0 11,570 SAMA 24,334 486 19,991 28,253 501 17,735 26,482 459 17,328 Theophylline 155,936 4,700 30,143 151,263 3,877 25,631 132,922 3,074 23,124 Systemic beta agonist 85,106 2,318 27,237 80,847 1,958 24,223 66,670 1,586 23,787 나. COPD 약제별 사용 현황 및 추세
1) 지속성 기관지 확장제 (LABA and LAMA)
Indacaterol이 2010년도에 사용 승인이 났으므로, 2010년도 이전 LABA의 처방은 미미한 수준이었다(그림 1). 2008년도 LABA 흡입제는 COPD 환자의 1.1%(12,843명)에게만 처방되었으 나, 2013년도 COPD 환자의 6.1%가 LABA를 처방받아 6년간 83.8%의 증가율을 보였다. LAMA의 처방 역시 점차적으로 증가하였다. 2008년도 26.2%(48,296명)의 COPD 환자가 LAMA 흡입제를 처방받았으며 2013년도에는 37.3%(78,227명)가 처방받았다(그림 2). LAMA 약 제비용은 6년간 COPD 약제비중 가장 큰 비중을 차지했다. LAMA의 총 비용은 2008년 11,197백만원에서 2013년도에 21,571백만원으로, 6년간 92.3%가 증가하였다(표 2). 그림 1. LABA 사용 추이 처방환자수 14,000 12,000 10,000 8,000 6,000 4,000 2,000 0 처방건수 3.4 3.3 3.2 3.1 3.0 2.9 2.8 2.7 2008 2009 2010 2011 2012 2013 2,084 3.1 3.2 3.2 3.3 3.0 2,515 2,631 2,842 4,058 12,843 2.9 환자수 환자당 처방건수
HIRA 연구 그림 2. LAMA 사용 추이 2) 흡입스테로이드 (ICS) ICS는 2008년도 기준 20,756명의 환자에게 처방되어 COPD 전체 환자 중 11.3%가 사용하 였다(그림 3). 2012년도까지 미세한 증가를 하여 26,033명의 환자가 사용하였으나, 2013년도는 1,952명 줄어든 24,081명이 사용하였다. ICS가 처방된 환자 당 ICS 처방건수는 2008년도 2.8 건에서 2013년도는 3.0건으로 증가하였다. 동시에 ICS는 2009년도 827백만원에서 2012년 989백만원으로 증가하였으나 2013년도에는 890백만원으로 감소하였다(표 2). 그림 3. ICS 사용 추이 3) 흡입스테로이드와 지속기관지확장제의 병합요법 (ICS+LABA) 2008년도 COPD 환자의 27.4%가 ICS+LABA를 처방받았으며 2012년도에는 32.3%로 증 가하였으나, 2012년에서 2013년도에는 감소세를 보였다(그림 4). ICS+LABA 총 비용은 2008 년에서 2012년까지 지속적으로 증가하다 2012년 16,725백만원에서 2013년도에 16,123백만 원으로 감소하였다(표 2). 처방환자수 30,000 25,000 20,000 15,000 10,000 5,000 0 처방건수 3.1 3.0 3.0 2.9 2.9 2.8 2.8 2.7 2008 2009 2010 2011 2012 2013 20,756 2.9 2.9 2.8 2.8 3.0 20,854 21,693 22,660 26,033 환자수 환자당 처방건수 3.0 24,081 처방환자수 90,000 80,000 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 4.4 4.3 4.3 4.2 4.2 4.1 4.1 4.0 4.0 3.9 3.9 2008 2009 2010 2011 2012 2013 48,296 4.0 4.1 4.1 4.2 4.2 4.3 55,377 63,587 70,346 76,931 78,227 환자수 환자당 처방건수
그림 4. ICS+LABA 사용 추이
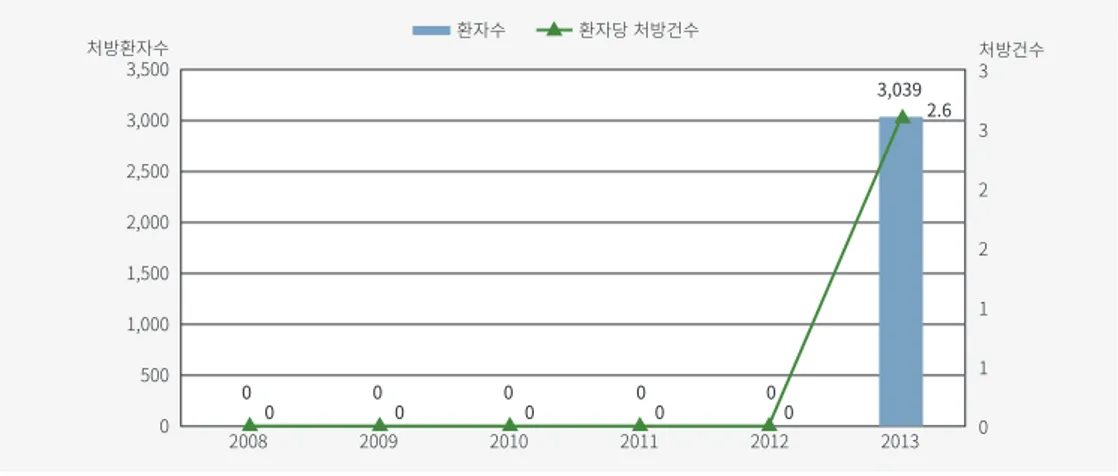
4) PDE-4 억제제
Roflumilast가 한국에서 승인된 유일한 PDE-4 억제제로 2013년도에 COPD용 추가 치료 책으로 한국에서 급여가 시작되었다(그림 5). 따라서 2008-2013년도까지는 사용량이 거의 없 었으며, 보험기준의 까다로운점과 부작용의 위험으로 인해 2013년도 COPD 환자의 1.5%만이 Roflumilast를 처방받았으며 총 비용 320백만원이 발생하였다(표 2).
그림 5. COPD PDE4 억제제 사용 추이
5) LTRA
LTRA은 천식 치료약제이다. LTRA는 원래 천식 치료약제로 COPD 진료지침에서는 권장하 고 있지 않지만, 흡연자 천식 환자에게 효과가 있는 것으로 보고되어 천식과 COPD가 함께 있는 중첩 증후군(overlap syndrome) 환자에게 처방이 늘어나고 있다. 2013년도에는 COPD 환자의 26.7%(60,611명)의 환자에게 LTRA가 처방되었으며 2012년도 대비 1.2% 증가하였다(그림 6). 처방환자수 3,500 3,000 2,500 2,000 1,500 1,000 500 0 처방건수 3 3 2 2 1 1 0 2008 2009 2010 2011 2012 2013 0 0 0 0 0 3,039 환자수 환자당 처방건수 0 0 0 0 0 2.6 처방환자수 80,000 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 3.7 3.6 3.6 3.5 3.5 3.4 3.4 3.3 3.3 3.2 3.2 2008 2009 2010 2011 2012 2013 50,500 3.3 3.3 3.4 3.4 3.5 3.6 54,354 60,519 67,883 72,727 70,820 환자수 환자당 처방건수
HIRA 연구 그림 6. LTRA 사용 추이 6) 경구용스테로이드 (OSC) 2013년도 COPD 치료로 처방된 약제중, 28.6%가 OCS 였으며 2008년도의 22.5%에서 6.1% point 증가하였다(그림 7). OCS 총 비용은 2008년도 87백만원에서 2011년도 264백만원 으로 증가세를 보였으나 2011년 이후부터 감소하여 2013년도에는 208백만원이었다 . 그림 7. OCS 사용 추이
7) 속효성기관지 확장제(SABA, SAMA, SABA+SAMA)
2008년도에 32.9%의 COPD 환자가 SABA를 처방받았으며 SABA를 처방받는 COPD 환자 비중은 2008년 이후로 유지되고 있다(그림 8). SABA 총 비용은 2008년 819백만원에서 2011년 도 1,002백만원으로 점차적인 증가세를 보이고 있다(표 2). 2012년도 SAMA를 처방받은 COPD 환자는 12.6%로 2008년도의 17.2%에서 감소하였다(그림 9). SAMA 총 약제비용 역시 처방환자수 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 4.5 4.0 3.5 3.0 2.5 2.0 1.5 1.0 0.5 -2008 2009 2010 2011 2012 2013 3.8 3.7 59,913 65,033 60,368 57,548 38,794 환자수 환자당 처방건수 41,425 3.5 3.5 3.5 3.5 처방환자수 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 4.5 4.0 3.5 3.0 2.5 2.0 1.5 1.0 0.5 -2008 2009 2010 2011 2012 2013 3.4 3.7 4.1 4.0 4.2 60,116 58,597 47.160 39,689 4,214 환자수 환자당 처방건수 2,278 4.2
감소 추세를 보여, 2008년도 701백만원에서 2013년도 459백만원으로 감소하였다. 2008년도 SABA+SAMA는 COPD 환자의 27%에게 처방이 되었으나(표 2), SABA+SAMA 생산이 2011 년도 이후 종료됨에 따라 처방은 급격하게 감소하였다(그림 10). 그림 8. SABA 사용 추이 그림 9. SAMA 사용 추이 처방환자수 35,000 30,000 25,000 20,000 15,000 10,000 5,000 0 처방건수 3.3 3.2 3.2 3.1 3.1 3.0 3.0 2.9 2.9 2.8 2.8 2008 2009 2010 2011 2012 2013 3.2 26,482 24,334 26,656 29,481 환자수 환자당 처방건수 31,597 2.9 3.0 3.2 3.2 28,253 3.2 처방환자수 80,000 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 3.9 3.8 3.8 3.7 3.7 3.6 3.6 3.5 3.5 3.4 3.4 2008 2009 2010 2011 2012 2013 3.8 66,223 70,347 64,830 61,180 58,087 환자수 환자당 처방건수 60,590 3.5 3.5 3.6 3.6 3.7
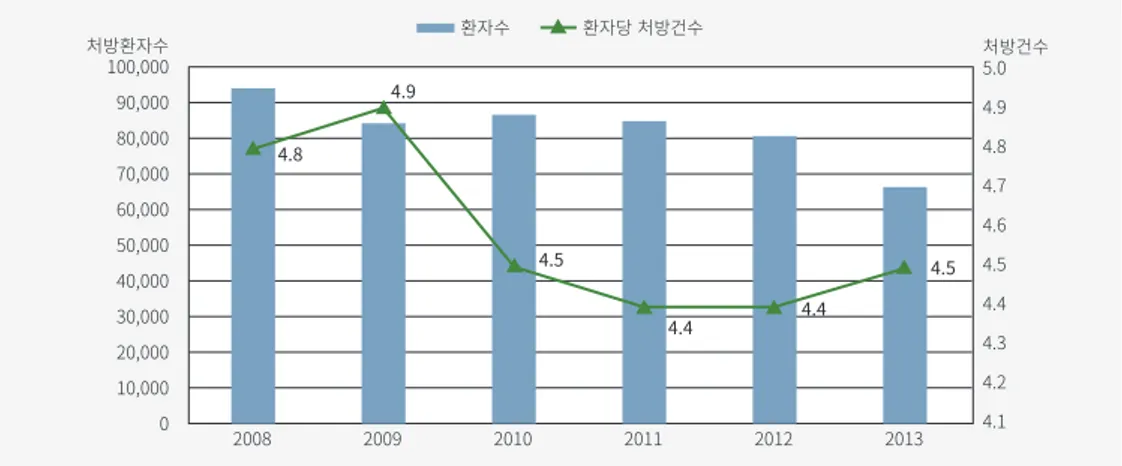
HIRA 연구 그림 10. SABA+SAMA 사용 추이 8) 테오필린(Theophyline) Theophyline은 2008년에서 2013년도 사이에 한국에서 COPD 관리를 위한 약제중 가장 많 이 광범위하게 처방되는 약제이다. COPD 환자의 52.9%가 2008년도에 theophyline를 처방받 았으며, 이러한 비중은 2010년에 74.2%까지 증가하였다(그림 11). Theophyline 총 비용은 2008년도에는 2,570백만원에서 2011년도에는 4,700백만원으로 증가하였으나, 2013년도에는 3,074백만원으로 감소하였다(표 2). 그림 11. Theophyline 사용 추이
9) 전신베타 작용제(Systemic beta agonist)
Systemic beta agonist는 COPD 진료지침에서 추천하고 있지 않는 약제이나, 2008년도에 51.5%의 COPD 환자들에게 처방되었으며 2013년도에는 31.8%로 감소하였다(그림 12). 처방환자수 6,000 5,000 4,000 3,000 2,000 1,000 0 처방건수 4.0 3.5 3.0 2.5 2.0 1.5 1.0 0.5 -2008 2009 2010 2011 2012 2013 3.6 6 1,269 4,356 4,449 환자수 환자당 처방건수 5,012 3.5 1.5 1.0 1.0 23 3.5 처방환자수 180,000 160,000 140,000 120,000 100,000 80,000 60,000 40,000 20,000 0 처방건수 6.0 5.0 4.0 3.0 2.0 1.0 -2008 2009 2010 2011 2012 2013 4.5 132,922 155,936 156,730 92,125 환자수 환자당 처방건수 97,448 5.4 5.3 5.4 5.3 151,263 4.9
Systemic beta agonist 비용은 2008년도 2,070백만원에서 2013년도 1,586백만원으로 줄어 들었다(표 2).
그림 12. Systemic beta agonist
다. 요양기관종별 COPD 약제별 비용 및 사용 현항
1) 상급종합병원
상급종합병원에서 ICS+LABA, LAMA와 theophylline이 COPD 환자들에게 가장 많이 처방 되는 약제들이다(표 3). Theophylline은 2010년도에 급격히 상승되었으며, ICS+LABA, LAMA는 처방환자수가 꾸준히 증가하였다. 반면 systemic beta agonist를 처방받은 환자는 감소하는 추 세로, 2008년도 9,729명에서 2013년도는 7,537명으로 6년간 7.7% 줄었다. 약제별 비용을 살 펴보면(표 3), 가장 높은 비용이 발생한 약제는 ICS+LABA와 LAMA이다. ICS+LABA는 2008년 도에 3,652백만원에서 2013년도는 5,735백만원을 지출하여 57.0% 증가하였으며, LAMA의 경 우 2008년도 4,353백만원에서 2013년도 7,365백만원으로 69.2% 증가하였다. 처방환자수 100,000 90,000 80,000 70,000 60,000 50,000 40,000 30,000 20,000 10,000 0 처방건수 5.0 4.9 4.8 4.7 4.6 4.5 4.4 4.3 4.2 4.1 2008 2009 2010 2011 2012 2013 4.9 환자수 환자당 처방건수 4.5 4.4 4.4 4.5 4.8
HIRA 연구 표 3. COPD 의약품 비용(상급종합병원) (단위: 명, 백만원) 약제 2008 2009 2010 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 1,983 127 64,159 2,827 181 63,939 2,846 182 64,072 ICS+LABA 15,231 3,652 239,797 18,080 4,511 249,484 19,845 5,055 254,745 LABA 217 11 52,523 182 8 45,415 103 3 30,726 LAMA 16,897 4,353 257,628 20,864 5,558 266,388 23,472 7,006 298,473 LTRA 299 66 221,517 338 84 249,079 7,139 1,606 224,965 OCS 6,161 24 3,916 6,435 23 3,529 8,766 65 7,433 PDE4 0 0 - 0 0 - 0 0 - SABA 9,784 147 14,976 11,086 172 15,473 11,933 176 14,762 SABA+SAMA 1,219 42 34,864 1,117 40 36,238 1,021 35 34,087 SAMA 7,018 174 24,823 7,180 177 24,617 6,633 147 22,147 Theophylline 13,704 674 49,201 15,284 823 53,858 24,752 1,253 50,611 Systemic beta agonist 9,729 422 43,370 8,958 390 43,482 9,562 482 50,412 약제 2011 2012 2013 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 3,167 193 61,052 4,258 266 62,468 3,879 231 59,623 ICS+LABA 22,764 5,654 248,383 24,556 6,234 253,885 23,558 5,735 243,442 LABA 1 0 516 261 14 52,490 4,297 468 108,803 LAMA 25,272 7,365 291,417 27,016 7,718 285,678 27,283 7,682 281,558 LTRA 9,134 2,007 219,770 10,984 2,004 182,430 11,208 1,627 145,162 OCS 9,795 70 7,183 11,708 73 6,227 11,475 62 5,366 PDE4 0 0 - 0 0 - 1,515 173 114,399 SABA 13,241 193 14,544 15,058 207 13,745 14,571 190 13,069 SABA+SAMA 202 4 18,069 0 0 - 0 0 - SAMA 6,144 135 22,027 7,755 141 18,173 7,299 118 16,169 Theophylline 25,556 1,275 49,895 25,816 1,059 41,019 23,326 841 36,037 Systemic beta agonist 9,670 498 51,514 9,196 374 40,626 7,537 284 37,628 2) 종합병원 종합병원은 상급종합병원과 유사한 패턴을 보이고 있다. 종합병원에서 가장 많은 환자에게 처방되고 있는 약제는 ICS+LABA, LAMA와 theophylline이다(표 4). Theophylline은 2010 년에 급격히 상승되었으며, ICS+LABA, LAMA는 처방환자수가 꾸준히 증가하고 있다. 반면 systemic beta agonist를 처방받은 환자는 감소하는 추세로, 2008년-2013년 6년간 18% 줄 었다. 약제별 비용에서 가장 높은 비용이 발생한 약제는 ICS+LABA와 LAMA이다(표 4).
ICS+LABA는 2008년도에 4,889백만원에서 2013년도는 8,031백만원을 지출되어 64.3% 증 가하였으며, LAMA의 경우 2008년도 4,929백만원에서 2013년도 10,771백만원으로 증가하 였다. 표 4. COPD 의약품 비용(종합병원) (단위: 명, 백만원) 약제 2008 2009 2010 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 8,966 417 46,462 8,992 416 46,251 9,577 462 48,219 ICS+LABA 23,413 4,889 208,815 23,517 5,116 217,528 27,066 5,955 220,030 LABA 1,390 13 9,293 1,656 15 8,763 1,742 13 7,448 LAMA 23,686 4,929 208,096 25,294 5,738 226,850 29,834 7,095 237,801 LTRA 706 81 114,040 1,353 161 119,360 16,439 2,592 157,704 OCS 14,176 28 1,978 13,880 28 2,046 19,223 95 4,932 PDE4 0 0 - 0 0 - 0 0 - SABA 25,778 376 14,576 24,075 345 14,349 25,528 373 14,624 SABA+SAMA 2,401 95 39,481 2,052 85 41,519 2,006 78 39,046 SAMA 16,404 377 22,966 14,403 336 23,336 13,499 287 21,269 Theophylline 32,299 1,198 37,088 32,616 1,322 40,522 56,029 2,034 36,305 Systemic beta agonist 29,611 893 301,524 26,545 867 32,650 28,476 1,049 36,852 약제 2011 2012 2013 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 10,091 475 47,048 11,816 509 43,076 11,583 488 42,153 ICS+LABA 31,066 7,105 228,691 34,307 7,954 231,845 34,607 8,031 232,071 LABA 1,955 15 7,918 2,730 29 10,514 5,913 428 72,410 LAMA 34,324 8,696 253,357 38,829 10,033 258,393 40,585 10,771 265,404 LTRA 19,844 3,202 161,375 24,326 3,264 134,158 26,851 2,960 110,233 OCS 20,856 100 4,807 23,978 92 3,825 22,932 77 3,356 PDE4 0 0 - 0 0 - 1,420 137 96,242 SABA 27,786 438 15,759 30,657 464 15,149 29,960 448 14,945 SABA+SAMA 470 8 16,324 2 0 12,512 2 0 15,426 SAMA 12,982 263 20,232 15,068 279 18,525 14,438 272 18,856 Theophylline 58,965 2,268 38,456 59,564 1,882 31,592 54,955 1,483 26,988 Systemic beta agonist 28,844 1,062 36,823 27,691 957 34,571 24,279 781 32,157
HIRA 연구
3) 병원
병원에서 가장 많은 환자에게 처방된 약제는 theophylline, SABA와 systemic beta agonist 이다(표 5). 2008년도는 theophylline는 10,601명의 환자에게 처방되었으나 2013년도는 20,052명의 환자에게 처방이 되어 89% 증가하였다. SABA의 경우, 2008년도에서 2013년도 3.7% 증가했다. 반면, systemic beta agonist는 감소추세로 2008년도 14,752명의 환자에서 2013년도는 10,168명의 환자에게 처방되어 31.1% 감소하였다. 표 5. COPD 의약품 비용(병원) (단위: 명, 백만원) 약제 2008 2009 2010 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 4,878 175 35,945 4,723 157 33,274 5,115 148 29,032 ICS+LABA 4,960 739 148,978 5,508 861 156,387 5,831 958 164,339 LABA 125 1 8,547 255 1 3,955 283 2 6,282 LAMA 3,954 711 179,708 4,551 883 194,125 4,900 923 188,381 LTRA 271 22 80,705 647 51 78,711 6,351 586 92,289 OCS 6,044 10 1,614 5,769 12 2,013 8,775 23 2,573 PDE4 0 0 - 0 0 - 0 0 -SABA 11,748 120 10,237 11,600 125 10,753 11,911 116 9,712 SABA+SAMA 404 16 39,603 338 17 50,290 345 17 47,870 SAMA 5,034 88 17,516 5,023 88 17,579 4,489 76 16,844 Theophylline 10,601 178 16,791 10,170 204 20,069 23,284 377 16,197 Systemic beta agonist 14,752 211 14,326 13,033 212 16,271 13,358 246 18,411 약제 2011 2012 2013 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 5,106 159 31,132 5,867 153 26,039 5,359 117 21,816 ICS+LABA 6,443 1,029 159,750 6,894 1,033 149,827 6,467 986 1,525,211 LABA 402 2 6,174 517 3 6,012 1,166 63 53,902 LAMA 5,308 1,049 197,567 5,817 1,156 198,654 5,823 1,161 199,343 LTRA 7,276 685 94,146 8,880 664 74,801 8,735 570 65,243 OCS 8,707 23 2,689 8,681 19 2,208 8,124 17 2,086 PDE4 0 0 - 0 0 - 74 5 62,713 SABA 11,960 123 10,287 13,746 133 9,691 12,178 123 10,070 SABA+SAMA 143 3 22,770 7 0 10,724 0 0 - SAMA 4,473 73 16,421 5,147 70 13,661 4,618 59 12,690 Theophylline 22,682 385 16,976 22,872 8342 14,948 20,052 283 14,090 Systemic beta agonist 12,526 244 19,517 11,941 214 17,929 10,168 187 18,372
4) 의원
의원의 경우 가장 많은 환자에게 처방되고 있는 약제는 theophylline, systemic beta agonist 와 OCS이다(표 6). Theophylline는 2008년도 44,657명의 환자에게 처방이 되었으며 2010년도 의 큰 증가이후 점차적으로 증가세는 감소하여, 2013년도는 41,649명에게 처방되었다. Systemic beta agonist가 처방되는 환자는 점차적으로 감소하여, 2008년도의 43,161명의 환 자에서 2013년도는 25,947명의 환자에게 처방되었다. 표 6. COPD 의약품 비용(의원) (단위: 명, 백만원) 약제 2008 2009 2010 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 5,269 69 13,122 4,701 64 13,610 4,502 59 13,134 ICS+LABA 8,828 1,202 136,194 9,441 1,317 139,479 10,053 1,406 139,873 LABA 337 2 4,598 379 1 1,821 463 0 725 LAMA 6,444 1,163 180,469 7,800 1,457 186,814 8,845 1,664 188,130 LTRA 898 57 63,157 1,672 111 66,647 10,214 806 78,921 OCS 15,820 23 1,430 13,387 20 1,473 21,829 67 3,079 PDE4 0 0 - 0 0 - 0 0 -SABA 16,734 152 9,108 14,554 139 9,577 14,896 140 9,430 SABA+SAMA 1,105 59 53,319 1,053 55 52,464 1,067 56 52,212 SAMA 4,215 52 12,418 3,755 48 12,912 2,770 29 10,402 Theophylline 44,657 485 10,861 37,717 489 12,975 61,575 745 12,091 Systemic beta agonist 43,161 481 11,139 37,854 471 12,446 37,893 483 12,734 약제 2011 2012 2013 N 비용 1인당비용(평균) N 비용 1인당비용(평균) N 비용 1인당비용(평균) ICS 4,760 59 12,468 4,576 54 11,757 3,752 49 13,013 ICS+LABA 10,597 1,505 142,006 9,869 1,399 141,771 9,004 1,275 141,565 LABA 446 0 609 524 6 10,664 1,640 127 77,291 LAMA 9,651 1,887 195,562 9,666 1,937 200,380 9,113 1,876 205,842 LTRA 11,730 859 73,224 15,393 829 53,826 14,600 721 49,390 OCS 22,862 64 2,812 22,624 50 2,230 19,139 44 2,290 PDE4 0 0 - 0 0 - 68 5 80,321 SABA 15,527 159 10,218 14,760 155 10,494 13,003 138 10,642 SABA+SAMA 452 10 21,391 13 0 10,266 4 0 9,641 SAMA 1,516 12 7,786 1,262 8 6,641 1,077 7 6,734 Theophylline 58,372 713 12,208 51,864 549 10,591 41,649 428 10,278 Systemic beta agonist 36,151 462 12,774 33,824 373 11,030 25,947 303 11,692
HIRA 연구
4. 나가며
본 연구는 우리나라 40세 이상의 COPD 환자 전체를 대상으로, HIRA 데이터를 이용하여 6 년간 COPD 관련 약제 사용과 비용 추세에 대하여 분석하였다. COPD 환자 수는 2008년도에 서 2012년도까지 22.2%가 증가하였다. 이러한 증가는 부분적으로는 노령화와 관련이 있으며
(South Korea, 2016), 아울러 의료계의 COPD에 대한 이해 증진으로 COPD 진단이 늘어남에 따 른 환자 수가 증가한 것으로 보인다. COPD 약제비용은 2008-2013년간 78.2%가 증가하는데, 이러한 증가는 다른 COPD 약제보다 고가인 LAMA와 ICS+LABA의 처방 증가가 주요 원인으 로 보인다.
본 연구에서 theophyline이나 systemic beta agonist와 같은 경구약제(oral medications)가 광범위하게 처방되어온 방면, LABA, LAMA와 ICS+LABA와 같은 흡입약제는 COPD 환자에 게 비교적 적게 처방되고 있는 것을 발견할 수 있었다. theophyline 사용은 흡입기관지확장제 의 사용에도 불구하고 무호흡이 지속되는 증상시 제안되는 약제로 COPD 치료의 주요 치료 약 제는 아니나 우리나라에서 지난 6년간 가장 많이 사용되어온 약제였다. 또한 systemic beta agonist의 비중이 낮은 상급종합과 종합병원과는 달리, 병원과 의원의 경우 systemic beta agonist는 여전히 가장 많은 환자들에게 처방되는 약제였다. 이는 실제 임상에서 행해지는 COPD 치료 및 진료 행위가 현재 COPD 진료 지침간에 차이가 있으며 진료지침에 따른 약제사 용 준수 속도가 요양기간종별간의 차이가 있다는 점을 보여주고 있다. 이러한 진료지침과 임상 현실과의 차이 발생에 대한 이유는 여러 가지로 추정할 수 있다.
우선, 우리나라의 일차의료의원은 COPD 안정시와 COPD 급성악화시 치료 모두에 흡입약 제보다 경구약제를 더 선호하는 것으로 알려져 있다(Park et al, 2008). 이것은 COPD 흡입약제 의 급여기준이 폐활량측정법 결과에 근거하여 급여 결정이 이루어지기 때문이다. 따라서 폐활 량측정법 결과 없이는 흡입약제를 COPD 환자에게 처방하기가 현실적으로 힘들다. 폐활량측정 법으로 진단된 COPD가 흡입약제 처방을 위한 필수사항이기는 하지만, 일차의료의원들의 폐활 량측정법 사용도는 매우 낮은 편이다(Park et al, 2008). 또한 흡입약제가 효과적으로 사용되기 위해서는 환자에게 흡입약제 사용에 대한 교육이 필요하다. 그러나 일차의료의원들은 흡입약제 의 올바른 사용법을 가르쳐주기 위해 소요되는 시간에 제약을 받고 있다. 그럼에도 불구하고 임 상에서의 치료와 진료지침간의 차이는 점차적으로 개선되고 있는 것을 볼 수 있었다. 흡입약제 를 처방받은 환자수는 2008년과 2013년 동안 지속적으로 증가하였으며, systemic beta agonist 와 theophyline을 처방받은 환자들은 2010년 이후로 감소해 왔다.
본 연구에는 다음과 같은 제한점이 있다. 우선, 폐활량측정법과 같은 폐기능 테스트 결과가 부재하다. 따라서 COPD 환자로 추출된 연구대상들은 실제로 COPD 진단을 받았는지에 대한 여부를 확인할 수가 없으며, 폐활량측정법으로 측정된 COPD 중증도 역시 알 수 없다. 또한
한국의 COPD 대부분은 진단과 치료가 되지 않고 있다는 것으로 알려져 있으므로, 특히 경미한 COPD 환자인 경우 본 연구에서 포함되지 않을 수 있다. 두 번째, 흡연력과 환경적 직업적 노출 과 관련된 정보가 없으므로, 본 연구 대상 환자들의 COPD 발병 원인을 알 수가 없다. 세 번째 제한점으로, 본 연구는 처방데이터로 분석하였으므로, 처방된 약제에 대한 순응 여부는 본 연구 에서 측정하지 않았다. COPD 치료에 대한 비순응도는 높은 편이며 이환율과 사망률의 매우 중 요한 요인이기도 하다. COPD 환자의 49.4%가 처방받은데로 약제를 사용하고 있지 않고 있은 것으로 알려져 있다(James et al., 1985, Corden et al., 1997, Turner et al., 1995). 비록 본 연구에서 는 논의하지 않았지만 “만성질환자의 의약품 사용현황 및 치료 지속성 분석-COPD 중심으로” 의 연구에서는 COPD 중증도 환자들을 대상으로 한 COPD 치료 지속성에 대한 분석이 시행되 었으며, 4년간 치료를 지속한 환자는 22.3%에 불과한 것으로 나타났다(김지애 등, 2015). 이는 65%-80%의 COPD 중증도 환자들이 COPD 증상을 완화하고 악화를 지연 혹은 예방하는데 필 수적인 약물 치료를 제대로 지속하고 있지 못하고 있다는 것을 시사하고 있다. HIRA 데이터로 COPD 약제의 장기간 사용 및 비용 추세를 분석한 본 연구는 약제사용에 있어 COPD 진료 지침과 실제 임상 현장에서의 치료와의 큰 차이를 보여줬다. 본 연구가 강조 하고자하는 문제점으로는 COPD 약제의 적정한 사용과 관련된 COPD 진료지침과 비교하여, 특정 약제의 상당한 과다 및 과소 사용이 이루어지고 있다는 것이다. 이것은 향상된 질병 관리 에 대한 잃어버린 기회, 추가 비용 발생 부담, 그리고 적절하게 사용되지 않은 약제로 인한 부 작용이라는 측면에서 중요한 의미를 가진다. 진료지침과 실제 임상진료간의 차이가 발생에는 여러 가지 원인이 있을 수 있으나, 본 연구에서 이용한 청구데이터의 한계로 인해 분석할 수가 없었다. 따라서 이러한 차이의 발생을 초래하는 요인들에 대한 추가 연구의 필요성이 제기되는 바이다.
HIRA 연구
참고문헌
황수희, 한상진. 만성폐색성폐질환의 평가방안 연구. 건강보험심사평가원. 2013 COPD 진료지침. 대한결핵 및 호흡기학회. 2014
김지애, 박주희, 김지우. 만성질환자의 의약품 사용현황 및 치료 지속성 분성-COPD 중심으로. 건강보험심사평가원.2015 Mathers CD, Loncar D. Projections of global mortality and burden of disease from 2002 to 2030. PLoS Med.
2006;3(11):e442
Guarascio AJ, Ray SM, Finch CK, Self TH. The clinical and economic burden of chronic obstructive pulmonary disease in the USA. Clinicoecon Outcomes Res. 2013;5:235−.245
Pauwels RA, Rabe KF. Burden and clinical features of chronic obstructive pulmonary disease (COPD). Lancet. 2004;364(9434):613−.620
Pena VS, Miravitlles M, Gabriel R, et al. Geographic variations in prevalence and underdiagnosis of COPD: results of the IBERPOC multicentre epidemiological study. Chest. 2000;118(4):981−.989
Lee YH, Yoon SJ, Kim EJ, Kim YA, Seo HY, Oh IH. Economic burden of asthma in Korea. Allergy Asthma Proc. 2011;32(6):35−.40
Kim C, Yoo KH, Rhee CK, et al. Health care use and economic burden of patients with diagnosed chronic obstructive pulmonary disease in Korea. Int J Tuberc Lung Dis. 2014;18(6):737−.743
Kim J, Lee JH, Kim Y, et al. Association between chronic obstructive pulmonary disease and gastroesophageal reflux disease: a national cross-sectional cohort study. BMC Pulm Med. 2013;13:51
Kim J, Rhee CK, Yoo KH, et al. The health care burden of high grade chronic obstructive pulmonary disease in Korea: analysis of the Korean Health Insurance Review and Assessment Service data. Int J Chron Obstruct Pulmon Dis. 2013;8:561−568
Rhee CK, Yoon HK, Yoo KH, et al. Medical utilization and cost in patients with overlap syndrome of chronic obstructive pulmonary disease and asthma. COPD. 2014;11(2):163−170
South Korea: Age structure between 2004 and 2014. Available from: https://www.statista.com/statistics/ 242558/age-distribution-in-south-korea/. Accessed October 31, 2016
Park MJ, Choi CW, Kim SJ, et al. Survey of COPD management among the primary care physicians in Korea. Tuberc Respir Dis. 2008;64(2):109−124
James PN, Anderson JB, Prior JG, White JP, Henry JA, Cochrane GM. Patterns of drug taking in patients with chronic airflow obstruction. Postgrad Med J. 1985;61(711):7−10
Corden ZM, Bosley CM, Rees PJ, Cochrane GM. Home nebulized therapy for patients with COPD: patient compliance with treatment and its relation to quality of life. Chest. 1997;112(5):1278−1282
Turner J, Wright E, Mendella L, Anthonisen N. Predictors of patient adherence to long-term home nebulizer therapy for COPD. The IPPB Study Group. Intermittent Positive Pressure Breathing. Chest.