HIRA연구
1. 들어가며
1) 오늘날 의료서비스의 질은 보건의료시스템에서 가장 중요한 아젠다가 되고 있다. 의료서 비스의 질은 1980년대 도나베디안이 질에 대한 개념을 정립한 이후 1990년대 Wennberg와 Fisher 등(2002) 여러 학자들의 연구를 통해 부각되기 시작했다. 그리고 일반적으로, 의료의 질은 의료와 보건의료시스템이라는 두 가지 개념 및 그와 관련된 활동을 포함한 형태로 정의 된다(WHO, 2008). 따라서 의료의 질이란 국민에게 제공된 의료서비스가 기대하는 건강결 과(outcome)를 가져올 가능성을 높이고, 최신 경향의 전문적인 지식에 지속적으로 부합하는 정도를 의미한다고 정의되기도 한다(건강보험심사평가원, 2014). 임상 질 지표는 환자의 총체적 진료 결과에 영향을 미치는 진료의 구조, 과정, 결과의 질 을 모니터링, 평가, 개선하는 가이드로 사용되는 척도의 개념이다(김철규 등, 2006). 즉, 임 상 질 지표는 성과 및 결과 측정을 위한 도구이므로, 환자의 유형 또는 건강 결과와 관련하 여 발생가능한 성과를 설명할 수 있어야 한다. 이 때문에 임상 질 지표는 사용자에 따라 다 양한 목표를 가지게 된다(Mainz, 2003). 한편, 의료의 질 향상 및 소비자의 의료기관 선택권 강화를 위해 임상 질 지표의 활용 범 위가 확장됨에 따라 공급자 측면에서는 근거중심의료(evidence-based medicine)가, 구매 임지혜 부연구위원 건강보험심사평가원 평가연구팀외국의 임상 질 지표 관리
및 질 측정 개념 틀
1) 본 내용은 2014년 건강보험심사평가원의 연구보고서인 「임상 질 지표 개발 가이드라인 - 질 지표 개념 틀을 중심으로」 연구 내용을 중심으로 작성된 것으로, 자세한 내용은 보고서를 참고하시기 바랍니다.자 측면에서는 의료 결과에 대한 비용효과성(cost-effectiveness)에 대한 관심이 증가되어 왔다(Mainz, 2003). 특히, 새로운 조직과 진료비상환 전략(reimbursement strategies)을 동반한 보건의료시스템의 변화와 관련하여 의료의 질과 안전성에 대한 중요성이 부각되면 서 질 지표 개발 및 확장에 대한 관심이 더욱 증대되고 있다. 건강보험심사평가원(이하 심평원)은 2000년 7월 개정된 국민건강보험법에 근거하여 요 양급여 적정성 평가 사업을 최근까지 10년 이상 진행해 왔다. 그리고 적정성 평가의 결과를 국민에게 공개함으로써 국민들에게 질이 우수한 요양기관의 선택을 도와주고, 요양기관에 게는 의료의 질 향상을 위한 기회를 제공하고 있다. 그러나 최근 의료서비스의 질 측정 및 활용범위의 확장으로 질 측정에 대한 의료계 및 학계의 이해와 관심이 증대되면서 평가 지 표 및 기준의 타당성 등에 질 지표의 전반적인 검토가 불가피한 상황으로 인식되고 있다. 의료의 질은 보건의료시스템의 구조적 틀 내에서 모든 수준의 성과를 전체적으로 보여줄 수 있는 가장 핵심적인 요소이다. 따라서 본 고에서는 미국, 영국, 캐나다, 호주의 임상 질 지표 관리 현황과 개념 틀에 대해 고찰함으로써 의료의 질 관련 국가 목표 설정, 질 측정 및 보고, 질 개선 활동의 연계 등 국가 수준에서 질 향상을 위한 노력을 살펴보고, 우리나라 적 정성 평가 사업의 질 지표 관리 측면에서의 시사점을 논의하고자 한다.
2. 임상 질 지표의 관리 현황
가. 미국
미국에서 의료의 질에 대한 이슈가 대중에게 인식되기 시작한 것은 미국의학원(Institute of Medicine, IOM), RAND, 기타 유관 기관들에서 작성한 획기적인 시리즈 보고서 출간을 통해서이다. 이들 보고서는 양질의 의료서비스 및 비용대비 가치 있는 서비스 제공으로 불 필요한 사망을 예방하고, 건강을 향상시키는 것에 초점을 맞추고 있다. 그리고 무엇보다도 의료서비스에 대한 체계적인 측정, 모니터링, 보고 등을 통해 의료의 질을 향상시킬 필요가 있다고 제안하고 있다.AHRQ(Agency for Healthcare Research and Quality)는 질 지표 개발에 있어 선도적 인 역할을 해 왔다. AHRQ는 1994년 퇴원환자 데이터에 기초한 병원진료에 대한 질 지표 셋인 HCUP(Healthcare Cost and Utilization Project)를 개발했다. 그리고 2001년에는 HCUP를 QIs(Quality Indicators)라고 명칭 개정 및 업데이트를 실시한 이후, 오늘날에는 4가지 형태의 QI를 운영하고 있다.
HIRA연구 표 1. 미국의 임상 질 지표
구분 입원환자질지표(IQIs) 환자안전질지표(PSIs) 입원예방질지표(PQIs) 소아질지표(PDIs)
총 지표개수 32개 27개 14개 18개 지표구성 ・의학적 상태(7) ・수술절차(8) ・의료이용률(11) ・의료이용량(6) ・의료기관간 비교 지표(20) ・지역간 비교지표(7) ・외래민감질환(14) ・IQIs ・PSIs ・PQIs 각 소아 관련 지표 자료: AHRQ 홈페이지. http://www.ahrq.gov
AHRQ는 질 지표의 개발부터 퇴출까지 개발(development), 실행(implementation), 유 지(maintenance), 퇴장(retirement)의 4단계로 운영하고 있다. 그리고 각 단계별로 광범위 한 보건의료 지표에 포함되는 이론적 근거를 제시하고, 지표개발과 관련된 핵심활동을 규 정하고 있다(AHRQ, 2012). 특히, AHRQ는 국가 의료의 질 보고서(National Healthcare Quality Report)에 매년 측정되는 질 지표들 중 효과성 또는 활용성이 떨어지는 지표를 퇴 출시키는 제외항목(retired measures)에 대한 기준을 명시하고 있다(AHRQ, 2012). 이와 같이, AHRQ는 의료의 질을 직접 개발하고 관리하는 역할을 담당하고 있다.
나. 영국
1948년에 설립된 영국 NHS(National Health Services)의 핵심 사업은 현재와 미래 세 대 모두에게 양질의 의료서비스를 제공하는 것이다. NHS는 Health and Social Act에 의 료의 질을 임상적 효과성, 환자경험, 환자안전의 3가지 차원으로 명문화하고 있으며, 3가 지 차원의 질은 각기 분리된 형태가 아니라 동시에 평등하게 제공되는 것에 초점을 두고 있 다. 그리고 NHS는 의료의 질과 관련하여 ① 질에 대한 명확한 정의(bring clarity to qual-ity), ② 질 측정(measuring qualqual-ity), ③ 질 공개(publish qualqual-ity), ④ 질 향상에 대한 보 상(reward quality), ⑤ 질 관리를 위한 리더십(leadership for quality), ⑥ 질 관리로 인한 서비스의 혁신(innovate for quality), ⑦ 의료의 질 보장(safeguard quality)이라는 7가지 형태로 관리하고 있다.
특히, 영국은 국가 지침 제공, 질 표준 구축, 국민의 건강증진 및 질병 예방 데이터 관리를 위한 책임을 가진 NICE(National Institute for Health and Clinical Excellence)라는 독립 기구를 1999년에 설립하여 운영하고 있다. NICE는 NICE Guidance, NICE Accreditation, NICE Quality Standards Programme 등을 통해 구체적인 질 관리 활동을 수행하고 있다. 또한, 2009년 질 표준 개발 및 관리를 위해 NICE Quality Standards Programme을 설립
하였으며, 핵심 목표로 NHS와 Social Care의 비전 지원을 제시하였다.
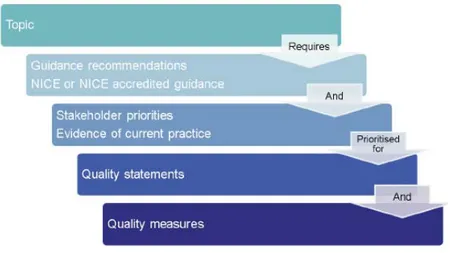
NICE 질 표준의 특징은 한정된 진료 또는 서비스 가운데 질 향상의 우선순위가 가장 높은 영역을 선정한 후, NICE 지침 또는 NICE 인증 등의 근거에 따라 구체적이고 명확한 내용으 로 지표를 생산하는 것이다. 지표개발 과정에서 효과성, 비용효과성, 진료경험, 환자안전, 평등, 자원과의 관련성을 구체적으로 고려하고 있다. 그리고 질 표준 자문위원회(Quality Standards Advisory Committees, QSACs)를 구성하여 질 표준 작성과 관련한 논의 및 의 사결정을 진행하고 있다. 질 표준 개발은 주제 개발, 회의를 통한 지표개발 우선순위 선정, 질 표준 및 지표 개발, 질 표준 초안 마련, 자문 및 의견수렴, 검토 및 피드백, 타당성 및 일관성 체크, 공개, 리뷰 및 업데이트 등의 순서로 진행된다. 이러한 순서로 개발된 NICE의 질 표준은 현재의 성과 를 비교할 수 있는 지표로서 질 향상 우선순위를 위한 최선의 진료 측정에 활용된다. 그리고 NICE에 의해 개발된 질 표준은 전문가, 환자, 이용자 조직 등 관련 기관에서 활용할 수 있 도록 NICE 웹사이트에 게재하고 있다.
그림 1. NICE Quality Standards Programme 질 지표 개발 과정 자료: NICE(2012). Health and Social Care Directorate Quality Standards Process Guide.
이와 같이, NICE는 서비스 이용자에게 최선의 결과 제공에 초점을 두고, 보건 및 사회복 지 시스템에 대한 정보의 비전을 구체적으로 지원하고 있다(Health and Social Care Act, 2012). 그리고 NHS가 서비스를 의뢰하고 있는 모든 기관들의 추가적인 지표 개발 과정을 관리하고 질 표준 및 지침을 제공함으로써, 서비스의 질과 비용효과성 판단은 물론, 의료기 관의 성과 파악에도 도움을 주고 있다.
HIRA연구
다. 캐나다
캐나다는 양질의 시의적절한 정보제공으로 국민의 건강과 보건의료 시스템을 개선하고 자 캐나다보건정보연구소(Canadian Institute for Health Information, CIHI)를 설립하 였다. CIHI의 비전은 ‘더 좋은 자료, 더 나은 의사결정, 더 건강한 캐나다 국민(better data, better decisions, healthier canadians)’이다. CIHI의 사명은 건강 향상 및 보건의료 개선 을 위해 안정적인 정책과 효과적인 보건의료체계를 관리할 수 있도록 광범위하고 통합적인 보건의료 정보의 개발과 유지를 선도하는 것이다. CIHI의 목적은 적시에(timely), 정확하고 (accurate), 비교 가능한(comparable) 정보를 제공하는 것이다. 궁극적으로 CIHI는 정교한 데이터를 통한 보건정책에의 지원은 물론, 보건의료 서비스의 효과적인 제공 및 건강 기여 요소의 발견을 목표로 하고 있다.
한편, CIHI는 국가 질 향상 업무를 담당할 캐나다 의료기관 보고 프로젝트(Canadian Hospital Reporting Project, CHRP)를 설립하였다. CHRP는 캐나다 의료기관들 간의 성 과 측정과 질 개선을 지원하기 위해 비교 가능한 지표를 제공하고, 전략적 기획과 우선순위 를 결정하는 중역 및 이사진을 지원하며, 질 향상 관리자가 특정 질 향상 사업 및 성과를 모 니터링 할 수 있도록 도와주는 역할을 한다. 또한, 의료기관들에게 유사한 범주에 속한 다 른 의료기관, 또는 지역, 지방보건당국, 여러 자치주들과 성과를 비교할 수 있도록 정보를 제공한다. 임상적 지표의 개발은 병원의 질 향상 및 성과 측정과 관련된 기존 지표에 대한 문헌고찰 로부터 시작한다. CHRP에서 개발한 질 지표는 임상적 성과 지표(clinical indicators)와 경 제적 성과 지표(financial indicators)로 구성된다. 임상적 성과 지표는 질과 결과에 대한 효 과성(effectiveness), 환자안전(patient safety), 적절성(appropriateness), 접근성(acces-sibility) 영역을 측정하며, 경제적 성과 지표는 효율성(efficiency)과 생산성(productivity) 영역을 측정한다. 특히, 임상적 지표는 실행가능성(feasibility), 과학적 타당성(scientific soundness), 적합성(relevance), 작동성(actionable) 등 세밀한 기준에 따라 지표를 선정하 며, 경제적 지표는 200개 이상의 의료기관으로부터 수집된 성과 지표에 근거하여 경제 관 련 이해관계자들과 전문가 집단으로 구성된 다학제적 패널 조사를 통해 지표를 선정한다.
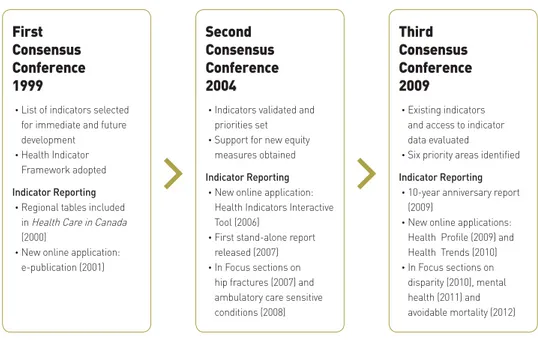
그리고 1999년 CIHI와 Statistics Canada와 공동으로 보건지표 프로젝트(Health In-dicator Project)를 시작하였으며, 동시에 더 나은 정보에 근거하여 의사결정을 이끌어낼 수 있는 보건정보 로드맵 계획(Health Information Roadmap Initiative)을 도입함으로써 보 건정보 리포트의 방향을 변화시켰다(CIHI, 2013).
First Consensus Conference 1999
• List of indicators selected for immediate and future development
• Health Indicator Framework adopted Indicator Reporting • Regional tables included
in Health Care in Canada (2000)
• New online application: e-publication (2001)
Second Consensus Conference 2004
• Indicators validated and priorities set • Support for new equity
measures obtained Indicator Reporting • New online application:
Health Indicators Interactive Tool (2006)
• First stand-alone report released (2007) • In Focus sections on
hip fractures (2007) and ambulatory care sensitive conditions (2008) Third Consensus Conference 2009 • Existing indicators and access to indicator data evaluated • Six priority areas identified Indicator Reporting • 10-year anniversary report
(2009)
• New online applications: Health Profile (2009) and Health Trends (2010) • In Focus sections on disparity (2010), mental health (2011) and avoidable mortality (2012)
그림 2. 캐나다 Health Indicators Project 발전 과정 자료: HICI(2013). Health Indicators 2013. p.20.
라. 호주
호주는 호주보건의료표준위원회(Australian Council on Healthcare Standards, ACHS) 라는 신임평가 기관에서 질 관리를 실시하고 있다. ACHS는 의사의 과잉진료와 의료비 증가 등을 이유로 의사들이 동료감사(peer review)의 형태로 의료의 질을 관리하지 않으면 정부 가 개입하겠다는 입장으로 1974년에 설립되었다. 1983년 ACHS는 병원신임을 위한 기본조건 중 하나로 병원 단위의 정기적 질 관리 사업 시행을 요구했으며, 이는 병원별 질 관리 사업이 활성화되는 계기가 되었다. 실제로 교육이 잘된 병원의 경우에는 조직 내에서 효과적이고 책임감 있는 질 향상을 달성하기 위해, 점 차 체계적이고 구체적인 질 향상 프로그램을 실행하고 있다(Burke과 Minassians, 2001). 1989년에는 정부의 재정지원으로 환자진료의 관리 및 성과에 대한 객관적인 척도로 임상 지 표를 개발하는 진료평가 사업(care evaluation program)을 시작하였다. 1996년에는 임상 지 표를 결합한 질 향상 및 평가 프로그램(ACHS Evaluation & Quality Improvement Program, EQulP)을 도입함으로써 임상적 부문과 비임상적 부문에 대한 종합평가를 실시하게 되었다.
한편, ACHS는 ACHS EQuIP에 참여한 기관을 중심으로 의료서비스를 측정하기 위하여 ACHS CIP(Clinical Indicator Program)를 설립하였다. 이는 국가 프로그램으로 공공, 민
HIRA연구 간, 지역 보건시설까지 아우르며, 입원과 외래를 모두 포함하고 있다. 임상 질 지표 소개의 근본적인 이유는 ACHS 인증 표준에 관한 임상적 요인을 측정하고, 보건의료 조직 내의 공 식적인 질 활동에의 참여를 증가시키기 위함이다. ACHS CIIP는 지표 개발 시 공공 및 민간 보건의료 기관의 전문가들을 참여시키는 것이 특징이다. 임상 전문가들에 의해 개발된 ACHS 지표는 연간 2-12회 정도 데이터 수집 및 분 석 등을 평가를 거친 후 실행 지표로 구축된다. 그리고 ACHS EQuIP 참여 기관들의 자원을 고려하여 질 향상 관련 조사 연구를 실시한다. 다만, 실행 단계에서 변화를 확인한 지표에 대 해서는 ‘왜(why)’와 어떻게(how)’의 관점으로 재구축 또는 지표 변경을 시도한다.
초기 지표는 재입원, 수술실 회송, 상처 감염(clean wound infection), 수술 감염(con-taminated wound infection), 처방 오류 정도로 한정되어 있었으나, 오늘날에는 22개 임상 영역에 대해 338개 임상 질 지표로 초기 지표에 비하여 그 정의가 명확해 지고 있다. 이와 같 이, ACHS는 의료기관에 대한 신임평가를 하면서 임상 질 지표의 재발 및 평가는 물론, 그밖 에 질 향상을 위한 비교 보고서를 작성하거나 정보제공, 교육 및 자문사업 등을 실시하고 있다. 표 2. 호주 지표 셋과 세부 지표 및 보고 기관수(2005-2012년) (단위: 개, 개소) 구분 2005년 2006년 2007년 2008년 2009년 2010년 2011년 2012년 지표 셋(개) 22 23 23 23 23 22 22 22 세부 지표(개) 303 331 361 366 370 332 353 338 보고 기관 민간병원(개소) 326 342 350 337 321 329 330 329 공공병원(개소) 329 339 339 352 350 336 360 341 전체(개소) 654 681 689 689 671 665 690 670 자료: ACHS(2013). Australian Clinical Indicator Report 14th Edition 2005-2012. p.11 발췌 및 수정.
3. 임상 질 측정을 위한 개념 틀
가. 미국
AHRQ는 의료의 질에 대한 보고서 제공을 요구하는 의회의 요청에 따라 2003년부터 매 년 국가 의료의 질 보고서를 작성하고 있다. Institute of Medicine(IOM)은 2001년에 국가 의료의 질 보고서 제출을 위하여 사전적으로 의료의 질에 요구되는 사항과 의료의 질을 구
성하는 요소들, 그리고 질 측정과 향상을 위한 기존 자표들을 검토하였다. 이러한 작업을 통 해, 질 구성 요소로 형성된 차원과 소비자 관점에서 생애주기에 따른 필요서비스 변화를 제 시하는 차원의 2개의 차원으로 구성된 의료의 질 개념 틀을 개발하였다. 특히, 2001년 IOM의 보고서에서는 미국 의료제공시스템이 모든 국민에게 양질의 서비스 를 일관되게 제공하지 못하고 있음과, 의료의 질 향상을 위한 구체적인 목적에 근거한 공통 비전의 중요성에 대해 제안하였다. 그리고 IOM은 2010년 보고서를 통해, 기존의 개념 틀을 정책의 변화를 반영할 수 있고 양질의 의료서비스를 제공할 수 있는 유동적 형태로 개선하였 다. 이에 따라, 2011년 보고서부터는 수정된 개념 틀에 근거하여 보고서를 작성하고 있다. 그림 3. IOM이 수정 제안한 NHQR 지표 분류 매트릭스(2010)
자료: IOM(2010). An updated conceptual framework for categorizing health care quality and disparities measurement. p.42.
이와 같이, AHRQ는 IOM이 제시한 의료의 질 개념 틀을 바탕으로, 질 향상의 6가지 영역, 보건부의 국가 질 전략, 그리고 국가 주요 정책 방향의 변화를 반영하여 매년 의료의 질을 측 정하고 있다. 또한, AHRQ는 ‘정책성과 평가’라는 보고서의 목적에 따라 정책의 도입과 변화에 대한 성과 평가를 위해 지표 구성의 변화와 신규 지표 개발을 검토하는 노력을 지속하고 있다.
나. 영국
영국의 보건의료시스템에서 활용하고 있는 성과 체계는 NHS Outcomes Frame-work, CCG OIS(Clinical Commissioning Group Outcomes Indicators Set), 그리고HIRA연구
QOF(Quality and Outcome Framework)의 3가지가 있다2). NHS Outcome Framework
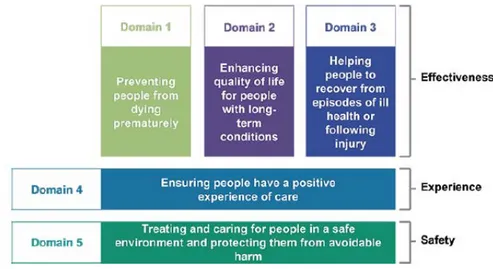
는 NHS의 구체적인 질 측정 구조에 대한 이해를 목적으로 2008년도에 발행된 Lord Darzi 의 보고서인 “NHS Next Stage Review High Quality Care for All?”에 근거하여 구축되었 다. Lord Darzi의 보고서에서는 의료의 질을 환자안전, 임성적 효과성, 환자경험의 3가지 영 역으로 정의하였다. 그리고 2010년 정부는 백서(White Paper - Liberating the NHS(75)) 에 NHS 사업의 초점을 과정 영역에서 결과 영역으로 옮겨야 한다고 제시함에 따라 건강결 과에 대한 정보를 국가수준에서 측정하고 공개하도록 유도함으로써 보건의료서비스의 질 향 상과 불평등 감소를 위한 구체적인 노력을 시작하였다. 이에 NHS Outcomes Framework 는 NHS의 비전을 반영하여 결과 영역의 지표를 포함하였으며, 2010년 12월 첫 보고서를 발 행하였다. 이 보고서에서는 Lord Darzi의 3가지 질 영역에 기초한 Outcomes Framework 를 5개의 측정 영역(domain)으로 세분화 하였으며, 각 영역별 세부 과제를 명시하고 있다.
그림 4. NHS Outcome Framework Domain
자료: AIHI(2013). Final Report: Performance indicators used internationally to report publicly on health care organisations and local health systems. University of New South Wales. p.35.
다. 캐나다
캐나다는 CIHI와 Statistics Canada 두 기관의 공동사업인 보건지표개발을 위해 1999년 에 개념 틀을 개발하였다. 이 개념 틀은 이미 캐나다 내에서 수용되고 있었으나, 국제적으로
는 2010년이 되어서야 인식되기 시작하였다.
캐나다의 보건지표 틀(Health Indicators Framework)은 보건의료의 성과와 인구집단 의 건강 지표를 분류하기 위한 목적으로 개발되었을 뿐, 보건의료 성과의 다양한 영역간의 관계를 설명하기 위해 설계된 것이 아니다. 그리고 캐나다 보건지표 틀은 1999년 개발 이후 성과 측정에 대한 과학적 근거나 최근 강조되고 있는 가치 구매(value for money), 환자안 전 또는 환자중심성 등과 같은 요소도 반영하고 있지 않다.
그럼에도 불구하고, 캐나다 보건지표 틀은 성과 측정 개념 틀로서 가장 강력한 틀로 인 식되고 있다. 왜냐하면, 캐나다 보건지표 틀은 포괄성(comprehensiveness), 통합성(inte-grated), 이론적 정당성(theoretically justified), 작동성(actionable), 전략적 제휴(stra-tegically aligned)라는 5가지 요소에 근거하여 구축되었기 때문이다. 이러한 원칙에 근거 하여 구축된 캐나다 보건지표 틀은 건강상태(health status), 건강의 비의료적 요소(non-medical determinants of health), 보건의료시스템의 성과(health system performance), 지역 및 보건의료 시스템의 특징(community and health system characteristics), 형평성 (equity)의 5가지 측면으로 구분하고 있다. 특히, 보건의료시스템의 성과 측정의 8가지 영 역은 위한 보건 지표 구성의 중요한 기틀이 되고 있다.
HIRA연구
라. 호주
호주는 2000년 2월 호주 보건장관회의(Australian Health Ministers’ Conference)의 요 구에 따라, 국가 보건의료시스템 성과 측정 개념 틀을 개발하기 위해 국가 보건성과위원회 (National Health Performance Committee, NHPC)를 구성하였다. 그리고 호주 보건의료 시스템 성과 틀(performance framework) 개발에 착수하였다(NHPC, 2001).
2001년에 구축된 호주의 보건의료시스템 성과 구조(National Health Performance Framework, NHPF)는 Australia’s Health 2000이라는 보고서에서 제시한 보건의료시 스템의 구성요소에 근거하여 건강결과(health outcome), 건강결정요인(determinants of health), 보건의료시스템 성과(health system performance)의 3가지 요소로 구성되어 있 다. 각 단계는 위계적인 관계는 아니지만, 건강 수준과 건강 결과는 건강결정요인과 의료제 공시스템에 영향을 미치는 요소임을 반영하고 있다.
건강결과는 또 다시 건강상태, 신체기능, 기대수명 및 웰빙, 사망의 4개 측면으로, 건강결 정요인은 환경적 요인, 사회경제적 요인, 지역사회 기능, 건강 행태, 개인관련 요인의 5개 측 면으로 구분하고 있다. 의료서비스 성과는 효과성(effective), 적절성(appropriate), 효율성 (efficient), 반응성(responsive), 안전성(safe), 접근성(accessible), 지속성(continuous), 역량(capable), 지속가능성(sustainable)의 9개 측면으로 구분된다. 다만, 하나의 지표는 9 개 측면 중 하나 이상의 영역과 관련될 수 있으므로, 그 관련성에 따라 측정 결과는 효과성, 접근성, 반응성의 형태로 나타날 수 있다.
실제로 의료서비스의 구성요소는 의료서비스의 질을 측정하는 측면들과 매우 유사하기 때문에, 성과 구조의 틀에서 모든 수준의 성과를 전체적으로 보여주는 핵심적인 요소로 작 용한다. 그러므로 의료서비스의 성과는 투입(input), 산출(output), 결과(outcome)의 과정 을 통해 측정 가능하므로, 성과의 모든 측면에서 비용효과적인 방식으로 개입이 이루어질 때 시스템의 성과가 양호하다고 평가된다. 표 3. 호주 국가 보건의료 성과 구조 중 의료서비스 성과 영역 효과성 적절성 효율성 치료, 개입, 활동에 있어서 기대 결과의 달성 환자의 필요에 따라 설정된 기준에 근거한 치료 및 개입 활동 제공 가장 비용효과적인 자원 사용으로 기대 결과 달성
반응성 접근성 안전성 개인존중과 고객지향 서비스 제공 (존엄, 기밀성, 선택 참여, 적시성, 기본적인 시설 의 질, 사회지원 네트워크 접근성, 공급자 선택 등) 소득, 물리적 장소, 문화적 배경에 관계없이 필요한 장소와 시간에 의료이용 가능성 의료 제공과 관리에서 발생 가능한 위해 요소의 제거 또는 허용수준에의 감소 지속성 역량 지속가능성 프로그램, 진료시간, 조직, 단계 간 중단 없는 연속적 치료 및 서비스 제공 기술과 지식에 근거하여 의료서비스를 제 공하는 개인 또는 서비스의 기능 인력, 시설, 장비 등 제공 및 신규 필요에 혁신적으로 대응하는 기능 자료: 강희정 등(2013). 한국 의료의 질 평가와 정책과제 I - 한국 의료의 질 보고서 설계. p.112. 발췌 및 수정.
4. 나가며
양질의 의료서비스 제공은 보건의료시스템의 목표 중 하나이다. 따라서 보건의료시스템 을 구축하고 있는 대부분의 국가들은 의료의 질 향상을 위해 우선순위를 설정하고, 질 지표 를 개발하며, 투명하고 정교한 질 측정 방법을 구축하는 등 다양한 노력을 기울이고 있다. 특히, 의료의 질은 주요 이해관계자의 입장에서, 그리고 그 사회의 주요 가치를 반영하는 명시적 기준에 의해 평가되어야 한다. 어떻게 평가할 것인가에 대한 부분은 질에 대한 체계 적인 정의 및 분류에 근거한 개념 및 모델을 통해 답을 얻을 수 있다. 이와 같이, 의료의 질을 체계적으로 평가하기 위해서는 개념 틀을 개발하는 것이 매우 중 요하다. 무엇보다도, 개념 틀은 보건의료시스템, 조직 및 임상 질 평가 기구를 포함한 하부 단위까지 적용 가능해야 한다. 그리고 실제 분석 결과를 구체적으로 설명할 수 있어야 하며, 이를 통해 보건의료와 관련된 정책적 의사결정에 도움을 줄 수 있어야 한다. 왜냐하면, 개 념 틀에 기초하여 의료의 질을 측정하고자 하는 노력은 의료서비스의 질에 대한 국가 목표 의 설정, 질 측정 및 보고, 질 개선 활동의 연계라는 국가 수준에서의 질 향상의 기전이 되 기 때문이다(McGlynn, 2003). 현재 우리나라의 적정성 평가는 일반적으로 의료서비스체계 측정에서 사용되는 도나베 디안의 구조-과정-결과 평가 개념과 IOM에서 제시하고 있는 6가지 질 측정 요소에 근거하 여 평가하고 있다. 그러나 실제로 이러한 질 측정 요소들에 대한 구체적인 평가 틀은 마련되 어 있지 않다. 게다가 외국의 주요 국가들은 의료의 질을 측정함에 있어 보건의료시스템의 성과라는 큰 틀에서 접근하고 있는 반면, 우리나라는 아직 적정성 평가의 역할 또는 위치에 대한 고민이 부족한 것으로 보인다.HIRA연구 그림 6. 미국 IOM의 질 향상과 환자안전을 위한 6개의 영역 주. 는 향후 적정성 평가 확대 영역임. 자료: 건강보험심사평가원(2013). 건강보험심사평가원 역할과 기능. p.263. 따라서 향후 적정성 평가를 통한 질 관리가 보건의료시스템 측면에서 지속적으로 질 향상 을 유도할 수 있고, 국가 수준에서의 정책 반영 및 효과적인 실행과 평가의 메커니즘으로 공 고해 지기 위해서는 첫째, 질 지표 관리 측면에서 지표 개발 시 의료서비스 전반에서 요구되 는 질적 영역인 안전성, 환자중심성, 형평성 등의 포함에 대해 고민해야 할 것이다. 둘째, 보 건의료시스템 구축과 관련하여 정부의 비전을 구체적으로 지원하기 위해서는 정책의 도입 과 변화를 반영한 질 지표 구성 및 개발을 위해 노력해야 할 것이다. 마지막으로, 보건의료 시스템 전반에 걸친 질 측정 및 평가 측면에서 의료의 질을 통한 의료의 성과 향상이라는 더 큰 지향을 달성할 수 있도록 질 지표 개념 틀을 적극적으로 구축 및 활용해야 할 것이다.
참고문헌 강희정, 윤석준, 하솔잎, 고슬기, 서혜영. 한국 의료의 질 평가와 정책과제 I - 한국 의료의 질 보고서 설계. 서울: 한국보건 사회연구원. 2013. 건강보험심사평가원. 2013 요양급여 적정성 평가결과 종합보고서. 서울: 건강보험심사평가원, 2014. 김철규, 박춘선, 김연숙, 신숙연, 김동숙, 김남순. 임상 지표 개발 방법 표준화. 건강보험심사평가원, 2006. AHRQ 홈페이지. http://www.ahrq.gov
Agency for Healthcare Research and Quality. National Healthcare Quality Report 2011. Washington, D.C.: AHRQ publication. 2012.
Burke JC, Minassians H. Linking state resources to campus results: From fad to trend. The fifth annual survey. Albany, New York: The Nelson A. Rockfeller Institute of Government 2001.
Canadian Institute for Health Information. Health indicators 2013. CIHI 2013. Canadian Institute for Health Information. Health indicators 2013. HICI 2013.
Helena Legido-Quigley, Martin McKee, Ellen Nolte, Irene A Glinos. Assuring the quality of health care in the European Union - a case for action. WHO European Observatory 2008.
Jan Mainz. Defining and classifying clinical indicators for quality improvement. International Journal of Quality in Health Care 2003;15(6):523-30.
McGlynn EA, Asch SM, Adams J, Keesey J, Kicks J, DeCristofaro A, et al. The quality of health of health care delivered to adults in the United States, New England Journal of Medicine 2003;348(26):2635-45.
National Health Performance Committee. National health performance framework report. Brisbane: Queensland Health. NHPC 2001.
Peter Hibbert, Natalie Hannafor, Janet Long, Jenny Plumb, Jeffrey Braitwaite. Final report performance indicators used internationally to report publicly on healthcare organisations and local health systems. Australian Institute of Health In-novation 2013.
Wennberg JE, Fisher ES, Skinner JS. Georgraphy and the debate over Medicare reform. Health Affairs (Millwood) 2002;Supplement Web Exclusives:W96-W114.