저작자표시-비영리-변경금지 2.0 대한민국 이용자는 아래의 조건을 따르는 경우에 한하여 자유롭게 l 이 저작물을 복제, 배포, 전송, 전시, 공연 및 방송할 수 있습니다. 다음과 같은 조건을 따라야 합니다: l 귀하는, 이 저작물의 재이용이나 배포의 경우, 이 저작물에 적용된 이용허락조건 을 명확하게 나타내어야 합니다. l 저작권자로부터 별도의 허가를 받으면 이러한 조건들은 적용되지 않습니다. 저작권법에 따른 이용자의 권리는 위의 내용에 의하여 영향을 받지 않습니다. 이것은 이용허락규약(Legal Code)을 이해하기 쉽게 요약한 것입니다. Disclaimer 저작자표시. 귀하는 원저작자를 표시하여야 합니다. 비영리. 귀하는 이 저작물을 영리 목적으로 이용할 수 없습니다. 변경금지. 귀하는 이 저작물을 개작, 변형 또는 가공할 수 없습니다.
의학 석사학위 논문
대사증후군 유무에 따른 폐기능
저하와 인슐린 저항성의 관계
아 주 대 학 교
대 학 원
의학과/
의학전공
김 찬 원
대사증후군 유무에 따른 폐기능
저하와 인슐린 저항성의 관계
지도교수
박 샛 별
이 논문을 의학 석사학위 논문으로 제출함.
2011년
2월
아 주 대 학 교
대 학 원
의학과/의학전공
김 찬 원
김찬원의 의학 석사학위 논문을 인준함
.
심사위원장
박 샛 별
인
심 사 위 원
홍 창 형
인
심 사 위 원
김 혜 진
인
아 주 대 학 교
대 학 원
2010년 12월 23일
i 국문요약
-대사 증후군 유무에 따른 폐기능
저하와 인슐린 저항성의 관계
연구배경:폐기능의 저하 및 제한성 폐질환은 사망률을 증가시키며 대 사 증후군 및 심혈관 질환과 연관되어 있는 것이 알려지면서 인슐린 저 항성의 매개 인자로서의 역할이 제시되어 왔다.그리고 이전의 연구에서 도 노력성폐활량이 저하되면 인슐린 저항성이 증가된다고 알려져 있으 나 제한성폐질환과 인슐린 저항성과의 관련성을 살펴본 연구가 없고 제 한성폐질환과 인슐린 저항성과의 연관성이 대사 증후군 유무에 따라서 영향을 받는가를 살펴본 연구가 없기에 본 연구는 대사 증후군의 유무 에 따라서 노력성 폐활량 및 제한성 폐질환과 인슐린 저항성과의 관계 를 살펴 보고자 하였다. 방법:2006년 4월부터 부터 2008년 6월까지 일개 대학병원 건강검진센터 에서 검진을 받은 20세 이상의 성인 1316명(남자1022명,여자294명)을 대상으로 생활습관을 평가하는 자기 기입식 설문과 신체계측 그리고 자 동혈압계를 이용한 혈압의 측정을 수행하였다.10시간 이상의 공복 상태 에서 채혈검사를 시행하여 총콜레스테롤,중성지방,고밀도 콜레스테롤, 공복혈당, 인슐린을 측정하고 인슐린 저항성은 공복 인슐린 및Homeostasis model assessment of insulin resistance(HOMA-IR)을 사용하여
평가하였다.폐기능은 폐활량계(Spirometry)를 사용하여 참여자들의 노력
ii 결과:대사 증후군을 구성하는 각각의 심혈관 위험인자들에 대해서 제한 성 폐질환(FVC<80%, FEV1/FVC>0.7)은 성별,연령,흡연 여부,음주량, 신체 활동 및 체질량지수를 보정한 후에 높은 혈압과 높은 공복혈당 및 중성지방 등과 유의한 상관관계를 나타내었다.그리고 노력성 폐활량은 다변량 선형회귀분석에서 앞서 언급한 변수들 및 대사증후군의 존재 유 무를 보정한 후에도 인슐린 저항성과 음의 상관성을 보여주었다.대상자 들을 인슐린 저항성 및 대사 증후군의 유무에 따라서 분류하였을 때 대 사증후군과 인슐린 저항성이 없는 참여자들에 비하여 대사 증후군만 또 는 대사증후군과 인슐린 저항성을 같이 갖고 있는 참여자들은 제한성 폐질환의 교차비가 각각 2.95(95% CI=1.62-5.37)와 2.45(95% CI=1.24-4.81) 이었으나 인슐린 저항성만 있는 참여자들에서는 제한성 폐질환의 교차 비는 1.55(95% CI=0.85-2.84)이었다. 결론:당뇨가 없는 건강한 성인에서 노력성 폐활량은 인슐린 저항성과 역의 상관관계를 나타냈지만 제한성 폐질환은 대사 증후군에 대해서만 유의한 연관성을 보였고 인슐린 저항성과는 유의한 연관성이 없었다.노 력성 폐활량 및 제한성 폐질환과 인슐린 저항성에 대한 인과 관계 규명 을 위한 전향적인 연구가 필요하다. __________________________________________________________________ 핵심어:폐기능,인슐린저항성,대사증후군
iii
차
례
국문요약 ···ⅰ 차례 ···ⅲ 그림차례 ···ⅳ 표 차례 ···ⅴ Ⅰ.서론 ···1 Ⅱ.연구대상 및 방법 ···3 A.연구 대상 ···3 B.연구 방법 ···4 C.통계 처리 ···5 Ⅲ.결과 ···6 Ⅳ.고찰 ···12 Ⅴ.결론 ···15 참고문헌 ···16 ABSTRACT ···21iv
그림 차례
Fig. 1 Adjusted odds ratios for restrictive lung disease, stratified by the presence of metabolic syndrome and/or insulin resistance ···11
v
표 차례
Table 1. General characteristics of study participants
···8Table 2.Association of restrictive lung disease with components of
the metabolic syndrome and insulin resistance
···9 Table 3.Multivariable linear regression model to examine the association between functional vital capacity and insulin resistance in participants ···101
-I
.서론
폐기능 저하(Low pulmonary function)는 사망률의 증가와 연관되어 있
다.5,886명의 65세 이상 노인들을 대상으로 시행한 전향적 연구에서 노
력성 폐활량(Forced vital capacity, FVC)은 5년 후의 사망률을 독립적으로 예측하였고(Fried 등, 1998),미국 국민 건강 영양 조사에서 제한성 폐질 환(Restrictive lung disease)이 있는 성인은 22년 동안의 관찰 기간 중에
사망률이 유의하게 증가하는 것이 확인 되었다(Mannino 등,2003).폐기 능이 저하되면 사망률이 증가하는 것은 심혈관 질환의 위험이 증가되는 것에 기인하는 것으로 판단된다.여러 연구들에서 감소된 폐기능은 다른 관련 인자의 보정 후에도 허혈성 관상동맥질환,뇌졸중과 유의하게 관련 되어 있고(Schroeder 등,2003:Hozawa 등,2006)건강한 성인에서 독립적 으로 제2형 당뇨의 발생을 예측할 수 있음이 입증되었다(Yeh 등,2005). 저하된 폐기능이 어떠한 기전으로 만성 질환 및 사망률과 관련되는지는 명확하지 않다.다만 최근의 한 연구에서 심혈관 질환 및 제2형 당뇨의 예측 모델로서 관심이 모아지고 있는 대사증후군 역시 제한성 폐질환과 연관되어 있는 것을 확인하였고(Paek YJ 등,2010)이전의 한 전향적인 연구에서 폐기능이 저하되면 인슐린 저항성이 높아진다고 보고하였기에 인슐린 저항성이 중요한 병태 생리일 것으로 추정되고 있다(Engstrom 등,2003). 대사 증후군은 혈압의 증가,내당능장애,이상 지질혈증,허리둘레의 증가와 같은 심혈관 질환의 위험인자가 군집되어 있는 것으로 정의되는 데 복부비만이 중요한 구성 인자이기 때문에 세계적인 비만 유병률의 증 가와 함께 그 유병률이 급속히 증가하고 있으며 독립적으로도 사망률과 밀접히 연관되어 있다.따라서 대사 증후군을 관리하는 것은 당뇨 및 심
2 -혈관질환의 예방으로 이어질 수 있고 좀 더 효율적인 건강 증진의 전략 으로서 예방과 관리에 대해서 많은 연구가 이루어져 왔다.대사 증후군 과 제한성 페질환의 연관성은 이전의 연구들에서 보고되었다(Nakajima 등, 2008; Paik YJ 등, 2010).그리고 노력성 폐활량이 인슐린 저항성과 관련되기 때문에 인슐린 저항성이 제한성 폐질환과 대사증후군의 연관성 에 중요한 역할을 할 것으로 예상하고 있으나 아직까지는 그 역할에 대 해서 조사한 연구는 없는 실정이다.특히 대사증후군의 중심이 되는 병 태 생리가 일반적으로 인슐린 저항성이라고 받아들여지고 있지만 인슐린 저항성이 대사증후군의 1/2에서 2/3정도에서만 확인되었기 때문에(Meigs 등,2007)대사증후군과 제한성 폐질환의 관련성을 인슐린 저항성의 존 재 여부에 따라서 살펴볼 필요가 있다. 따라서 본 연구의 목적은 두 가지 인데 첫 째는 제한성 폐질환 및 노 력성 폐활량과 대사증후군 및 인슐린 저항성과의 연관성을 확인하고 둘 째로 제한성 폐질환의 위험과 인슐린 저항성과의 연관성이 대사증후군의 유무에 따라서 어떻게 변화하는 지를 알아보고자 한다.
3
-I
I
.대상 및 방법
A.연구대상 2006년부터 2008년까지 아주대학교병원 건강검진센터에서 검진을 받 은 20세 이상의 성인 수검자 중에서 문진을 하는 동안 본 연구의 내용을 설명하고 참여하는 것에 동의한 2,151명을 연구 대상자로 포함시킨 후 설문지의 작성이 불충분하거나 인슐린 저항성에 영향을 미칠 수 있는 약 물을 복용하는 경우 만성 간질환,신장 질환의 과거력으로 투석 중이거 나 약물을 투여 받고 있는 경우,그리고 심혈관 질환 및 당뇨의 과거력 으로 투약을 받고 있는 환자들은 연구에서 제외시켰고 최종적으로 1,316 명이 연구에 참여하게 되었다.4
-B.연구방법
연구 참여자들은 생활습관을 평가하는 설문지를 작성하였고 폐기능 검
사를 시행하였다.숙련된 간호사의 지도하에 Spirometry를 이용하여 1초
간 노력성 호기량(Forcedexpiratory volumeat1sec,FEV1)과 FVC를
측정하였으며 제한성 폐질환은 FEV1/FVC≥0.7이고 FVC가 80%미만일
때로 정의하였다.
혈압은 TM-2655 (PMS, Tokoy, JAPAN)을 이용하여 측정하였고 키와
체중은 자동 신체 계측기(Fanics, KOREA)를 사용하여 측정하였다.허리 둘레는 12번째 늑골 하단부(Inferior margin of rib cage)와 장골능 최상단 (Supeior border of the iliac crest)부의 중간 부위를 측정하였으며 0.1cm 단위까지 기록하도록 하였다.채혈은 10시간의 금식 이후에 시행하였고 효소법(Enzymatic colorimatric method, TBA 200 FR, Tosiba)을 이용하여
공복혈당, 중성지방, 고밀도 콜레스테롤의 수치를 결정하고
Radioimmunoassay (Packard, USA)를 사용하여 Insulin을 측정한 후 다음의 공식을 사용하여 HOMA-IR(Homeostasis model assessment of insulin resistance)을 계산하여 인슐린 저항성을 평가하였다.HOMA-IR = [fasting glucose (mmol) x fasting insulin level (μU/mL)] / 22.5.인슐린 저항성의 기준은 국내에서 대규모의 건강한 성인들을 대상으로 시행된 연구에서
제시한 HOMA-IR이 2.43 이상일 때로 정의하였다(Rye S 등,2005).대
사증후군은 변형된 National Cholesterol Education Program Adult Treatment Panel III (NCEP ATP III)I기준을 사용하여 정의하였는데(Grundy 등, 2005)기존의 기준에서 허리둘레만 국내에서 제시하는 절단점을 기준으
로 바꾼 것으로 (Lee 등,2006)허리둘레를 남자는 90cm이상,여자는
5 -C.통계적 분석 대사증후군을 가지고 있는 참여자들과 가지고 있지 않은 참여자들 간 의 일반적인 신체계측과 혈액 검사,그리고 흡연,신체 활동 등의 생활 습관 등은 Independent T test를 사용하여 비교하였다 (표1).제한성 폐질 환과 대사증후군의 각 구성인자 및 인슐린 저항성과의 관련성은 성별, 연령,흡연 여부,음주,신체 활동 등을 보정하여 로지스틱 회귀 분석을 사용하여 확인하였다.특히 인슐린 저항성을 종속 변수로 규정하여 선형 회귀 분석으로써 노력성폐활량의 독립적인 연관성을 시험하였다.마지막 으로 대상자들을 인슐린 저항성 및 대사 증후군 존재 여부에 따라서 두 가지 모두 없는 군,둘 중에 한 가지만 가지고 있는 군,그리고 둘 다 가 지고 있는 군으로 분류하여 제한성 폐질환의 위험성을 로지스틱 회귀 분 석으로 조사하였다.
6
-Ⅲ.결과
전체 1,361명의 참여자들 중에서 남자는 1,022명이고 여자는 294명으로 각각의 평균 나이는 49.3±8.1세와 50.5±8.8세이었고 이들을 대사 증후군 의 유무에 따라서 분류하였다(Table 1).대사증후군이 있는 대상자들은 대사증후군이 없는 대상자들에 비하여 체지방을 대변하는 체질량지수와 허리둘레가 유의하게 높았으며 수축기/이완기 혈압,공복혈당,중성지방 및 공복 인슐린과 HOMA-IR값도 유의하게 더 높았으며 고밀도 지단백 (HDL)콜레스테롤은 낮은 값을 보였다.알콜양(g)으로 환산된 음주량은 대사증후군이 없는 참여자들이 대사증후군이 있는 참여자들에 비하여 약 간 많았으나 신체 활동 측면과 흡연 여부 등에서는 양 군에서 유의한 차 이가 없었다. 노력성폐활량의 인슐린 저항성에 대한 연관성을 확인하기 위해서 다변 량 선형 회귀 분석을 시행하였다(Table 2). 인슐린 저항성의 대리 지표(Surrogate marker)로서 HOMA-IR을 사용하여 성별, 연령, 흡연 여부, 음 주량, 신체활동 및 허리둘레 등을 보정한 결과 노력성폐활량이 낮을수록 통계적으로 유의하게(P<0.001) 인슐린 저항성이 증가하는 것이 확인되었 다. 이러한 연관성은 대사증후군여부를 보정인자로 추가한 후에도 여전 히 유의하였다. 제한성 폐질환과 대사증후군의 각 위험인자 및 인슐린 저항성과의 관 련성을 성별,나이,흡연 여부,음주량,신체 활동의 정도 및 체질량지수 등을 보정하기 전과 보정한 후로 나누어서 살펴보았다(Table 3).먼저 보 정하기 이전에는 제한성질환이 복부비만을 제외한 모든 위험인자 즉 혈 압의 상승,높은 공복혈당,낮은 HDL콜레스테롤,높은 중성지방,그리고 인슐린 저항성 등과 유의한 연관성을 나타내었으나 보정한 후에는 상승
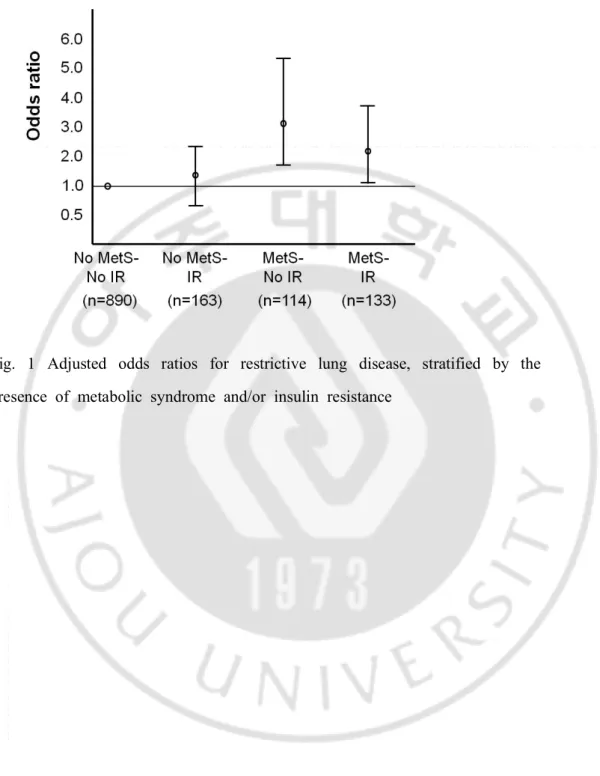
7 -된 혈압,높은 공복혈당과 높은 중성지방에 대해서만 통계적으로 유의한 연관성이 유지되었고 인슐린 저항성과는 관련되지 않았다. 연구 참여자들을 대사증후군 및 인슐린 저항성의 존재 유무에 따라서 네 군으로 분류하여 각 군에서 제한성 폐질환과의 연관성을 확인하였다 (Figure 1).대사증후군과 인슐린 저항성이 모두 없는 군에 비하여 대사 증후군만을 가지고 있거나 두 가지 모두 존재하는 참여자들은 제한성 폐 질환을 가질 위험성이 각각 약 3배 (OR : 2.95 95% CI=1.62-5.37)와 약 2.5배 (OR : 2.45, 95% CI=1.24-4.81)이상 통계적으로 유의하게 증가하였 다.그러나 인슐린 저항성만을 가지고 있는 군에서는 제한성 폐질환의 위험성이 유의하게 증가하지 않았다.
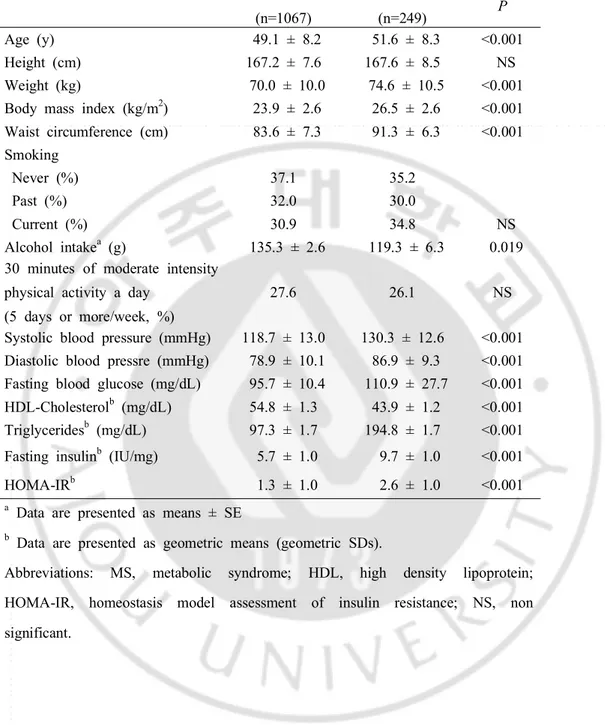
8 -No MS (n=1067) MS (n=249) P Age (y) 49.1 ± 8.2 51.6 ± 8.3 <0.001 Height (cm) 167.2 ± 7.6 167.6 ± 8.5 NS Weight (kg) 70.0 ± 10.0 74.6 ± 10.5 <0.001 Body mass index (kg/m2) 23.9 ± 2.6 26.5 ± 2.6 <0.001 Waist circumference (cm) 83.6 ± 7.3 91.3 ± 6.3 <0.001 Smoking Never (%) 37.1 35.2 Past (%) 32.0 30.0 Current (%) 30.9 34.8 NS Alcohol intakea (g) 135.3 ± 2.6 119.3 ± 6.3 0.019 30 minutes of moderate intensity
physical activity a day (5 days or more/week, %)
27.6 26.1 NS Systolic blood pressure (mmHg) 118.7 ± 13.0 130.3 ± 12.6 <0.001 Diastolic blood pressre (mmHg) 78.9 ± 10.1 86.9 ± 9.3 <0.001 Fasting blood glucose (mg/dL) 95.7 ± 10.4 110.9 ± 27.7 <0.001 HDL-Cholesterolb (mg/dL) 54.8 ± 1.3 43.9 ± 1.2 <0.001
Triglyceridesb (mg/dL) 97.3 ± 1.7 194.8 ± 1.7 <0.001 Fasting insulinb (IU/mg) 5.7 ± 1.0 9.7 ± 1.0 <0.001 HOMA-IRb 1.3 ± 1.0 2.6 ± 1.0 <0.001
a Data are presented as means ± SE
b Data are presented as geometric means (geometric SDs).
Abbreviations: MS, metabolic syndrome; HDL, high density lipoprotein; HOMA-IR, homeostasis model assessment of insulin resistance; NS, non significant.
9
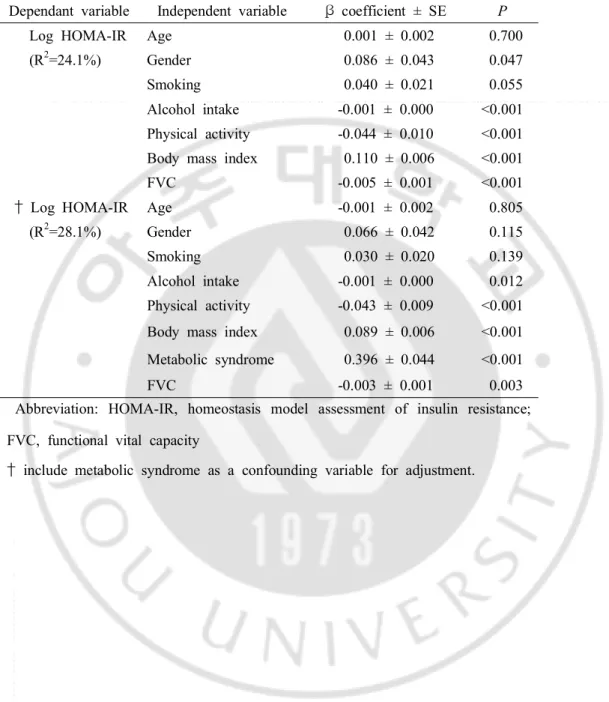
-Dependant variable Independent variable β coefficient ± SE P
Log HOMA-IR Age 0.001 ± 0.002 0.700 (R2=24.1%) Gender 0.086 ± 0.043 0.047
Smoking 0.040 ± 0.021 0.055 Alcohol intake -0.001 ± 0.000 <0.001 Physical activity -0.044 ± 0.010 <0.001 Body mass index 0.110 ± 0.006 <0.001 FVC -0.005 ± 0.001 <0.001 † Log HOMA-IR Age -0.001 ± 0.002 0.805 (R2=28.1%) Gender 0.066 ± 0.042 0.115 Smoking 0.030 ± 0.020 0.139 Alcohol intake -0.001 ± 0.000 0.012 Physical activity -0.043 ± 0.009 <0.001 Body mass index 0.089 ± 0.006 <0.001 Metabolic syndrome 0.396 ± 0.044 <0.001 FVC -0.003 ± 0.001 0.003 Abbreviation: HOMA-IR, homeostasis model assessment of insulin resistance; FVC, functional vital capacity
† include metabolic syndrome as a confounding variable for adjustment.
Table 2.Multivariable linear regression model to examine the association between forced vital capacity and insulin resistance in participants
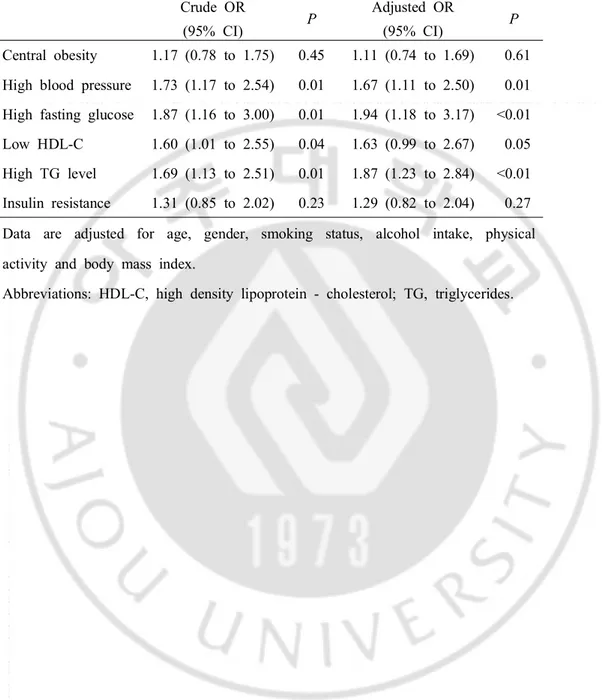
10 -Crude OR (95% CI) P Adjusted OR (95% CI) P Central obesity 1.17 (0.78 to 1.75) 0.45 1.11 (0.74 to 1.69) 0.61 High blood pressure 1.73 (1.17 to 2.54) 0.01 1.67 (1.11 to 2.50) 0.01 High fasting glucose 1.87 (1.16 to 3.00) 0.01 1.94 (1.18 to 3.17) <0.01 Low HDL-C 1.60 (1.01 to 2.55) 0.04 1.63 (0.99 to 2.67) 0.05 High TG level 1.69 (1.13 to 2.51) 0.01 1.87 (1.23 to 2.84) <0.01 Insulin resistance 1.31 (0.85 to 2.02) 0.23 1.29 (0.82 to 2.04) 0.27 Data are adjusted for age, gender, smoking status, alcohol intake, physical activity and body mass index.
Abbreviations: HDL-C, high density lipoprotein - cholesterol; TG, triglycerides.
Table 3.Odds ratios of restrictive lung disease for components of the
metabolic syndrome and insulin resistance in participants
11
-Fig. 1 Adjusted odds ratios for restrictive lung disease, stratified by the presence of metabolic syndrome and/or insulin resistance
12
-Ⅳ.고찰
본 연구의 목적은 노력성페활량 및 제한성 폐질환과 인슐린 저항성간 의 연관성을 살펴보고 대사증후군의 유무가 이들 연관성에 어떤 영향을 주는지 확인하는 데에 있었다.대사 증후군을 가지고 있는 참여자들은 대사 증후군이 없는 참여자들에 비하여 더 높은 심혈관 위험인자의 평균 값을 보였으며 인슐린 저항성이 높았다.노력성 폐활량은 인슐린 저항성 과 독립적인 역의 상관성이 있어 보였으나 제한성 폐질환은 인슐린 저항 성과는 관련되지 않았다. 인슐린 저항성과 대사 증후군의 유무에 따라 서 참여자들을 분류했을 때에는 대사 증후군이 있는 경우에만 제한성 페 질환의 위험성이 증가하였다. 노력성폐활량 및 제한성 폐기능 장애와 대사 증후군과의 관련성을 살 펴본 연구들은 폐기능의 저하가 혈압 및 공복혈당에 대해서 유의하게 역 의 상관관계를 나타냈음을 보고하였다(Nakajima 등:2008,Paik YJ 등, 2010).본 연구의 결과도 이들과 일치하여 NCEP-ATP III에서 정의한 높 은 혈압 및 혈당의 위험성이 제한성 폐질환에서 유의하게 증가하였다. 특히 혈당의 증가에 대해서는 대사 증후군뿐만 아니라 폐기능의 저하가 전향적으로 제2형 당뇨의 발생을 예측하는 것이 역학적인 연구에서도 밝 혀졌다(Ford 등,2004;Yeh 등,2005).미국에서 시행된 국민 건강 영양 조사의 추적 연구에서 1971년에서 1975년까지의 기간 동안 폐기능 검사 를 시행 받은 건강한 성인 4830명이 1992-1993년 추적 검사하였을 때 443명에서 제2형 당뇨가 새로 발생하였는데 특히 제한성 폐질환이 있을 때는 흡연에 대해서 독립적으로 제2형 당뇨의 발생 위험이 증가하였다 (hazard ratio=1.46, 95% CI 1.04-2.03).더욱이 이 둘에 대한 연관성을 보 고한 단면 및 전향적인 연구들을 모두 포함시킨 메타 분석에서도 그 관13 -련성이 입증되었다(Klein 등, 2010). 따라서 감소된 폐기능이 심혈관 질환으로 인한 이환 및 사망률을 증가 시키는 주요 매개인자로 대사 증후군 및 제2형 당뇨와 같은 대사 합병증 과의 연관성이 제기되었고 여기에는 인슐린 저항성,전신 염증 또는 복 부 비만 등이 기전으로서 제시되었다(Rasmussen 등, 2009;Leone 등, 2009).본 연구에서도 이전의 연구들의 결과와 일관되게 노력성폐활량이 인슐린 저항성과 성별,연령,흡연,음주,신체 활동 및 체질량지수 등을 보정한 후에도 독립적으로 역의 상관관계가 있었다(Engstrom 등, 2003; Lawlor 등, 2004).또한 본 연구의 참여자들가운데 대사 증후군을 가지고 있는 경우에는 그렇지 않은 사람들에 비하여 인슐린 저항성이 높기 때문 에 연관성을 분석할 때 대사증후군의 존재여부를 고려하였고 이를 보정 했음에도 유의성은 계속 유지되었다.그러나 제한성폐질환은 인슐린 저 항성과 연관성이 없었으며 아직까지는 이에 대한 연구가 없었으므로 새 로운 발견이었다.이들 결과들로부터 노력성 페활량이 어느 정도까지는 인슐린 저항성과 연관되다가 제한성 폐질환에 이르러서는 더 이상 인슐 린 저항성에 대해서 영향을 받지 않는다는 추론이 가능하다.인슐린 저 항성과 노력성 폐활량과의 연관성을 보고한 이전의 연구들에서 노력성 폐활량은 정상 범위 이내에서 낮은 정도 였으며 제한성폐질환에 해당하 는 노력성 폐활량과 인슐린 저항성과의 관계를 보고한 연구들은 없었으 며 최근의 연구에서도 폐기능의 저하가 사망률을 증가시키는 기전으로 심혈관 질환 위험인자보다도 전신 염증의 기여도가 더욱 크다는 보고처 럼 인슐린 저항성이외의 다른 기전이 제한성 폐질환과 대사 증후군과의 관련성을 설명할 수 있을 것으로 추정되지만(Sabia 등, 2010) 인과 관계 에 대한 규명을 위해서는 추가적인 연구가 필요하다. 이를 뒷받침하기 위해서 제한성폐질환과 대사 증후군의 연관성을 인슐
14
-린 저항성의 유무에 따라서 살펴보았다.즉 현재 가장 많이 사용되고 있 는 The National Cholesterol Education Program Adult Treatment Panel III (NCEP ATP III)의 기준으로 대사증후군을 정의하였을 때 대사증후군을 가지고 있는 참여자들의 약 반수에서만 인슐린저항성을 가지고 있었으며 이것은 미국에서 이전에 시행된 연구들과 일치하는 소견이다(Cheal 등, 2004; Meigs 등, 2007).이렇게 층화된 후에 분석된 결과 역시 이전 연구 에서 알려지지 않은 새로운 것으로서 인슐린 저항성이 제한성페질환과 대사증후군의 관련성에 영향을 주지 않았으며 인슐린 저항성만을 가지고 있을 때에는 제한성폐질환의 위험이 증가하지 않았다. 본 연구의 제한점으로 몇 가지를 고려해볼 수 있는데 첫째로 연구 대 상이 일 개 대학병원 건강 검진센터를 방문한 사람들로 구성되어 있어서 전체 인구 집단으로 일반화하는 데에 한계가 있을 수 있다.둘째로 전향 적인 연구가 아닌 단면 연구이므로 인과 관계를 설명하기 어렵다. 제한성 페질환은 나이가 들어가면서 유병률이 크게 증가하는 질환으로 서(Hankison 등, 1999) 대사 이상 및 심혈관 질환과의 연관성에 대한 보 고가 늘어나고 있다.따라서 효과적인 예방 및 치료를 위해서는 제한성 폐질환 및 폐기능의 저하가 어떤 기전으로 대사 이상 및 심혈관 질환을 발생시키는 가에 대한 연구가 필요하다.본 연구는 지금까지 제시되고 있던 것과는 다르게 인슐린 저항성이 노력성폐활량과는 유의한 음의 상 관관계를 보이지만 제한성 폐질환은 인슐린 저항성과 관련되지 않고 대 사 증후군에 대해서만 유의한 연관성을 갖는다는 근거를 제시한다는 면 에서 의미가 있다.앞으로의 연구들은 본 연구의 소견을 명확하게 보여 주기 위해서 경시적인 분석(Longitudinalanalysis)을 통하여 노력성폐활 량과 제한성 폐질환의 전향적인 인슐린 저항성과의 인과관계 규명을 위 하여 노력해야 할 것이다.
15
-Ⅴ 결론
인슐린저항성은 노력성폐활량과 역의 상관관계를 나타내었지만 제한성 폐질환과는 관련되지 않았으며 대사증후군과 제한성폐질환의 연관성에 영향을 주지 않았다.
16
-참고 문헌
1. Cheal KL, Abbasi F, Lamendola C, McLaughlin T, Reaven GM, Ford ES. Relationship to insulin resistance of the adult treatment panel III diagnostic criteria for identification of the metabolic syndrome. Diabetes 2004;53(5):1195-1200
2. Engstrom G, Hedblad B, Nilsson P, Wollmer P, Berglund G, Janzon L. Lung function, insulin resistance and incidence of cardiovascular disease: a longitudinal cohort study. J Intern Med. 2003;253(5):574-581
3. Ford ES, Mannino DM; National Health and Nutrition Examination Survey Epidemiologic Follow-up Study. Prospective association between lung function and the incidence of diabetes: findings from the National Health and Nutrition Examination Survey Epidemiologic Follow-up Study. Diabetes Care 2004;27(12):2966-2970
4. Fried LP, Kronmal RA, Newman AB, Blid DE, Mittelmark MB, Polak JF, Robbins JA, Gardin JM. Risk factors for 5-year mortality in older adults: the Cardiovascular Health Study. JAMA 1998;279:585-592
5. Grundy SM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin Ba, et al. Diagnosis and management of the metabolic syndrome: an American Heart Association /National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005;112(17):2735-2752
17
-6. Hankison JL, Odencrantz JR, Fedan KB. Spirometric reference values from a sample of the general U.S. population. Am J Respir Crit Care Med. 1999;159:179-187
7. Hozawa A, Billing JL, Shahar E, Ohira T, Rosamond WD, Folsom AR. Lung function and ischemic stroke incidence: the Atherosclerosis Risk in Communities study. Chest 2006;130(6):1642-1649
8. Klein OL, Krishnan JA, Glick S, Smith LJ. Systematic review of the association between lung function and Type 2 diabetes mellitus. Diabet Med 2010;27(9):977-987
9. Lawlor DA, Ebrahim S, Davey Smith G. Associations of measures of lung function with insulin resistance and Type 2 diabetes: findings from the British Women's Heart Study. Diabetologia 2004;47:195-203
10. Lee SY, Park HS, Kim DJ, Han JH, Kim SM, Cho GJ, Kim DY, Kwon HS, Kim SR, Lee CB, Oh SJ, Park CY, Yoo HJ. Appropriate waist circumference cutoff points for central obesity in Korean adults. Diabetes Res Clin Pract 2007;75(1):72-80
11. Leone N, Courbon D, Thomas F, Bean K, Jego B, Leynaert B, et al. Lung function impairment and metabolic syndrome: the critical role of abdominal obesity. Am J Respir Crit Care Med 2009;179(6):509-516
18
-12. Mannino DM, Buist AS, Petty TL, Enright PL, Redd SC. Lung function and mortality in the United States: data from the First National Health and Nutrition Examination Survey follow up study. Thorax 2003;58(5):388-393
13. Meigs JB, Rutter MK, Sullivan LM, Fox CS, D'Agostino RB Sr, Wilson PW. Impact of insulin resistance on risk of type 2 diabetes and cardiovascular disease in people with metabolic syndrome. Diabetes Care 2007;30(5):1219-1225
14. Nakajima K, Kubouchi Y, Muneyuki T, Ebata M, Eguchi S, Munakata H. A possible association between suspected restrictive pattern as assessed by ordinary pulmonary function test and the metabolic syndrome. Chest 2008;134(4):712-8
15. Paek YJ, Jung KS, Hwang YI, Lee KS, Lee DR, Lee JU. Association between low pulmonary function and metabolic risk factors in Korean adults: the Korean National Health and Nutrition Survey. Metabolism 2010;59(9):1300-1306
16. Rasmussen F, Mikkelsen D, Hancox RJ, Lambrechtsen J, Nybo M, Hansen HS, Siersted HC. High-sensitive C-reactive protein is associated with reduced lung function in young adults. Eur Respir J. 2009;33(2):382-388.
19
-sensitivity in the Korean population. Metabolism 2005;54:1644-1651
18. Sabia S, Shipley M, Elbaz A, Marmot M, Kivimaki M, Kauffmann F, Singh-Manoux A. Why does lung function predict mortality? Results From the Whitehall II Cohort Study. Am J Epidemiol 2010 doi: 10.1093/aje/kwq294
19. Schroeder EB, Welch VL, Couper D, Nieto FJ, Liao D, Rosamond WD, Heiss G. Lung function and incident coronary heart disease: the Atherosclerosis Risk in Communities Study. Am J Epidemiol 2003;158(12):1171-81
20. Yeh HC, Punjabi NM, Wang NY, Pankow JS, Duncan BB, Brancati FL. Vital capacity as a predictor of incident type 2 diabetes: the Atherosclerosis Risk in Communities study. Diabetes Care 2005;28(6):1472-9
20
ABSTRACT
-The Relationship between Low Pulmonary Function and
Insulin Resistance in Adults with or without the Metabolic
Syndrome
Chan-Won Kim
Department of Medical Sciences The Graduate School, Ajou University
(Supervised by Associate Professor Sat Byul Park)
Background and objective: Low lung function has been associated with
metabolic syndrome. Insulin resistance(IR) was suggested as a possible mediator in the link between reduced pulmonary function and metabolic syndrome. Although IR differs by the presence of metabolic syndrome in healthy adults, no studies have differentiated between subjects with metabolic syndrome and those without metabolic syndrome in the relationship between lung function and IR. Therefore, the aim of this study was to examine the relationship between lung function and IR according to the presence of metabolic syndrome in adults.
21
-294 women) who visited a university hospital for health screening between April 2006 and June 2008, were included in the analysis. Participants underwent lung function test and blood test after 10 hours of fasting. Participant's lifestyle factors were obtained from self-reported questionnaire. Insulin resistance was estimated using homeostasis model assessment of IR (HOMA-IR).
Results: Participants with metabolic syndrome were more insulin resistant
and had higher mean values of cardiovascular risk factors, compared to those without metabolic syndrome. Among the components of metabolic syndrome, high blood pressure, increased fasting plasma glucose and triglycerides were associated with restrictive lung disease after adjustment of the confounding variables. FVC was inversely associated with IR. After classifying participants, according to the presence of metabolic syndrome and IR, Odds ratio of restrictive lung disease was 2.95(95% CI=1.62-5.37)in those having metabolic syndrome without IR and 2.45(95% CI=1.24-4.81) in those with metabolic syndrome and IR.
Conclusion: An inverse relationship between FVC and IR was observed in
healthy adults. Restrictive lung disease was not associated with IR, but was related to metabolic syndrome. Prospective study is required to demonstrate the association of IR with FVC and restrictive lung disease.
__________________________________________________________________ Keywords: Lung function, Insulin resistance,Metabolic syndrome