ARTICLE Vol. 4, No. 2, November 2011
논문접수일: 2011년 5월 3일 / 심사(수정)일: 2011년 10월 11일 / 심사완료일: 2011년 10월 12일 교신저자: 정기욱, 경기도 고양시 일산동구 일산로 323, 410-469, 국립암센터 갑상선암센터
Tel: 031-920-1639, Fax: 031-920-1759, E-mail: jcameron@ncc.re.kr
분화갑상선암의 수술 전 병기결정: 영상의학적 검사의 의의
국립암센터 갑상선암센터
정기욱
Preoperative Staging of Well-Differentiated Thyroid Carcinoma:
Importance of Radiological Imaging
Ki-Wook Chung, MD
Center for Thyroid Cancer, National Cancer Center, Goyang, Korea
Staging is the process of determining how much cancer there is in the body and where it is located. Correct staging helps the oncologist to plan a treatment and determine a prognosis. For the surgeon’s perspective, planning of surgical treatment is the main concern in preoperative staging. Preoperative staging would be synonym of “preoperative planning” or “preoperative localization” in this context. Extent of primary tumor and lymph node status is the main factor to decide initial surgical treatment of well-differentiated thyroid carcinomas (WDTC). Precise description of lymph node status is also important in the planning of surgery for WDTC. Surgeon performed preoperative ultrasound is highly recommended in the planning of surgery, especially in recurrent cases. There have been debates for what the best imaging modality is in the preoperative staging of WDTC. Surgeon should understand pros and cons of each modality and should communicate with radiologist to decide surgical plan. In this article, we will discuss importance of radiological imaging in preoperative staging of WDTC.
Key Words: Thyroid neoplasms, Staging, Surgeon
서 론
암의 병기결정은 암 치료에 있어서 가장 중요한 요 소의 하나이다. 암의 병기결정이란 암이 몸의 어느 곳 에 위치해 있고 얼마나 넓게 분포하고 있는가를 결정 하는 모든 과정을 총칭하는 것으로 정확한 병기 결정 을 통하여 임상가는 치료 방침을 결정하고 환자의 예 후를 예측하게 된다.1) 병기결정의 종류에는 크게 수술 전 병기 결정(치료 전)과 수술 후 병기 결정이 있으며 수술 전 병기 결정은 치료 계획을 수립하는 목적으로 사용되고 수술 후 병기 결정은 환자의 예후를 측정하 고 1차 치료 후 보조치료의 계획을 수립하는데 목적이 있다. 또 병기 결정의 방법에 따라 이학적 소견, 영상의 학적 소견과 이환 부위의 조직검사결과를 근거로 판정
하는 임상적인 병기와 최종병리검사결과에 근거하는 병리적 병기로 나눌 수 있다.
수술 전 병기결정은 주로 임상적인 병기이므로 수술 전 병기결정에서 영상의학적 평가는 가장 핵심적인 역 할을 한다. 분화갑상선암의 가장 기본적인 치료는 수 술이므로 정확한 수술 전 병기결정은 분화갑상선암의 치료에 있어서 핵심적인 요소이며 수술 전 병기결정은 이런 맥락에서 수술 전 계획 수립이라는 말과 동의어 라고 할 수 있다.
이 원고에서는 수술 전 병기 결정에서 영상의학적 검사의 의의에 대해 논하고자 한다.
분화갑상선암의 병기
분화갑상선암의 병기는 가장 널리 쓰이는 TNM
Table 1. Comparison of staging systems in well differentiated thyroid carcinomas
Variables TNM36) EORTC37) AGES38) AMES39) MACIS40)
Patient factor Age Sex
Pathologic factor Size
Histologic grade Extrathyroidal invasion Nodal metastasis Distant metastasis Operative factor Complete resection
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
○
AGES: age, grade of tumour, extent of tumour (ETS or distant metastasis), tumour size, AMES: age, distant metastasis, extent of tumour, tumour size, EORTC: European Organisation for Research and Treatment of Cancer, MACIS: metastasis, patient age, completeness of resection, local invasion and tumour size, TNM: tumor, node, metastasis
(tumor, node, metastasis) 병기를 비롯하여 다양한 병기 분류 체계가 제안되고 사용되어 왔다. Table 1에서 분 화갑상선암에서 사용되는 병기 체계 중 대표적인 체계 의 차이점을 정리하였다. Table 1에서 알 수 있는 바와 같이 대부분의 병기 체계들에서 공통적으로 사용되고 있는 요소는 환자의 나이와 종양의 크기, 갑상선외 침 윤, 그리고 원격전이 유무이며 림프절 전이를 중요한 요소로 생각하고 있는 것은 TNM 병기뿐이며 AGES (age, grade of tumour, extent of tumour, tumour size) 체계는 종양의 분화도를, MACIS (metastasis, patient age, completeness of resection, local invasion and tumour size) 체계는 수술시 완전 절제 유무를 중요시하는 특성 이 있다. 위에 열거한 병기들은 모두 병리학적인 특성 에 근거한 분류이며 임상적으로 수술 전에 사용하기는 곤란한 면이 있다. 그럼에도 불구하고 수술 전 병기 결 정에 있어서 현재 가장 많이 사용되고 있는 병기체계 는 TNM 병기이다. TNM 병기는 비교적 단순하고 쉽 게 적용할 수 있으며 다른 암에도 많이 사용되기 때문 에 다른 암과 비교하기 쉽다는 장점이 있어 가장 많이 사용된다. TNM 병기의 한계점은 림프절 전이 유무를 중요한 요소로 생각하기 때문에 임상적인 중요성이 불 확실한 현미경적인 전이 역시 중요한 요소로 생각된다 는 점이다. 예를 들면 T1N1과 T3N0는 같은 III 병기에 해당되지만 30년 생존율은 92%와 80%로 차이를 보인 다.2) 그럼에도 불구하고 서로 다른 기관의 치료성적을 비교하는 경우 TNM 병기는 다른 병기분류체계와 비 교하여 가장 안정적으로 생존율을 산출할 수 있기 때 문에 의학자들간의 의사 소통을 위해서는 가장 합리적 인 예후 측정 체계라고 할 수 있다. 또한 다른 병기분류
체계에 비해 임상적으로 측정할 수 있는 요소인 환자 의 나이와 종양의 크기, 피막외 침윤 여부, 림프절 전이 로 병기를 판단하므로 수술 전 병기결정이 비교적 손 쉬운 장점이 있다.
수술 전 치료계획에서 외과의사의 관점
갑상선절제술의 범위
분화갑상선암의 수술에서 갑상선전절제술과 갑상선 엽절제술의 적응증은 오랜 논란거리 중의 하나이다.
논란의 여지는 있지만 2010년에 개정된 대한갑상선학 회의 갑상선암 및 결절에 대한 진료권고안에서는 종양 의 크기가 1 cm 이하면서 단일결절이고 종양의 피막외 침윤이 없으면서 경부 림프절 전이의 증거가 없는 갑 상선 유두암의 경우 갑상선 엽절제술이 가능한 것으로 권고하고 있으므로 수술 전 병기결정에 있어서도 위에 열거한 요소를 평가하는 것이 중요하겠다.3)
종양크기의 측정: 종양의 크기는 3차원적으로 측정 한 크기 중 가장 긴 직경을 기준으로 보고하는 것이 원칙이다.4) 그러므로 영상 판독시 반드시 3차원적으로 측정 후 세 방향(가로, 세로, 길이방향)의 크기를 언급 해 주는 것이 임상적인 판단에 도움이 되며 판독지에 언급이 되어 있지 않는 경우라도 주병변의 영상을 확 인할 필요가 있다. 간혹 연속적으로 추적관찰하는 갑 상선 결절의 경우 가능한 한 같은 기종의 초음파를 이 용하는 것이 좋으며 이전 영상과의 비교를 통해 측정 오차를 최소화 할 수 있다.5)
종양의 다소성(multifocality): 갑상선분화암중 대다
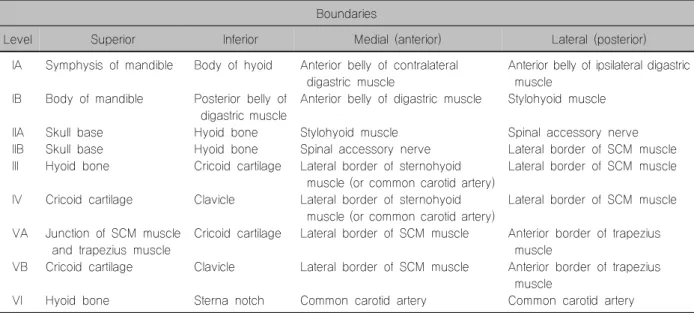
Table 2. Anatomical structures defining the boundaries of the neck lymph node levels and sublevels17) Boundaries
Level Superior Inferior Medial (anterior) Lateral (posterior)
IA
IB
IIA IIB III
IV
VA
VB
VI
Symphysis of mandible
Body of mandible
Skull base Skull base Hyoid bone
Cricoid cartilage
Junction of SCM muscle and trapezius muscle Cricoid cartilage
Hyoid bone
Body of hyoid
Posterior belly of digastric muscle Hyoid bone Hyoid bone Cricoid cartilage
Clavicle
Cricoid cartilage
Clavicle
Sterna notch
Anterior belly of contralateral digastric muscle
Anterior belly of digastric muscle
Stylohyoid muscle Spinal accessory nerve Lateral border of sternohyoid
muscle (or common carotid artery) Lateral border of sternohyoid
muscle (or common carotid artery) Lateral border of SCM muscle
Lateral border of SCM muscle
Common carotid artery
Anterior belly of ipsilateral digastric muscle
Stylohyoid muscle
Spinal accessory nerve Lateral border of SCM muscle Lateral border of SCM muscle
Lateral border of SCM muscle
Anterior border of trapezius muscle
Anterior border of trapezius muscle
Common carotid artery SCM: sternocleidomastoid
수를 차지하는 갑상선 유두암은 30% 이상에서 다발성 결절로 나타난다.6,7) 주병변 이외의 악성이 의심되는 결절이 반대편 엽에 있을 경우는 갑상선전절제술이 타 당하므로 정확한 판독이 필요하다. 최근의 고해상도 초음파의 경우 0.2∼0.3 cm 정도의 갑상선 결절도 악성 여부의 감별이 가능하므로 주의 깊게 검사할 경우 수 술 계획에 영향을 미칠 수 있다.8) 갑상선의 한 쪽 엽에 만 악성이 의심되는 결절이 다발성으로 있을 경우 미 국갑상선학회의 진료권고안에 의하면 갑상선 전절제 의 절대적인 적응증은 아니나9) 다발성 결절의 경우 잠 복성 결절이 반대편에 있는 경우가 많다는 보고도 있 으므로 갑상선전절제술이 타당할 것으로 보인다.10)
악성 종양이 있는 반대편 엽에 명백하게 양성 종양 으로 보이는 결절이 있는 경우 갑상선 절제술의 범위 에 대해서는 아직 알려진 바 없다.11)
종양의 피막외 침윤: 1 cm 이상의 갑상선 유두암에 서 종양의 피막외 침윤이 있는 경우 방사성요오드 치 료의 적응증이 되므로 갑상선 전절제가 타당하지만 1 cm 이하의 갑상선 미세유두암에서는 종양의 피막외 침윤이 있다고 하여 반드시 전절제를 해야 하는 것은 아니다. 대한갑상선학회의 진료권고안에서는 종양의 피막외 침윤이 있을 경우 크기를 불문하고 방사성 요 오드 치료를 권고하지만 미국갑상선학회의 진료 권고 안에서는 구체적인 권고안을 제시하지 않는다. 이는 피막외 침윤의 예후인자로서의 역할이 갑상선 미세유 두암에서는 불명확하기 때문이다.12,13) 다만 피막외 침 윤이 있을 경우 주변 림프절 전이 빈도가 증가하므로
영상검사상 피막외 침윤이 의심되는 경우 수술 전 영 상검사상에서나 수술 시야의 육안소견에서 주변 림프 절 전이유무를 더욱 주의 깊게 검사하여야 하며 갑상 선 엽절제술은 신중하게 적용되어야 한다.14)
종양의 위치: 종양의 위치는 갑상선의 병기에 직접 적인 영향을 미치는 요소는 아니지만 실제 수술에 있 어서는 주변 조직의 침윤 가능성을 평가하는데 중요한 요소가 된다 특히 갑상선의 후면, 베리씨 인대(Berry’s ligament) 부근에 위치한 종괴는 회귀후두신경의 침윤 가능성이 있으므로 수술 전 후두경 검사를 통하여 침 윤여부를 살피는 것이 좋다.15,16) 또한 기도나 식도부근 에 위치한 종괴는 기도나 식도의 동반절제 가능성을 평가해 보아야 한다.
중간형결절의 경우나 세포검사상 악성 의심소견일 경우 수술장에서의 육안적인 소견이 수술 계획에 중요 한 영향을 미친다. 하지만 미세유두암의 경우 촉지되 지 않는 경우가 많으므로 대강의 위치를 영상검사상 파악하는 것이 중요하다. 특히 아주 큰 갑상선의 경우 정확하게 위치가 기술되지 않는 경우 종양을 찾기 위 한 절개 시에 병리 표본을 훼손하는 경우가 생길 수 있다.
림프절절제술의 범위
분화갑상선암중 여포암의 경우는 림프절 전이가 드 물고 수질암의 경우는 논란은 있지만 예방적인 양측 중앙부경부 림프절절제술이 일반적으로 권고되므로 림프절절제술을 계획하는데 있어 가장 논란이 되는 부
분은 갑상선 유두암의 경우이다.
갑상선 유두암에서 림프절절제술은 중앙경부 림프 절과 측경부 림프절로 나누어 생각하는 것이 편리하다. 중앙경부 림프절의 경우는 미국두경부외과학회에서 정의한 경부 림프절 구역 중 1구역과 6구역 그리고 측 경부 림프절은 2, 3, 4, 5구역을 통칭한다.17) 상부 종격 동 림프절(7구역)을 림프절절제술 범위에 포함시키는 것은 논란의 여지가 있으므로 이 원고에서는 제외하였 다.18) Table 2에 각 림프절 구역의 해부학적 경계를 정 리하였다.
중앙경부 림프절의 평가: 수술계획 수립에 있어서 중앙경부 림프절의 전이를 평가하는 이유는 첫째 명백 한 임상적 전이가 있는 경우 예방적 림프절절제술이 아닌 치료적인 양측 림프절절제술이 필요하기 때문이 고 둘째 림프절 전이가 있을 경우 방사성 동위원소 치 료를 위해 갑상선전절제술이 필요하며 마지막으로 광 범위한 림프절 전이가 있을 경우 종격동 전이의 가능 성이 있기 때문이다. 중앙부경부 림프절 전이의 경우 현재 가장 효과적인 영상의학적 진단방법은 초음파다. Park 등19)의 연구에 의하면 초음파를 통하여 71%의 정 확도로 림프절 병기를 예측할 수 있다고 하였고 이는 Ito 등20)의 연구와도 동일한 결론이다. 초음파의 단점 은 갑상선 후면에 위치한 림프절이나 종격동 부위의 림프절을 평가하기 어렵다는 점인데 이 경우 컴퓨터단 층촬영(computed tomography, CT)을 병행할 경우 특 이도는 감소하지만 중앙부경부 림프절 전이의 민감도 가 높아진다는 보고도 있으므로 외과의의 취사선택이 필요하다.21)
측경부 림프절의 평가: 측경부 림프절의 경우도 초 음파가 가장 민감도가 높은 검사방법이나 위양성이 있 을 수 있으므로 세침흡인검사나 동결절편 검사 등으로 조직학적 확진 후 경부 림프절절제술을 계획하는 것이 좋다.22) 측경부 림프절의 경우 전이 유무의 진단도 중요 하지만 수술 전 계획에서 중요한 것은 전이된 림프절 의 위치이다. 현재의 분화갑상선암 특히 갑상선 유두 암에서 측경부 림프절절제술은 내경정맥 등의 주위 구 조물을 가능한 보존하는 기능적인 경부 림프절절제술 이면서 동시에 림프절 전이 가능성이 높은 구역을 선 택적으로 절제하는 선택적 경부 림프절절제술이다. 갑 상선암의 경우 2, 3, 4구역을 선택적으로 절제하는 것 이 선호되고 있으며 림프절 전이가 의심되는 경우 1구 역이나 5구역을 추가할 수 있다.17) 그러므로 림프절 평 가시에 1구역과 5구역을 반드시 포함시켜야 하며 기관 에 따라서는 2구역의 절제를 생략하는 술기를 선택하
는 경우도 있으므로 더욱 전이가 의심되는 림프절의 위치를 정확하게 보고하는 것이 중요하다.23) 이러한 림 프절의 해부학적인 경계는 각 기관 내에서 진료과 간 에 통일된 개념과 용어를 사용해야 진료현장에서 실수 가 없을 것으로 생각된다.
국소침윤성 분화갑상선암에서 동반 절제의 범위
국소침윤성 분화갑상선암에서 주위 기관의 침윤여 부를 평가하는 가장 중요한 이유는 절제가 가능한 경 우 근치적으로 동반절제하는 것이 무병생존율과 전체 생존율을 증가시키기 때문이다.24) 갑상선암의 침범이 가능한 주위 기관은 띠근육, 내경정맥, 총경동맥, 기관, 식도, 후두, 인두, 회귀후두신경 등이 있다. 이중 회귀 후두신경의 침윤여부는 초음파나 CT로 진단이 가능한 경우도 있지만 임상적으로는 후두경 검사가 가장 정확 하고 유용한 검사이므로 여기서는 논외로 하기로 한 다.25) 기관과 식도의 침윤은 갑상선 주위 조직으로의 침윤 중 1∼20%로 가장 흔하게 나타나며 환자의 삶의 질에 큰 영향을 미치므로 침윤이 의심될 경우 수술 계 획을 신중하게 세워야 한다.26,27) 기관과 식도의 침윤 여 부를 평가 할 때 가장 중요한 요소는 침윤된 깊이와 넓이이다. 일반적으로 침윤된 깊이가 깊으면 깊을수록 면도술식(shaving 술식) 보다는 기관의 전층절제를 선 호하고 또 침윤된 넓이가 넓으면 넓을수록 기관의 일 부절제보다는 전절제와 단단문합을 선호하게 된다.28) 가장 선호되는 영상검사는 CT이며 자기공명영상(mag- netic resonance imaging, MRI)검사가 도움이 된다는 보 고도 있다.29) 경우에 따라서는 기존의 영상검사 외에 기관지 내시경이나 식도내시경을 추가로 검사하는 것 이 도움이 된다.
전신전이의 판정
분화갑상선암의 수술 전 병기 판정에서 전신전이의 유무는 다른 고형암과는 달리 아주 중요한 요소는 아 니다. 그 이유는 엽절제술의 대상이 되는 갑상선미세 유두암에서는 전신전이의 확률이 1% 미만으로 아주 낮으며 전신전이를 효과적으로 진단할 수 있는 영상검 사가 없고 전신전이를 의심할만한 큰 갑상선암의 경우 는 대부분 갑상선 전절제후 방사성요오드 치료로 진단 과 치료를 동시에 행하게 되고 비록 전신전이가 있다 고 하더라도 수술의 금기가 아니기 때문이다.30) 최근 많이 행해지고 있는 수술 전 양전자방출 단층촬영장치 (positron emission tomography, PET)의 임상적 유용성 에 대해서는 이견이 많다.31)
Fig. 1. Improvement of out- patient flow in ultrasonography equipped clinic.
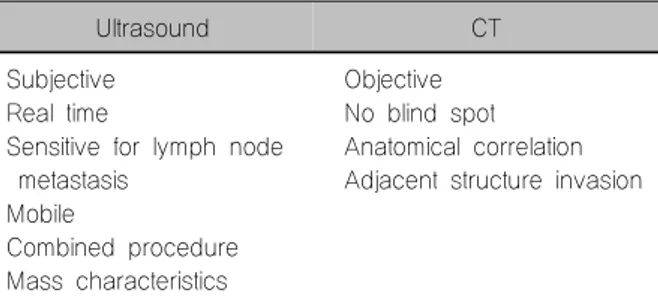
Table 3. Comparison of ultrasound and CT
Ultrasound CT
Subjective Real time
Sensitive for lymph node metastasis
Mobile
Combined procedure Mass characteristics
Objective No blind spot Anatomical correlation Adjacent structure invasion
분화갑상선암의 수술 전 병기평가에 있어서 초음파 검사와 CT의 유용성
분화갑상선암의 수술 전 병기평가에 있어서 가장 대 표적인 검사는 초음파와 CT 검사이다. 두 검사는 각각 장단점이 있기 때문에 어느 검사가 더 우월하다고 일 괄적으로 이야기 할 수는 없다. 일반적으로 초음파 검 사는 주 병변의 성상을 파악하는데 유리하고 림프절 전 이와 암 진단에 있어서 민감도가 높은 장점이 있고 CT 는 주위 조직으로의 침윤을 진단하는데 있어 우월하 다.32) 그러나 초음파는 물리적 특성상 흉부나 기관 후 면, 그리고 두개골 기저부 등의 진단이 불가능하고 CT 는 조영제 속의 요오드 때문에 이론적으로는 수술 후 의 방사성요오드 치료시 방사성요오드의 흡수를 방해 할 가능성이 있다.33) 그러므로 외과의는 수술 전 병기 평가에 있어 두 검사의 장단점을 잘 파악하고 적절하 게 두 검사를 취사선택하여 또는 병행하여 사용하는 것이 이상적이라 하겠다. 현재 대한갑상선학회의 진료 권고안은 초음파를 기본으로 하고 경우에 따라 CT를
추가하는 것으로 되어 있고 Table 3에 두 가지 검사의 특성을 비교하였다.
외과의에 의해 시행되는 초음파의 유용성
기본적으로 초음파는 실시간으로 행하는 주관적 검 사이기 때문에 재현성이 떨어진다는 한계를 가지고 있 다. 즉 검사자 본인만이 초음파검사를 통하여 얻어지 는 임상정보를 가장 정확하게 이해 할 수 있다. 이런 맥락에서 외과의에 의해 수술 전 또는 수술 중 시행하 는 초음파 검사는 수술 전 병기 결정에 많은 도움을 줄 수 있다.
외과의에 의해 외래에서 초음파가 시행 될 경우 얻 을 수 있는 첫 번째 장점은 환자의 진단 경로를 단순화 할 수 있다는 점이다. 예를 들어 초진 환자가 첫 방문을 한 경우 병력 청취와 이학적 검사 후 초음파가 의뢰되 고 그 후 초음파 상 악성이 의심되는 결절에 대한 초음 파 유도하 세포 검사를 의뢰하게 되므로 환자가 3회 이상 병원을 방문해야 하나 외과의가 첫 방문시 초음 파를 시행하는 경우 환자의 방문횟수를 줄일 수 있다.
Fig. 1에서는 초음파를 외래에서 시행하는 경우와 그렇 지 않은 경우의 환자의 진단 경로를 비교하였다. 두 번 째, 림프절 전이 유무를 첫 방문시 판단이 가능하므로 필요한 경우 바로 림프절의 전이 유무에 대한 검사 의 뢰가 가능하다. 마지막으로 동일한 검사자에 의해 연 속적으로 검사가 시행되므로 검사자간의 변이의 가능 성이 적다.34)
외과의가 직접 초음파를 시행할 경우 유념해야 할 점은 충분히 훈련되지 않은 경우나 정도 관리가 되지 않은 장비의 경우 검사의 민감도와 특이도가 떨어진다 는 점이다. 또 중복되는 검사로 환자의 경제적인 부담 이 가중될 수 있다는 점도 고려해야 한다. 경험이 있는 외과의가 초음파를 시행할 경우 영상의학 전문의가 시 행한 초음파와 비교할만한 정확도로 갑상선 결절의 진 단이 가능하다는 연구도 있지만 보험수가나 판독료, 그리고 외래에 갖출 수 있는 장비의 질 등을 고려할 때 어디까지나 이학적 검사의 보조적인 도구로 이해하 는 것이 현실적인 상황으로 생각된다.35)
결 론
효과적인 수술 전 계획 수립을 위해서 정확한 수술 전 병기 결정은 필수 불가결하다. 수술 전 병기결정에 서 영상의학적 검사가 가장 중요한 요소이나 수술 전 병기 결정을 위해 사용되는 주요한 영상의학적 검사인 초음파와 CT는 각각의 장단점이 있으므로 외과의는 각 영상검사의 장단점을 잘 파악하고 있어야 한다. 외 과의사가 직접 시행하는 초음파는 주의 깊게 시행할 경우 수술 전 병기결정에 많은 도움을 줄 수 있다. 중심 단어: 분화갑상선암, 수술 전 병기결정, 외과의.
References
1) Edge SB, Byrd DR, Compton CC, Fritz AG, Greene FL, Trotti A. AJCC cancer staging manual. New York: Springer- Verlag; 2010.
2) Hay ID, Bergstralh EJ, Grant CS, McIver B, Thompson GB, van Heerden JA, et al. Impact of primary surgery on outcome in 300 patients with pathologic tumor-node-metastasis stage III papillary thyroid carcinoma treated at one institution from 1940 through 1989. Surgery 1999;126(6):1173-81; discussion 81-2.
3) Yi KH, Park YJ, Koong SS, Kim JH, Na DG, Ryu JS, et al. Revised Korean Thyroid Association management guidelines for patients with thyroid nodules and thyroid cancer. J Korean Thyroid Assoc 2010;3(2):65-96.
4) Lew JI, Rodgers SE, Solorzano CC. Developments in the use of ultrasound for thyroid cancer. Curr Opin Oncol 2010;22(1):
11-6.
5) Kim EK, Park CS, Chung WY, Oh KK, Kim DI, Lee JT, et al. New sonographic criteria for recommending fine-needle aspiration biopsy of nonpalpable solid nodules of the thyroid.
AJR Am J Roentgenol 2002;178(3):687-91.
6) Kebebew E, Duh QY, Clark OH. Total thyroidectomy or thyroid lobectomy in patients with low-risk differentiated thyroid cancer: surgical decision analysis of a controversy using a mathematical model. World J Surg 2000;24(11):1295-302.
7) Lin JD, Chen ST, Chao TC, Hsueh C, Weng HF. Diagnosis and therapeutic strategy for papillary thyroid microcarcinoma.
Arch Surg 2005;140(10):940-5.
8) Vazquez BJ, Richards ML. Imaging of the thyroid and parathyroid glands. Surg Clin North Am 2011;91(1):15-32.
9) Cooper DS, Doherty GM, Haugen BR, Kloos RT, Lee SL, Mandel SJ, et al. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 2009;19(11):1167-214.
10) Baudin E, Travagli JP, Ropers J, Mancusi F, Bruno-Bossio G, Caillou B, et al. Microcarcinoma of the thyroid gland: the Gustave-Roussy Institute experience. Cancer 1998;83(3):553-9.
11) Kim TY, Hong SJ, Kim JM, Gu Kim W, Gong G, Ryu JS, et al. Prognostic parameters for recurrence of papillary thyroid microcarcinoma. BMC Cancer 2008;8:296.
12) Ito Y, Tomoda C, Uruno T, Takamura Y, Miya A, Kobayashi K, et al. Prognostic significance of extrathyroid extension of papillary thyroid carcinoma: massive but not minimal extension affects the relapse-free survival. World J Surg 2006;30(5):780-6.
13) Ito Y, Tomoda C, Uruno T, Takamura Y, Miya A, Kobayashi K, et al. Minimal extrathyroid extension does not affect the relapse-free survival of patients with papillary thyroid carcinoma measuring 4 cm or less over the age of 45 years. Surg Today 2006;36(1):12-8.
14) Roh JL, Kim JM, Park CI. Central lymph node metastasis of unilateral papillary thyroid carcinoma: patterns and factors predictive of nodal metastasis, morbidity, and recurrence. Ann Surg Oncol 2011;18(8):2245-50.
15) Jeannon JP, Orabi AA, Bruch GA, Abdalsalam HA, Simo R.
Diagnosis of recurrent laryngeal nerve palsy after thyroidectomy:
a systematic review. Int J Clin Pract 2009;63(4):624-9.
16) Henry LR, Helou LB, Solomon NP, Howard RS, Gurevich- Uvena J, Coppit G, et al. Functional voice outcomes after thyroidectomy: an assessment of the Dsyphonia Severity Index (DSI) after thyroidectomy. Surgery 2010;147(6):861-70.
17) Robbins KT, Clayman G, Levine PA, Medina J, Sessions R, Shaha A, et al. Neck dissection classification update: revisions proposed by the American Head and Neck Society and the American Academy of Otolaryngology-Head and Neck Surgery.
Arch Otolaryngol Head Neck Surg 2002;128(7):751-8.
18) Carty SE, Cooper DS, Doherty GM, Duh QY, Kloos RT, Mandel SJ, et al. Consensus statement on the terminology and classification of central neck dissection for thyroid cancer.
Thyroid 2009;19(11):1153-8.
19) Park JS, Son KR, Na DG, Kim E, Kim S. Performance of preoperative sonographic staging of papillary thyroid carcinoma based on the sixth edition of the AJCC/UICC TNM classification system. AJR Am J Roentgenol 2009;192(1):66-72.
20) Ito Y, Tomoda C, Uruno T, Takamura Y, Miya A, Kobayashi K, et al. Preoperative ultrasonographic examination for lymph node metastasis: usefulness when designing lymph node dissection for papillary microcarcinoma of the thyroid. World J Surg 2004;28(5):498-501.
21) Kim E, Park JS, Son KR, Kim JH, Jeon SJ, Na DG. Pre- operative diagnosis of cervical metastatic lymph nodes in papillary thyroid carcinoma: comparison of ultrasound, computed tomography, and combined ultrasound with computed tomo-
graphy. Thyroid 2008;18(4):411-8.
22) Sakorafas GH, Christodoulou S, Lappas C, Safioleas M.
Preoperative detection of cervical lymph node metastases in papillary thyroid cancer: a surgical perspective. Onkologie 2009;
32(12):762-6.
23) Caron NR, Tan YY, Ogilvie JB, Triponez F, Reiff ES, Kebebew E, et al. Selective modified radical neck dissection for papillary thyroid cancer-is level I, II and V dissection always necessary? World J Surg 2006;30(5):833-40.
24) Segal K, Shpitzer T, Hazan A, Bachar G, Marshak G, Popovtzer A. Invasive well-differentiated thyroid carcinoma:
effect of treatment modalities on outcome. Otolaryngol Head Neck Surg 2006;134(5):819-22.
25) Seo YL, Yoon DY, Lim KJ, Cha JH, Yun EJ, Choi CS, et al. Locally advanced thyroid cancer: can CT help in prediction of extrathyroidal invasion to adjacent structures? AJR Am J Roentgenol 2010;195(3):W240-4.
26) Grillo HC, Zannini P. Resectional management of airway invasion by thyroid carcinoma. Ann Thorac Surg 1986;42(3):
287-98.
27) Nishida T, Nakao K, Hamaji M. Differentiated thyroid carcinoma with airway invasion: indication for tracheal resection based on the extent of cancer invasion. J Thorac Cardiovasc Surg 1997;114(1):84-92.
28) Dralle H, Brauckhoff M, Machens A. Surgical management of advanced thyroid cancer invading the aerodigestive tract. In:
Clark OH, Duh QY, Kebebew E, editors. Textbook of endocrine surgery. 2nd ed. Philadelphia: Elsevier-Saunders; 2005. p.305-33.
29) Wang J, Takashima S, Matsushita T, Takayama F, Kobayashi T, Kadoya M. Esophageal invasion by thyroid carcinomas:
prediction using magnetic resonance imaging. J Comput Assist Tomogr 2003;27(1):18-25.
30) Hong SJ. Surgical extent of thyroidectomy for papillary thyroid
microcarcinoma. Journal of Korean Endocrine Surgery 2011;
11(1):1-11.
31) Abraham T, Schoder H. Thyroid cancer--indications and oppor- tunities for positron emission tomography/computed tomography imaging. Semin Nucl Med 2011;41(2):121-38.
32) King AD. Imaging for staging and management of thyroid cancer. Cancer Imaging 2008;8:57-69.
33) Weber AL, Randolph G, Aksoy FG. The thyroid and parathyroid glands. CT and MR imaging and correlation with pathology and clinical findings. Radiol Clin North Am 2000;38(5):1105-29.
34) Jabiev AA, Ikeda MH, Reis IM, Solorzano CC, Lew JI.
Surgeon-performed ultrasound can predict differentiated thyroid cancer in patients with solitary thyroid nodules. Ann Surg Oncol 2009;16(11):3140-5.
35) Mazzaglia PJ. Surgeon-performed ultrasound in patients referred for thyroid disease improves patient care by minimizing perfor- mance of unnecessary procedures and optimizing surgical treat- ment. World J Surg 2010;34(6):1164-70.
36) Greene FL, Page DL, Fleming ID. AJCC cancer staging handbook. 6th ed. New York: Springer-Verlag; 2002.
37) Byar DP, Green SB, Dor P, Williams ED, Colon J, van Gilse HA, et al. A prognostic index for thyroid carcinoma. A study of the E.O.R.T.C. Thyroid Cancer Cooperative Group. Eur J Cancer 1979;15(8):1033-41.
38) Cady B, Rossi R. An expanded view of risk-group definition in differentiated thyroid carcinoma. Surgery 1988;104(6):947-53.
39) DeGroot LJ, Kaplan EL, McCormick M, Straus FH. Natural history, treatment, and course of papillary thyroid carcinoma. J Clin Endocrinol Metab 1990;71(2):414-24.
40) Mazzaferri EL, Jhiang SM. Long-term impact of initial surgical and medical therapy on papillary and follicular thyroid cancer.
Am J Med 1994;97(5):418-28.