대한소화기학회지 1999;33:258 - 267
1)
접수: 1998년 5월 29일, 승인: 1998년 7월 11일
연락처: 심찬섭, 140-743, 서울특별시 용산구 한남동 657, 순천향대학병원 소화기병센터 Tel: (02) 709-9866, Fax: (02) 749-1968
총담관결석 제거에 있어 내시경적 유두부 풍선확장술과 내시경적 유두괄약근 절개술의 전향적 비교 검토
순천향대학교 의과대학 내과학교실, 소화기연구소
조영덕・문종호・이문성・심찬섭
P r o s p e c t i v e An a l y s i s o f E n d o s c o p i c P a p i ll a r y B a l lo o n D i l a t a t i o n a n d E n d o s c o p i c S p h i n c t e r o t o m y fo r
R e m o v a l o f Co m m o n B i l e D u c t S t o n e s
Yo u n g D e ok Ch o , M.D., J o n g H o Mo o n , M.D., Moo n S u n g Le e , M.D.
a n d Ch an S u p S h i m , M.D.
Department of Internal Medicine, Institute for Digestive Research, Soon Chun Hyang University College of Medicine, Seoul, Korea
Background/Aims: Endoscopic papillary balloon dilatation (EPBD) is a less invasive alternative
method to endoscopic sphincterotomy (EST) in the removal of common bile duct (CBD) stones. The aim of this study was to compare the success and complication rates between EST and EPBD in th removal of CBD stones. Methods: Eighty four patients who were diagnosed to have CBD stones on endoscopic retrograde cholangiopancreatography were included in the study. The patients were ran domly assigned to EST group (number of cases=42, mean age: 57.1 years) or EPBD group (numbe of cases=42, mean age: 58.9 years). Results: Complete stone removal by an endoscopic session was achieved in 90.5% of the EST group and 80.9% of the EPBD group. The overall success rate of com plete stone removal was 97.6% in the EST group and 90.5% in the EPBD group. The number o mean session of endoscopic procedure for complete removal of stones was 1.3 in the EST group and 1.5 in the EPBD group. Mechanical lithotripsy or ESWL was performed in 26.2% of EST group and in 45.2% of EPBD group (p<0.05). The rate of early complications after EST or EPBD was 16.7%and 14.3%, respectively. Conclusions: EPBD is a safe and effective alternative method to EST in the management of CBD stones. However, mechanical lithotripsy or ESWL is more frequently required in EPBD than in EST to facilitate the complete ductal clearance in case with larger stones. (Kor J
Gastroenterol 1999;33:258 - 267)
Key Words: Endoscopic sphincterotomy, Endoscopic papillary balloon dilatation, Common bile duct
stones조영덕 외 3인. 총담관결석 제거에 있어 내시경적 유두부 풍선확장술 259
서 론
총담관결석을 제거하는 기본 원리는 총담관의 개 구부인 십이지장 유두부를 확장시킨 후 바스켓이나 풍선도관을 이용하여 제거하는 것이다. 현재까지는 1974년 독일의 Classen과 일본의 Kawai 등에 의해 처음 시행된 내시경적 유두괄약근 절개술(endosco- pic sphincterotomy, 이하 EST로 약함)이 가장 좋은 방법으로 알려져 있으며, 실제 이 방법으로 90% 이 상에서 결석의 제거가 가능하다.1-3
그러나 이 방법은 8-12%의 환자에서 출혈이나 십 이지장 천공, 췌장염 등이 병발할 수 있고, 0.2-1.5%
에서는 치명적인 합병증이 유발될 수 있다.3-5 또한 Oddi 괄약근을 영구적으로 파괴시킴으로써6 십이지 장-담관 역류, 세균 감염 및 만성적인 담도내 염증이 유발될 수 있고 이로 인하여 장기간에 걸쳐 담도계 에 많은 합병증이 발생할 수 있다.7-10 최근에는 EST 로 인한 이러한 합병증을 감소시킬 목적으로 유두괄 약근을 절개하지 않고 풍선으로 유두부를 확장시킨 후 결석을 제거하는 이른바 내시경적 유두부 풍선확 장술(endoscopic papillary balloon dilatation, 이하 EPBD로 약함)이 총담관결석을 제거하는 데 있어 EST를 대신할 수 있는 하나의 방법으로 주목을 받 고 있다.
EPBD 후 결석을 제거하는 방법은 최초 1983년 Staritz 등11에 의해서 시도되었으나, 그 당시에는 풍 선확장 후 유두부의 일시적인 부종으로 인한 췌장염 과 패혈증의 염려 때문에 큰 관심을 얻지 못하였 다.12,13 최근 들어 이 방법의 안정성 및 총담관결석 치료의 효과가 새롭게 재조명되면서 여러 기관에서 시행 중에 있다.14-17 그러나 현재까지 보고된 내용은 결석의 크기가 12 mm 이하의 비교적 작은 결석을 대상으로 한 연구가 많고, 그 합병증 및 결석 제거 효과에 대하여 EST와 비교 분석한 문헌은 매우 한 정적이다.14,15,17,18
이에 저자들은 총담관결석증 환자를 무작위로 EST군과 EPBD군으로 분류한 후 총담관결석의 제 거에 있어 기존의 EST와 새롭게 주목받고 있는 EPBD의 치료성적을 비교 분석하여 총담관결석의
제거술에 있어 EPBD의 유용성을 알아보고자 전향 적으로 본 연구를 시행하였다.
대상 및 방법
1. 대 상
1996년 10월부터 1998년 2월까지 순천향대학병 원 소화기내과에 입원하여 총담관결석으로 진단된 환자 중 결석 진단 당시 급성 담낭염이나 담관염, 급 성 췌장염, 이전에 담도계 혹은 위장질환으로 수술 한 과거력이 있는 경우, 유두부 협착이 있는 경우, 출혈성 경향이 있는 환자, 간내담관결석이 동반된 환자. 췌담도계암이 동반된 환자, 담관-장 누공이 동 반된 환자 등을 제외한 84명을 대상으로 하였다. 환 자는 다층무작위법(stratified randomization)을 이용 하여 EPBD (42명, 평균 연령: 58.9세, 남/녀=15/27) 및 EST군(42명, 평균 연령: 57.1세, 남/녀=14/28)으 로 분류하였다.
2. 방 법
EST는 기존의 통상적인 방법을 이용하여 시행하 였고, EPBD는 다음과 같은 방법으로 시행하였다.
먼저 상부소화관 내시경 검사에 준하여 환자를 전처 치한 후, 측시경(JF200, 230, TJF200, Olympus Co., Japan)을 십이지장에 삽입하여 X-선 유도하에 총담 관을 선택적으로 조영한 후 유도선을 총담관내에 삽 입한 다음, 이 유도선을 따라 MeadoxTM 풍선확장기 (Microvasive, Boston Scientific Corporation, USA)를 총담관내로 삽입하였다. X-선 유도하에 풍선을 유두 괄약근 부위에 적절히 위치시킨 다음 조영제와 생리 식염수를 혼합한 액을 주입기를 이용하여 최대 12기 압, 최대 풍선 직경 8 mm까지 풍선을 확장시켰다.
풍선의 확장 시간은 유두괄약근에 의한 풍선의 압박 소견이 완전히 소실된 시점을 기준으로 하여 60초 혹은 120초간 1회 실시하였다. 유두부를 확장시킨 후 Dormia 바스켓이나 결석 회수용 풍선 도관을 이 용하여 결석 제거를 시도하였다. 결석의 직경이 커 이러한 방법으로 배출이 어렵다고 판단되는 경우에 는, 미리 체외충격파쇄석술을 시행하거나 혹은 기계 적 쇄석술을 시행하여 결석을 분쇄한 다음 결석 제
260 The Korean Journal of Gastroenterology : Vol. 33, No. 2, 1999
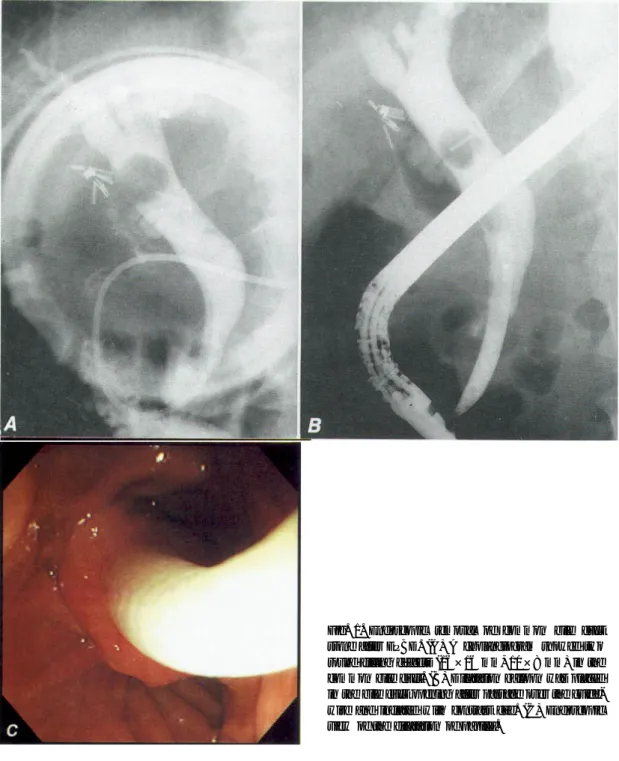
거를 시도하였다. 유두부를 확장시킨 시간을 기준으 로 하여 시술 시간이 60분을 경과하였으나 결석의 완전 제거가 이루어지지 않은 경우에는 비담관배액 관을 삽입한 후 시술을 종료하였고, 4-7일 정도 경과 후 추가적인 유두괄약근 확장술 없이 결석 제거를 다시 시도하였다(Fig. 1).
3. 결과의 분석
각각의 환자에 대하여 EST 혹은 EPBD 후 담관결 석제거술을 시행하여 두 군간의 결석 제거의 성공 률, 기계적 쇄석술의 사용 빈도, 시술에 따른 합병증 등을 Fisher' s exact test 혹은 chi square test (Yates'
Fig. 1. Endoscopic removal of common bile duct stone after EPBD. (A) A cholangiogram showed two round filling defects (16×16 mm, 10×8 mm) in the common bile duct. (B) Dilatation balloon was placed in the bile duct opening after passage over the guide- wire and inflated with contrast dye. (C) Endoscopic view of the dilatation of papilla.
Cho et al. EPBD Versus EST for Removal of CBD Stones 261
correction)로 비교 분석하였으며, 유의수준은 p값이 0.05 이하로 하였다.
결 과
1. 환자의 특성
총 대상 환자 84명 중 EST를 시행한 군은 42명 (평균 연령: 57.1세, 남녀 비=1:2.0)이었으며, EPBD 를 시행한 군은 42명(평균 연령: 58.9세, 남녀 비
=1:1.8)이었다. 총담관결석의 평균 개수는 EST군이 2.2개(1-8개), EPBD군이 2.3개(1-9개)였으며, 결석의 최대 직경의 평균 크기는 EST군이 16.9 mm (6-35), EPBD 군이 15.6 mm (5-32)였다. 방유두게실은 EST 군의 경우 7예(16.6%)에서, EPBD군에서는 9예 (21.4%)에서 관찰되었으며, 이전에 담낭절제술을 시
행받았던 환자는 EST군이 14예(33.3%), EPBD군이 11예(26.2%)였다(Table 1).
2. 총담관결석 제거 성적
1회의 시술로 총담관결석의 완전 제거가 가능하 였던 예는 EST군이 90.5% (38/42), EPBD군이 80.9% (34/42)로 두 군간에 차이가 관찰되지 않았으 며(p>0.05), 전체적인 결석 제거의 성공률도 EST와 EPBD군이 각각 97.6% (41/42), 90.5% (38/42)로 역 시 통계적인 차이는 관찰되지 않았다. 그러나 결석 의 제거를 위하여 기계적 쇄석술이나 체외충격파쇄 석술이 필요하였던 예는 EST군이 26.2% (11/42), EPBD군이 45.2% (19/42)로 EPBD군에서 유의하게 많았다(p<0.05). 총담관결석의 완전 제거를 위하여 필요하였던 내시경술의 횟수는 EST군이 1.3회(1-3 Fig. 1. (D) For removal of stones, mechanical lithotripsy was performed. (E) A cholangiogram obtained after complete removal of stones showed no residual filling defect in the common bile duct.
262 대한소화기학회지 : 제 33 권 제 2 호 1999
회), EPBD군이 1.5회(1-3회)로 역시 두 군간에 차이
가 관찰되지 않았으며, 결석의 크기가 10 mm 이하 인 경우에서는 두 군에서 모두 단 1회의 시술로 결 석을 완전히 제거할 수 있었다(Table 2).
3. 결석 제거 실패의 원인
EST에 의한 결석 제거를 시도하였던 환자 중 유 두부가 게실내에 존재한 1예(2.3%)에서 담관의 선택 적 삽관에 실패하여 경유두적으로 결석을 제거할 수 없었고, 이 예에서는 경피경간적 담도내시경술을 시 행하여 결석을 제거하였다. EPBD군에서는 4예(9.5%) 에서 결석의 완전 제거에 실패하였는데, 원인으로는 Table 2. Results of Endoscopic Stone Removal after EST & EPBD
EST (n=42) EPBD (n=42) p value Complete stone removal in 1st session
Overall success rate
Mechanical lithotripsy or ESWL
No. of mean session for complete removal
No. of session for removal of stone less than 1 cm in size
38 (90.5%) 41 (97.6%) 11 (26.2%) 1.3 (1-3)
1
34 (80.9%) 38 (90.5%) 19 (45.2%)
1.5 (1-3) 1
0.05 0.05 0.05 0.05 0.05 EST, endoscopic sphincterotomy; EPBD, endoscopic papillary balloon dilatation.
Table 3. Causes of Failure for Complete Stone Removal
EST (n=42) EPBD (n=42) No. of cases which fail to achieve complete ductal clearance
Cannulation failure Stone impaction
1 (2.3%) 1*
4 (9.5%)†
1 3
EST, endoscopic sphincterotomy; EPBD, endoscopic papillary balloon dilatation; *, due to diverticulum percutaneous transhepatic cholangioscopy with lithotripsy was done; †, additional EST was done.
Table 4. Early Complications of EST & EPBD
EST (n=42) EPBD (n=42) Acute pancreatitis
Bleeding Cholangitis Perforation Total
3 2 2 0 7 (16.7%)*
3 0 3 0 6 (14.3%)*
EST, endoscopic sphincterotomy; EPBD, endos- copic papillary balloon dilatation; *, p>0.05.
Table 1. Profile of Patients
EST (n=42) EPBD (n=42) p value M/F
Mean age (years) Mean no. of stone
Mean diameter of stone (mm) Periampullary diverticulum Previous cholecystectomy
14/28 57.1 (34-74)
2.2 (1-8) 16.9 (6-35)
7 14
15/27 58.9 (30-77)
2.3 (1-9) 15.6 (5-32)
9 11
0.05 0.05 0.05 0.05 0.05 0.05 EST, endoscopic sphincterotomy; EPBD, endoscopic papillary balloon dilatation.
조영덕 외 3인. 총담관결석 제거에 있어 내시경적 유두부 풍선확장술 263
담관의 선택적 삽관 실패가 1예, 원위부 담관내 결 석 감돈이 3예였다. 담관의 선택적 삽관에 실패하였 던 예에서는 침형 절개도를 이용하여 EST를 시행한 후 결석을 제거하였고, 결석이 원위 부담관에 감돈 된 증례에서는 EST로 전환한 후 결석을 제거하였다 (Table 3).
4. 합병증
담관결석제거술을 시행한 후 2주 이내에 발생한 조기 합병증으로는 EST군의 경우 췌장염 3예, 출혈 2예, 담관염이 2예에서 발생하여 전체적인 합병증의 발생 빈도는 16.7% (7/42)였으며, EPBD군의 경우 췌장염과 담관염이 각각 3예에서 발생, 전체적으로 는 14.3% (6/42)의 빈도를 보여 두 군간에 시술에 따 른 조기 합병증의 발생 빈도에는 통계적인 차이를 보이지 않았다(Table 4, p>0.05).
고 찰
1974년 Classen과 Demling1 및 Kawai 등2에 의해 처음 소개된 EST는 총담관결석의 제거에 가장 효과 적인 방법으로 인정되고 있으나 여러 가지 다양한 합병증이 발생할 수 있고 약 0.2-1.5%의 환자에서는 치명적인 결과를 초래할 수 있어,3-5 최근에는 총담 관결석의 제거시 EST에 의한 합병증을 줄이고 유두 괄약근의 기능을 보전할 목적으로 EPBD를 여러 기 관에서 산발적으로 시행하고 있다.14-19
이 방법은 1983년 Staritz 등11에 의해서 최초로 시 행되었는데, 이들은 11명의 총담관결석 환자에서 15 mm 풍선을 이용하여 유두부를 확장시킨 후 성공적 으로 결석을 제거하였다고 보고하였다. 그러나 이 방법은 당시에는 시술을 시행한 후 유두괄약근의 일 시적인 부종으로 인한 급성 췌장염과 패혈증 등과 같은 합병증에 대한 우려 때문에 널리 인정을 받지 못하였다. 실제로 그 당시 발표된 EPBD에 의한 급 성 췌장염의 발생 빈도는 매우 높아 8명의 Oddi 괄 약근 기능부전증 환자를 대상으로 한 연구에서 25%(2명)에서 급성 췌장염의 발생을 보고12하였는데, 이 보고는 환자의 증례 수 자체가 너무 적고 또한 단 순히 ERCP만을 시행하더라도 급성 췌장염의 발생
빈도가 상대적으로 높은 Oddi 괄약근 기능부전증 환 자를 대상으로 하였다는 것이 문제점으로 지적되고 있다. 또한 35%의 합병증의 발생 빈도를 보고13한 경 우도 연구 자체가 후향적이고 전자12와 마찬가지로 Oddi 괄약근 기능부전증 환자를 대상으로 하였으며, 또한 이러한 합병증도 급성 췌장염보다는 담관염이 많은 비율을 차지하고 있다는 점이 문제점으로 지적 되었다.18
이러한 EPBD에 의한 총담관결석제거술이 1993 년에서 1995년 사이에 일부 선택된 환자에서 총담관 의 결석 제거에 있어 EST를 대신할 수 있는 안전하 고 효과적인 방법으로 여러 연구에서 집중적으로 재 조명되기 시작하였다.14-19 결석의 직경이 8 mm 이하 인 24명의 환자를 대상으로 EST 시행없이 결석 제 거를 시도하였는데 9명의 환자는 6 mm 혹은 8 mm 의 풍선을 이용하여 EPBD를 시행한 후에, 나머지 15명의 환자는 EPBD도 시행치 않고 결석을 모든 환 자에서 성공적으로 제거할 수 있었다고 하였다고 보 고14했다. 이 들 환자 중 2명(7%)에서 경증의 급성 췌 장염이 발생하였는데 이 중 1명은 EPBD를 시행받 은 환자였다. 또 78명의 환자를 각각 39명씩 EPBD 와 EST군으로 분류한 후 결석의 제거 효과에 대하 여 분석하였는데, EPBD군에서는 82%, EST군에서 는 95%에서 결석 제거에 성공하였고 EPBD로 결석 제거 실패시 EST를 부가적으로 시행하여 결석 제거 의 성공률을 92%까지 올릴 수 있었다는 보고15도 있 다. 또한 결석의 완전 제거를 위해 기계적 쇄석술이 필요하였던 예는 EPBD군의 경우 31%로 EST군의 13%에 비하여 많은 예에서 기계적 쇄석술이 필요하 였다고 지적하였으나, 급성 췌장염의 발생 빈도는 각각 3%, 5%로서 차이가 없었다.
20 mm 이하의 총담관결석 환자 100명을 대상으 로 EPBD를 시행하였는데 첫 번째 시도에서 78%에 서 결석을 완전히 제거할 수 있었고, 2번째, 3번째 시도로 각각 82%, 84%까지 성공률을 올릴 수 있었 다고 보고16하였다. 이들은 16명의 환자에서 기계적 쇄석술을 시행하였는데 이 중 10명에서 결석의 제거 가 가능하였다고 하였다. EPBD로 결석의 제거가 불 가능하였던 원인으로는 결석의 크기가 15 mm 이상 인 경우, 환자가 내시경 시술을 참지 못하는 경우,
264 The Korean Journal of Gastroenterology : Vol. 33, No. 2, 1999
게실내에 유두부가 존재하거나 유두부 협착, situs inversus 같은 해부학적 이상이 동반된 경우였다. 이 연구에서 급성 췌장염의 발생 빈도는 5%였으며, EPBD를 시행받고 평균 16개월 동안 추적 관찰한 결 과 유두부 협착을 의심할 만한 임상적인 증거는 없 었다고 하였다.
결석의 크기가 12 mm 이하인 각각 20명의 환자 를 대상으로 EST와 EPBD를 시행한 결과 양군에서 모두 100%에서 결석을 성공적으로 제거할 수 있었 으나 EPBD군이 EST군에 비하여 시술 시간이 평균 2배 이상(63분 대 42분) 길었다고 하였다.17 이 연구 에서는 결석의 직경이 8 mm 이상인 경우에는 모든 환자에서 기계적 쇄석술을 시행하였으며, 급성 췌장 염의 발생 빈도는 두 군에서 모두 10%로 차이가 없 었다. 이들은 또한 시술 전후에 많은 환자에서 Oddi 괄약근 내압 검사를 시행한 바 EST군에서는 모든 환자에서 괄약근의 기능이 소실된 반면, EPBD를 시 행한 군에서는 괄약근의 기능이 유지되어 있어 EPBD의 최대의 장점이자 이론적인 배경인 유두괄 약근의 기능을 유지할 수 있다는 점을 증명하였다.
가장 최근에 보고18,19된 것으로는 202명의 환자를 각각 101명씩 무작위로 EST군(결석의 직경: 4-27 mm)과 EPBD군(결석의 직경: 3-36 mm)으로 분류한 후 시행한 연구에서, 한번의 내시경적 시술로써 결 석의 완전 제거가 가능하였던 예는 EST군에서 92%, EPBD군에서 81%였으며, EPBD군에서는 9명의 환 자에서 부가적으로 EST를 시행하여 결석을 제거할 수 있어 전체적인 EPBD의 결석 제거 성공률은 89%
였다고 하였다. 이들은 또한 결석의 크기와 개수에 따라 결석 제거의 성공률을 분석하였는데 결석의 크 기가 10 mm 이하이면서 그 개수가 3개 이하인 경우 에는 결석 제거의 전체적인 성공률은 EST와 EPBD 군이 각각 98%로서 매우 효과적이었고, 기계적 쇄 석술의 사용 빈도도 4%와 3%로서 차이가 없었다고 하였다. 반면에 결석의 크기가 10 mm 이상이거나 혹은 결석이 3개 이상 존재시에는 전체적인 결석 제 거의 성공률이 EST군과 EPBD군이 각각 83%, 84%
로 감소하였으며 기계적 쇄석술의 사용 빈도는 23%
와 50%로 EPBD군에서 의미 있게 사용 빈도가 증가 하였다고 하였다. 합병증의 발생 빈도는 조기 합병
증의 경우 EST군이 24%, EPBD군이 17%로서 차이 가 없었으며 특히 급성 췌장염의 발생도 두 군에서 모두 7%씩으로 차이가 없었다. 추적 관찰 기간 중 발생한 합병증의 발생 빈도는 EST, EPBD군이 각각 23%, 18%였다. 이 중 특히 급성 담낭염의 발생은 각 각 7%와 1%로서 EPBD를 시행받은 환자에서 EST 군에 비하여 통계적으로 유의하게 급성 담낭염의 발 생 빈도가 감소되었다. 이는 EPBD군에서 유두괄약 근의 기능 보전으로 담도내로의 세균의 역행성 감염 의 예방이 가능하였기 때문이라고 하였다.
저자 등의 연구에서도 외국의 다른 연구18 결과와 매우 유사하여, EPBD의 경우 1회의 내시경 시술로 결석의 완전 제거가 가능하였던 예가 80.9%, 전체적 인 결석의 완전 제거율은 90.5%였으며 결석 제거율 은 EST군과 통계적으로 차이를 보이지 않았다. Ber- gman 등과 본 연구의 차이점은 첫 번째 시술에서 EPBD의 시술 시간이 60분을 초과하는 경우 부가적 으로 EST를 시행하여 결석의 제거를 시도하였으나, 본 연구에서는 60분을 초과할 경우 경비담관배액관 을 삽입한 후 4-7일 정도 경과 후 다시 EPBD를 시 행하여 결석을 제거한 점이다. 결석의 완전 제거에 필요한 내시경적 시술 횟수는 EPBD군이 1.5회(1-3 회), EST군이 1.3회(1-3회)로 두 군간에 차이가 없으 나, 기계적 쇄석술이 필요하였던 경우는 EPBD군과 EST군이 각각 45.2%와 26.2%로 이는 Bergman의 결과와 유사하였다. 또한 결석의 크기가 10 mm 이 하인 경우에는 단 1회의 EPBD 시술로 100%에서 결 석의 완전 제거가 가능하여, 직경이 10 mm 이하의 결석에 대해서는 본 법이 매우 우수한 치료법임을 입증할 수 있었다. 본 연구의 경우 EPBD로 결석의 제거에 실패한 경우는 총 4예로 1예는 담관의 선택 적 삽관의 실패, 3예는 총담관 원위부에 결석에 의 한 만성 염증으로 인한 협착이 있어 풍선으로 충분 한 확장이 힘들어 이 부위에 결석이 감돈되었던 경 우로 다른 보고16와 일치하였다. 본 증례에서는 부가 적으로 EST를 시행하여 모든 환자에서 결석을 성공 적으로 제거할 수 있었다. 내시경 시술 후 2주 이내 에 발생한 EPBD의 조기 합병증의 발생 빈도는 다른 보고자들과 유사한 14.3%였으며 췌장염의 발생 빈 도 또한 EST군과 차이를 보이지 않았다.
Cho et al. EPBD Versus EST for Removal of CBD Stones 265
226명(ASA 분류 III/IV: 41명, 80세 이상: 41명, 간경변증: 24명, 방유두게실: 86명)의 고위험군의 환 자를 대상으로 EPBD를 시행하였는데, 225명에서 심각한 합병증의 발생 없이(급성 췌장염 7%) 결석의 완전 제거가 가능하였으며 EPBD가 고위험군 환자 에서도 매우 안전하고 유용한 결석 제거 방법이라고 주장하는 연구19가 있었다. 본 연구에서도 5명의 간 경변증 환자(Child 분류 B: 2명, C: 3명)에서 EPBD 를 시행하여 출혈 등의 합병증이 없이 성공적으로 결석을 제거할 수 있었다.
현재까지의 결과를 종합해 보면 EPBD로 인한 결 석 제거의 성공률은 78-100%14-19로 약간씩 차이가 있는데, 그 원인으로는 보고자들마다 사용한 풍선의 직경이 8 mm, 10 mm, 15 mm로 다르기 때문으로 생각된다. 풍선의 직경이 클수록 결석의 제거에는 유리하나 유두부에 많은 손상을 줄 수 있기 때문에 직경이 큰 풍선이 반드시 좋은 것만은 아니며, 본 교 실에서는 주로 직경 8 mm (최대 확장 압력 12기압) 의 풍선확장기를 사용하고 있다. 결석의 크기 자체 는 기계적 쇄석술이나 전기수압쇄석술, 혹은 체외충 격파쇄석술로 결석을 파쇄한 후 제거할 수 있기 때 문에 내시경시술의 횟수에는 영향을 미칠 수 있을 것으로 생각하나, 결석 제거의 성공률 자체에는 커 다란 영향을 미치지 않을 것으로 생각한다. 그러나 아직까지 적절한 유두부의 확장 시간 및 확장 시간 의 차이에 따른 결석 제거의 성공률 및 합병증의 발 생 빈도에 대해서는 정립된 바가 없는 실정이어서 이에 대해서는 현재 본 교실에서 연구를 진행 중에 있다. 또한 EPBD시 기계적 쇄석술이나 체외충격파 쇄석술의 적용 범위도 보고자들마다 결석의 직경이 8 mm, 10 mm, 15 mm 이상인 경우 상이하여17-19 이 에 대한 연구도 필요할 것으로 생각한다. 본 교실의 경우에는 15 mm 이상인 경우에는 모두 기계적 쇄석 술을 시행하고, 10-15 mm인 경우에는 일단 Dormia 바스켓으로 결석 제거를 시도한 후 제거가 힘들 경 우 기계적 쇄석술을 시행하고 있다.
결론적으로 향후 EPBD의 장기 추적 관찰 성적 및 후기 합병증에 대한 보다 많은 연구가 필요할 것 으로 생각되지만, 결석 제거의 성공률 및 조기 합병 증의 발생 빈도의 측면에서 살펴본다면 EPBD는 출
혈 등의 고위험군을 포함한 총담관결석 환자에서 매 우 안전하고 우수한 치료 방법으로 생각한다. 또한 EST가 많은 숙련과 더불어 고주파발생장치(electro- surgical unit)와 같은 장비가 필요한 반면 EPBD는 비교적 손쉽게 시행할 수 있다는 점도 매력일 수 있 다.
요 약
목적: 총담관결석의 제거에 있어 현재까지 알려 진 가장 보편적인 방법은 EST를 시행한 후 바스켓 혹은 결석 제거용 풍선 도관으로 결석을 제거하는 방법으로, 약 90% 이상에서 결석의 제거가 가능하 다. 그러나 본 법의 가장 큰 단점은 8-12%의 환자에 서 출혈이나 십이지장 천공, 췌장염 등이 병발할 수 있고 0.5-1%에서는 치명적인 합병증이 유발될 수 있 다는 것이다. 또한 Oddi 괄약근을 영구적으로 파괴 시킴으로써 십이지장-담관 역류, 세균 감염 및 만성 적인 담도내 염증이 유발될 수 있고 이로 인하여 장 기간에 걸쳐 담도계에 많은 합병증이 발생할 수 있 다. 따라서 최근에는 EST를 시행치 않고 풍선으로 유두부를 확장 후 결석을 제거하는 이른바 내시경적 유두부 풍선확장술이 여러 기관에서 시도되고 있다.
본 연구에서는 총담관결석의 제거에 있어 EST와 EPBD의 치료 효과 및 합병증의 발생 빈도 등을 비 교해 보고자 하였다. 대상 및 방법: 1996년 10월부 터 1998년 2월까지 총담관결석으로 진단된 환자 84 명을 무작위로 EPBD (42명, 평균 연령: 58.9세, 남:
녀=1:1.8) 및 EST군(42명, 평균 연령: 57.1세, 남:녀
=1:2.0)으로 분류한 후 전향적으로 담관결석제거술 을 시행하여 각 군간의 결석 제거의 성공률, 기계적 쇄석술의 사용 빈도, 시술에 따른 합병증 등을 비교 분석하였다. 결과: EPBD군 및 EST군의 총담관결석 의 평균 개수는 각각 2.3 (1-9), 2.2 (1-8)개였으며 결 석의 최대 직경의 평균 크기는 15.6 (5-32) 및 16.9 (6-35) mm였다. 1회의 시술로 결석의 완전 제거가 가능하였던 예는 EPBD군의 경우 80.9% (34/42), EST군의 경우 90.5% (38/42)였으며(p>0.05), 전체적 인 결석 제거 성공률은 EPBD군의 경우 90.5%
(38/42), EST군은 97.6% (41/42)였다(p>0.05). EPBD
266 대한소화기학회지 : 제 33 권 제 2 호 1999
로 결석 제거에 실패한 2예에서는 EST를 시행하여 결석을 제거하였다. 결석의 크기가 10 mm 이하인 경우 전 예에서 1회의 EPBD로 결석의 완전 제거가 가능하였다. 결석의 완전 제거를 위해 시행한 수기 의 평균 횟수는 EPBD군이 1.5회(1-3), EST군이 1.3 회(1-3)였다. 결석의 파쇄를 위하여 기계적 쇄석법을 시행한 경우는 EPBD군의 경우 45.2% (19/42)였고, EST군의 경우 26.2% (11/42)였다(p<0.05). 결석제거 술 후의 조기 합병증(급성 췌장염, 발열, 출혈, 십이 지장 천공)의 발생 빈도는 EPBD군에서 14.3%
(6/42), EST군에서 16.7% (7/42)로 양군간에 큰 차이 가 없었다(p>0.05). 결론: EPBD의 장기 추적 관찰 성적 및 후기 합병증에 대한 보다 많은 연구가 필요 할 것으로 생각하나, 결석 제거의 성공률 및 조기 합 병증의 발생 빈도의 측면에서 관찰시 EPBD는 출혈 등의 고위험군을 포함한 총담관결석 환자에서 매우 안전하고 우수한 치료 방법으로 생각한다.
색인단어: 내시경적 유두부 풍선확장술, 내시경적 유두괄약근 절개술, 총담관결석
참 고 문 헌
1. Classen M, Demling L. Endoscopische Sphinktero tomie der Papilla Vateri und steinextraktion aus dem ductus choledochus. Dtsch Med Wochenschr 1974;
99:496-497.
2. Kawai K, Akasaka Y, Murakami K, Tada M Nakajima M. Endoscopic sphincterotomy of the ampulla of Vater. Gastrointest Endosc 1974;20:148- 150.
3. Cotton PB, Lehman G, Vennes J, et al. Endoscopic sphincterotomy complications and their management:
an attempt at consensus. Gastrointest Endosc 1991 37:83-93.
4. Freeman ML, Nelson DB, Sherman S, et al Complications of endoscopic biliary sphincterotomy.
N Engl J Med 1996;335:909-918.
5. Boender J, Nix GA, de Ridder MA, et al. Endos copic papillotomy for common bile duct stones factors influencing the complication rate. Endoscopy
1994;26:209-216.
6. Geenen JE, Toouli J, Hogan WJ, et al. Endoscopic sphincterotomy: follow-up evaluation of effects on the sphincter of Oddi. Gastroenterology 1984;87:
754-758.
7. Gregg JA, De Girolamin P, Carr-Locke DL. Effects of sphincteroplasty and endoscopic sphincterotomy on the bacteriologic characteristics of the common bile duct. Am J Surg 1985;149:668-671.
8. Sand J, Airo I, Hiltunen KM, Mattila J, Nordback I Changes in biliary bacteria after endoscopic cholan giography and sphincterotomy. Am Surg 1992;58:
324-328.
9. Greenfield C, Cleland P, Dick R, Masters S Summerfield JA, Sherlock S. Biliary sequela of endoscopic sphincterotomy. Postgrad Med J 1985;
61:213-215.
10. Kurumado K, Nagai T, Kondo Y, Abe H. Long-term observations on morphological changes of choledo chal epithelium after choledochoenterostomy in rats Dig Dis Sci 1994;39:809-820.
11. Staritz M, Ewe K, Meyer zum Bruschenfelde KH Endoscopic papillary balloon dilatation (EPD) for the treatment of common bile duct stones and papillary stenosis. Endoscopy 1983;15:197-198.
12. Bader M, Geenen JE, Hogan W, et al. Endoscopic balloon dilatation of the sphincter of Oddi in patients with suspected biliary dyskinesia: results of a prospective randomized trial. Gastrointest Endosc 1986;32:A158.
13. Kozarek RA. Balloon dilatation of the sphincter o Oddi. Endoscopy 1988;20:207-210.
14. May GR, Cotton PB, Edmundus SEJ, Chong W Removal of stones from the bile duct at ERCP without sphincterotomy. Gastrointest Endosc 1993;
39:749-754.
15. Bergman JJGHM, Rauws EAJ, Tytgat GNJ, et al. A prospective randomized trial comparing endoscopic sphincterotomy (EST) with endoscopic balloon dilatation (EBD) for removal of common bile duc stones (CBDS): initial report. Gastrointest Endosc 1994;40:A99.
조영덕 외 3인. 총담관결석 제거에 있어 내시경적 유두부 풍선확장술 267
16. Mac Mathuna P, White P, Clarke E, et al. Endos copic balloon sphincteroplasty (papillary dilatation) for bile duct stones: efficacy, safety and follow-up in 100 patients. Gastrointest Endosc 1995;42:468-474.
17. Minami A, Nakatsu T, Uchida N, at al. Papillary dilatation vs sphincterotomy in endoscopic removal of bile duct stones: a randomized trial with mano metric function. Dig Dis Sci 1994;40:2250- 2254.
18. Bergman JJGHM, Rauws EAJ, Fockens P, et al Randomised trial of endoscopic balloon dilatation versus endoscopic sphincterotomy for removal of bile duct stones. Lancet 1997;349:1124-1129.
19. Komatsu T, Kawabe N, Toda M. et al. Endoscopic papillary balloon dilatation for the management of common bile duct stones: experience of 226 cases Endoscopy 1988;30:12-17.