서 론
공황장애는 호흡 곤란, 갑작스러운 심계항진, 흉부 통증,
통제할 수 없는 두려움 및 과호흡 등의 증상을 동반한 공황 발작을 특징으로 하는 정신질환으로,1) 일반 인구에서 평생 유병률이 공황 발작은 7.6%, 공황장애는 2.4%로 보고될 정 ORIGINAL ARTICLE
J Korean
Neuropsychiatr Assoc 2021;60(3):213-222 Print ISSN 1015-4817 Online ISSN 2289-0963 www.jknpa.org
공황 발작으로 인한 응급실 내원과 대기 오염의 연관성:
시간-층화 환자-교차 연구
1성균관대학교 의과대학 삼성서울병원 정신건강의학교실,
2서울대학교 의과대학 분당서울대학교병원 정신건강의학교실,
3서울대학교 의과대학 서울대학교병원 정신건강의학교실,
4서울대학교 보건대학원 및 지속가능발전연구소, 5순천향대학교 의료과학대학 보건행정경영학과,
6순천향대학교 대학원 소프트웨어융합학과
문영경1·이원윤2·오세현3·김 호4·명우재2·이혜원5,6·김도관1
Emergency Department Visits for Panic Attacks and Ambient Air Pollution: A Time-Stratified Case-Crossover Analysis
Young Kyung Moon, MD1, Wonyun Lee, MD2, Sehhyun Oh, MD3, Ho Kim, PhD4, Woojae Myung, MD, PhD2, Hyewon Lee, PhD5,6, and Doh Kwan Kim, MD, PhD1
1Department of Psychiatry, Samsung Medical Center, Sungkyunkwan University School of Medicine, Seoul, Korea
2Department of Neuropsychiatry, Seoul National University Bundang Hospital, Seongnam, Korea
3Department of Neuropsychiatry, Seoul National University Hospital, Seoul, Korea
4Graduate School of Public Health, & Institute for Sustainable Development, Seoul National University, Seoul, Korea
5Department of Health Administration and Management, College of Medical Sciences, Soonchunhyang University, Asan, Korea
6Department of Software Convergence, Soonchunhyang University Graduate School, Asan, Korea Received April 13, 2021
Revised May 24, 2021 Accepted June 2, 2021 Address for correspondence Doh Kwan Kim, MD, PhD Department of Psychiatry, Samsung Medical Center, Sungkyunkwan University School of Medicine, 81 Irwon-ro, Gangnam-gu, Seoul 06351, Korea Tel +82-2-3410-3582 Fax +82-2-3410-0941 E-mail paulkim@skku.edu
Hyewon Lee, PhD
Department of Health Administration and Management,
College of Medical Sciences, Soonchunhyang University, 22 Soonchunhyang-ro, Asan 31538, Korea Tel +82-41-530-3045 Fax +82-41-530-3085 E-mail hwlee@sch.ac.kr
Objectives This study investigates the association between short-term exposure to air pollut- ants and panic attacks requiring emergency department (ED) visits.
Methods We identified 1926 patients who visited EDs in Seoul with panic attacks as the prima- ry cause during the period from 2008 to 2014. We estimated short-term exposure to particles
<2.5 μm (PM2.5), particles <10 μm (PM10), nitrogen dioxide (NO2), sulfur dioxide (SO2), ozone (O3), and carbon monoxide (CO). We applied a time-stratified case-crossover study design and con- ducted a conditional logistic regression analysis to assess the association between air pollutants levels and ED visits due to panic attacks.
Results Increasing O3 concentration was significantly associated with an increased risk of panic attacks requiring ED visits (odds ratio: 1.15; 95% confidence interval: 1.04–1.27) on the same day of exposure. This association was robust to the sensitivity analysis using two pollutant models.
Conclusion Our results show that short-term exposure to elevated O3 concentration is associ- ated with the exacerbation of panic attacks. This finding strongly suggests the detrimental ef- fects of O3 on major public health problems and provides insights for further research to investi- gate the causal associations between air pollution and poor mental health.
J Korean Neuropsychiatr Assoc 2021;60(3):213-222 KEYWORDS Air pollutants; Ozone; Panic attack; Panic disorder; Case-crossover design.
도로 흔한 불안장애 중 하나이다.2) 공황장애는 환자의 삶의 질을 낮추고, 만성적인 사회적 기능을 손상시키며,3) 의료기 관 이용 시 공황장애의 신체 증상을 내과적 질환들과 감별 하기 위해 여러 가지 의학적 검사를 시행하기도 하고, 반복 되는 증상으로 인한 기능저하로 수반하는 사회적 비용이 상 당하다.4) 우리나라에서도 공황장애 환자 수가 급격히 증가 하고 있으며(2010년 50814명에서 2018년 159612명, 건강보 험공단자료; https://www.nhis.or.kr/nhis/together/wb- haec06300m01.do), 그에 따라 공황장애로 인한 의료비도 3배 (154억에서 510억)가량 증가했다.
따라서 공황장애의 주요 증상인 공황 발작의 위험 요인 (risk factor)을 밝히는 것은 이러한 사회적 부담을 줄이기 위 해 필수적이다. 최근 들어 유전적 취약성,5,6) 불안한 기질,7) 아 동기 외상8) 등 정서 상태와 내부적 요인 외에도 대기 오염과 같은 환경적 요인이 정신장애의 발병에 영향을 미칠 가능성 이 주목받고 있다. 선행 연구에서 대기 오염이 우울증,9,10) 자 살 행동화11,12) 등의 정신 건강에 영향을 미친다는 결과들이 제시되었으며, 이러한 대기 오염과 정신장애의 연관성은 대 기 오염 물질이 신경 염증(neuroinflammation)을 일으켜 정 신 증상과 밀접하게 연관이 있는 도파민(dopamine), 세로토 닌(serotonin) 회로에 변화를 일으키기 때문이라는 가설이
있다.13,14) 또한, 공황 발작의 주 증상인 불안의 주요 병태 생
리와 연관이 있는 신경전달물질들이 대기 오염의 영향을 받 는다는 것도 알려져 있다.15) 이전 연구에서 공기 중의 유기 용제가 공황장애를 포함한 불안장애를 악화시킨다는 결과 를 제시하고 있으며,16,17) 대기 오염 물질인 오존(ozone, 이하 O3)의 농도가 공황장애를 악화시킨다는 연구가 보고된 바 있다.18)
이러한 결과들은 대기 오염이 공황장애의 악화와 관련이 있음을 시사한다. 그럼에도 불구하고 공황 발작과 대기 오염 과의 연관성에 대한 연구는 충분히 이루어지지 않았고, 이전 몇몇 연구는 유전적 요인, 만성 질환이나 생활 습관과 같은 변수를 보정하지 못한 한계점을 가지고 있다. 또한 우리나라 에서 공황장애에 대한 사회적인 관심이 증가하고, 대기 오염 이 건강에 미치는 영향에 대한 우려는 늘어나고 있지만, 이 들의 연관성에 대한 연구는 드물었다. 따라서 본 연구는 국 가응급진료정보망(National Emergency Department Infor- mation System, 이하 NEDIS) 데이터를 이용하여 시간에 따 라 변하지 않거나 서서히 변하는 변수들의 영향을 모형 자 체로 통제할 수 있는 시간-층화 환자-교차 분석 방법(Time- Stratified Case-Crossover Analysis)을 사용하여 공황 발작 과 대기 오염 물질 간의 연관성을 밝히고자 하였다.
방 법
자료 출처
본 연구는 후향적 의무기록조사로서, 국가응급진료정보 망(NEDIS) 원시 데이터에서 2008년에서 2014년까지 공황 발작으로 서울시 응급실을 내원한 환자 데이터를 사용했다.
NEDIS는 대한민국 응급 의료 센터에서 관리하는 한국 응급 실에 내원한 환자 정보에 대한 국가데이터베이스다. NEDIS 데이터베이스는 2005년 이후 지역과 지역 응급 의료 센터 및 기타 지역 응급 의료 시설의 응급실을 방문한 모든 환자에 대한 데이터로 구성되어 있다. NEDIS 데이터베이스에서 다 음과 같은 데이터를 연구에 사용하였다: 개별 인구 통계(성 별, 연령, 응급 의료 센터의 위치[시도 단위]), 응급실 방문{방 문 날짜 및 시간, 응급실 방문 이유(질병, 그 밖의 이유), 증상 발생 날짜 및 시간, 부상 원인(사고, 추락, 화상 등), 의료 정 보(초기 진단, 응급실 치료 결과[퇴원, 이송, 입원, 사망] 및 퇴원/입원 정보[퇴원/입원에 대한 최종 진단, 퇴원/입원 날 짜 및 시간])}. 연구 집단을 정의하기 위해 퇴실 시점의 최종 진단(국제질병분류, 10차 개정[International Statistical Clas- sification 10th Revision, 이하 ICD-10])과 환자가 주요 치료 를 받은 의료 부서 정보를 모두 이용하였다. 결과적으로, 퇴 실 시 주진단이 ICD-10 코드 F 41.0 (Panic disorder [episodic paroxysmal anxiety])이면서, 응급실을 내원하여 정신건강 의학과가 응급실 진료에서 주로 진료를 담당하여 입원 혹은 퇴실 결정을 내린 환자들을 연구 대상으로 선택하였다. 본 연구는 서울대학교 기관 윤리 심의위원회(IRB)에서 승인을 받았다(IRB No. E1902/003-007).
본 연구에서는 서울시 보건환경연구원이 운영하는 25곳 의 관측소에서 측정한 대기 오염 물질(초미세먼지 <2.5 μm [PM2.5], 미세먼지 <10 μm [PM10], 이산화질소[NO2], 이산화 황[SO2], 오존[O3] 및 일산화탄소[CO])에 대한 데이터를 사 용하였다. 측정값은 시간대별로 제공되므로 PM2.5, PM10, NO2, SO2는 24시간 측정값을 이용하여 일별 평균치를 구하 고, O3와 CO는 8시간 최대 평균값을 구하여 각 값을 일별 대 표값으로 사용하였다.
또한 기상 자료는 기상청(Korea Meteorological Adminis- tration)을 통해 서울의 기상 관측소에서 측정한 온도, 상대 습도 및 기압, 강우 및 일조량 데이터를 연구에 활용하였다.
이 기상 변수들은 일일 평균값으로 변환하여 분석에 교란 변수(covariates)로 포함되었다.
통계 분석
연구 설계
우리는 공황 발작으로 인한 응급실 방문과 대기 오염과의 연관성을 확인하기 위해 시간-층화 환자-교차 연구 설계를 사용했다. 그동안 대기 오염과 정신장애를 분석하는 역학연 구방법으로 시계열적 연구가 주로 사용되었으나, 이러한 방 법은 개인에 미치는 대기 오염 노출의 차이와 증상 악화의 차이를 구별하지 않고 집단 전체로 통합하여 분석하는 문제 점이 지적되어 왔다.19) 따라서 이 연구에서는 사건 발생일 (case day)과 요일, 월 및 연도가 일치하는 3-4일의 대조일 (control days)을 선택했다. 예를 들어 환자가 2008년 4월 일 요일에 공황 발작으로 응급실을 방문한 경우 2008년 4월의 다른 모든 일요일을 대조일로 선택했다. 이는 단기간에 변하 는 노출 및 결과의 연관성을 평가하는 데 널리 사용되는 방 법으로,20) 각 환자가 자신의 대조군 역할을 하게 되어 유전 소인 및 성별과 같은 변하지 않는 요인이 보정되며, 음주, 흡 연 등의 생활습관과 기저 질환 등 단기간에 변하지 않는 잠 재적 혼란 변수도 통제할 수 있다. 또한 시간-층화 모형을 이 용하여 장기 시간 추세 및 계절 변수의 영향도 자동으로 보정 되므로, 이를 통해 편향 없는 추정치를 제공할 수 있었다.21)
통계 분석
단기 대기 오염 노출과 공황 발작으로 인한 응급실 방문 간 의 연관성을 추정하기 위해 조건부 로지스틱 회귀분석(con- ditional logistic regression)을 수행하여 단기 대기 오염 노출 한 단위 증가당 응급실 방문 위험의 오즈비(odds ratio, 이하 OR)를 산출하였다. 잠재적 혼란 변수로서 기상 변수(상대 습도, 기압, 일조시간 및 강우량의 응급실 방문 당일과 방문 하루 전날의 2일 이동 평균), 인플루엔자 유행, 공휴일을 모 형에 포함하여 분석하였다. 또한, 기온의 경우 사망 등의 건 강 결과와 비선형 연관성을 보이는 변수이므로,22) spline 함 수를 이용하여 보정하였다.
본 연구에서는 공황 발작에 대한 대기 오염 영향이 즉각 적으로 나타나는지, 지연되거나 또는 효과가 누적되어 나타 난 것인지 평가하기 위해 응급실 방문 7일 전까지 단일 시차 (single lag) 및 이동 평균 시차(moving-average lag) 구조를 설정하였다(단일 시차: 같은 날과 응급실 방문 1-7일 전 [lag0-7]; 이동 평균 시차: 같은 날과 응급실 방문 1-7일 전의 이동 평균[lag0-1부터 lag0-7]). 그리고 모형적합도(goodness of fit)의 기준이 되는 통계량인 최소 Akaike’s information criterion (이하 AIC) 값을 가지는 시차 구조(lag structure)를 선택해 추가 분석에 사용했다.
우리는 성별, 연령 및 계절에 따라 하위 그룹 분석을 수행하 였다. 연령 기준은 평균 발병 연령과 유병률을 고려하여23-25) 40세로 설정하였다. 이러한 하위 그룹 변수는 시간에 따라 변 하지 않거나 서서히 변하는 변수이므로 본 연구에서 사용한 사례-교차 연구 모형에서는 변수가 자동적으로 통제되어 변 수의 영향을 추정할 수 없다. 따라서 상호작용이 있으리라고 가정되는 성별, 연령, 계절 등의 하위 그룹 변수와 대기 오염 물질 간의 상호작용항(interaction term)을 모형에 포함하여 회귀분석을 시행하였고, 이를 통해 각 하위 그룹 변수들의 조절 효과를 추정하였다.
민감도 분석
주요 결과의 견고성(robustness)을 확인하기 위해 민감도 분석을 수행하였다. 다른 대기 오염 물질에 의한 잠재적 혼란 을 평가하기 위해 주 모델에 PM2.5, PM10, NO2, SO2, O3, CO 등 다른 대기 오염 물질을 하나씩 모형에 추가로 포함하는 two pollutant 모형을 분석하였고, 이를 통해 다른 대기 오염 을 추가로 보정하였을 때에도 주요 결과와 같은 결과를 얻 는지 확인하였다.
분석은 SAS 버전 9.4 (SAS Institute Inc., Cary, NC, USA) 를 사용하여 분석을 수행하였다. 결과는 사분위수 범위(in- terquartile range) 증가에 따른 응급실 방문 위험의 오즈비와 95% 신뢰구간(confidence interval, 이하 CI)으로 표시했다.
결 과
2008년에서 2014년 동안 1926명의 환자가 공황 발작으로 대한민국 서울소재 응급실로 내원했다(표 1). 환자 중 40세 미만(54.1%)이 40세 이상(45.9%)보다 많았고, 남성(43.1%)보 다 여성(56.9%)이 많았다. 계절 중에는 여름(27.8%)에 공황 발작으로 응급실에 내원한 환자 수가 가장 많았다.
Table 1. General characteristics of emergency department visits for panic attacks in Seoul, South Korea, 2008–2014
Characteristics No. of cases (%)
Total visits 1926 (100)
Sex, female 1096 (56.9)
Age <40 yrs 1041 (54.1)
Season
Spring 502 (26.1)
Summer 535 (27.8)
Fall 454 (23.6)
Winter 435 (22.6)
연구 기간 동안 서울의 기상 변수 통계
표 2는 2008년에서 2014년 동안 대한민국 서울의 일일 기 상 변수 및 대기 오염 물질에 대한 기술적 통계량이다. 기온 의 평균 표준편차는 12.62℃±10.80℃였다. 계절 평균 기온은 각각 봄 11.96℃±6.34℃, 여름 24.83℃±2.50℃, 가을 14.86℃±
6.84℃, 겨울 -1.41℃±4.79℃였다. 평균 습도는 60.37%±
15.04%였고, 평균 강우량은 19.93±132.58 mm이다. 대기 오 염 물질 6종의 각 평균 수치는 PM2.5 24.55±13.72 (μg/m3), PM10 49.33±29.08 (μg/m3), NO2 36.39±12.42 (ppb), SO2
5.37±2.02 (ppb), O3 30.12±16.31 (ppb), CO 6.65±2.74 (0.1 ppm)로 측정되었다.
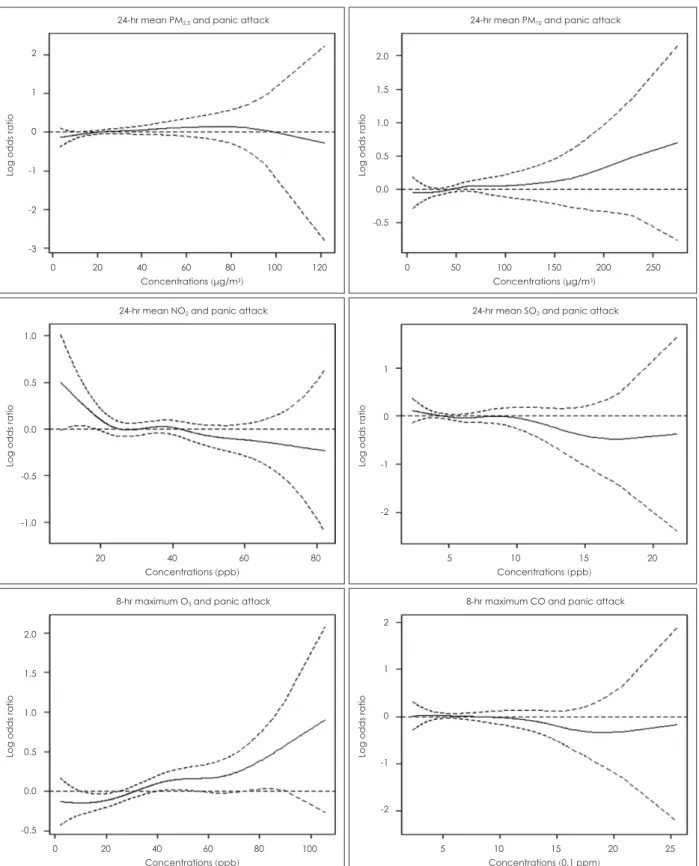
대기 오염과 공황 발작으로 인한 응급실 방문의 연관성 그림 1은 다양한 시차 구조에서 사분위수 범위당 공황 장 애로 응급실 방문에 대한 각 대기 오염 물질의 추정된 효과 를 보여준다. 대기 오염의 영향은 각 물질별로 모형 적합도에 부합하는 시차 일이 다르게 나타났다. PM2.5, PM10은 지연된 시차에서 두드러진 대기 오염 영향을 보였으며, 즉각적인 시 차에서는 그 영향력이 감소하는 모습이다. NO2, SO2, O3, CO 에서는 즉각적인 시차(lag0, lag0-1, lag0-2)에서 두드러진 대기 오염 영향을 보였다. 각 대기 오염 물질의 적합한 시차 일은 가장 작은 AIC로 평가하여 PM2.5와 PM10은 응급실 내 원 7일 전(lag7), SO2와 NO2는 응급실 내원 2일 전(lag2), CO 는 응급실 내원 1일 전(lag1), O3는 응급실 내원 당일(lag0)로 분석하였다.
적합도가 가장 좋은 것으로 평가된 시차 일로 각 대기 오 염 물질과 공황장애로 응급실 방문의 연관성을 분석하였을 때, O3는 농도가 증가할수록 공황 발작으로 인한 응급실 방
문에 대한 OR값이 증가했다. 특히 O3 수치가 70 (ppb) 이상 에서 가파르게 증가하는 모습을 보였다(그림 2). 그러나 O3
를 제외한 다른 오염 물질들의 농도와 공황 발작으로 응급 실에 방문하는 OR값은 통계적으로 유의한 연관성을 보이지 않았다.
다양한 하위 그룹에서 O3 농도와 공황 발작으로 인한 응급 실 방문의 연관성을 확인하기 위해서 연령, 성별 및 계절에 따라서 나누어 연관성 분석을 시행하였다. 표 3에서 모든 피 험자(OR 1.15; 95% CI: 1.04-1.27), 여성(OR 1.24; 95% CI:
1.08-1.42), 40세 미만 연령군(OR 1.22; 95% CI: 1.06-1.40) 에서 O3 농도와 공황 발작으로 인한 응급실 방문의 연관성 은 통계적으로 유의했다. 계절 하위 그룹 내에서는 가을(OR 1.46; 95% CI: 1.09-1.95)을 제외하고는 연관성이 관찰되지 않았다. 하지만 O3 농도에 따른 영향에 대한 상호작용 분석 에서는 성별(Pinteract=0.185), 나이(Pinteract=0.201), 계절(Pinteract= 0.205) 모두 유의하지 않았다.
민감도 분석
Two pollutant 모형을 이용해 다른 대기 오염(PM2.5, PM10, SO2, NO2, CO)을 각각 추가로 보정하였을 때도 공황 발작으 로 인한 응급실 방문에 대한 O3의 영향은 여전히 유의함을 확인하였다(표 4).
고 찰
본 연구에서는 시간에 따른 환자-교차 설계를 사용하여 대 기 오염과 공황 발작으로 인한 응급실 방문과의 연관성을 분 석하였다. 우리는 2008년에서 2014년의 연구 기간 동안 공황 Table 2. Summary of daily meteorological variables and air pollutants statistics in Seoul, South Korea, 2008–2014
Variables Spring (n=644)
Summer (n=644)
Fall (n=637)
Winter
(n=632) All months
Meteorological variables
Temperature (°C) 11.96±6.34 24.83±2.50 14.86±6.84 -1.41±4.79 12.62±10.80, 14.3 (3.54-22.65) Humidity (%) 55.21±14.95 70.8±12.32 61.3±12.85 54.04±13.72 60.37±15.04, 60.25 (49.25-71.13) Air pressure (hPa) 1015.13±6.29 1007.14±4.13 1018±5.52 1024.24±5.23 1016.08±8.14, 1016.34 (1009.71-1022.58) Sunshine (hr) 6.91±4.27 4.99±4.24 6.34±3.73 5.97±3.36 6.05±3.98, 6.9 (2.1-9.3)
Rainfall (mm) 9.99±51.39 50.82±241.89 14.61±80.43 3.93±31.83 19.93±132.58, 0 (0-0.8) Air pollutants
PM2.5 (µg/m3) 26.87±12.43 21.30±11.57 21.04±12.83 29.02±15.95 24.55±13.72, 21.76 (15.04-30.26) PM10 (µg/m3) 60.36±33.32 37.32±19.01 41.37±23.41 58.36±30.91 49.33±29.08, 43.92 (30.67-59.9) NO2 (ppb) 38.92±12.31 29.33±7.79 36.08±11.81 41.32±13.62 36.39±12.42, 34.67 (26.89-44.47) SO2 (ppb) 5.63±1.90 4.13±0.86 4.59±1.23 7.17±2.27 5.37±2.02, 4.87 (3.93-6.3) O3 (ppb) 39.46±12.69 39.31±18.30 24.62±11.16 16.76±7.90 30.12±16.31, 27.55 (18.03-39.93) CO (0.1 ppm) 6.30±1.81 5.04±1.25 6.35±2.36 8.94±3.44 6.65±2.74, 5.94 (4.77-7.65) Data are presented as mean±standard deviation or median (interquartile range)
발작으로 응급실을 내원한 1900명 이상의 환자에서 대기 오 염 물질 중 O3와 공황 발작의 연관성을 확인하였다. 이는 환 자-교차 설계 분석을 이용하여 시간에 따라 변하지 않는 요 인(성별, 유전적 성향)과 느리게 변하는 요인(연령, 계절 및 만성 질환)을 보정한 결과이다. 또한 민감도 분석에서 two pollutant 모형을 이용해 잠재적 혼란 변수인 다른 대기 오염 물질을 각각 추가로 보정한 이후에도 공황 발작에 대한 O3의 영향은 여전히 유의미했다. 이러한 결과는 O3와 공황 발작 악화의 관련성을 시사한다.
여러 선행 연구들을 통해 대기 오염 물질과 불안장애의 연 관성에 대한 근거를 확인할 수 있다. 최근 중국의 환자-교차 연구에서 PM2.5, SO2, NO2 농도가 불안장애의 악화와 유의한 관련이 있다는 결과가 제시되었으며,26) 미국에서 시행한 코 호트 연구에서는 PM2.5-10이 불안장애 악화와 관련이 있다는 결과를 제시한 바 있다.27) 뿐만 아니라 유기 용매에 노출된 근로자의 불안장애가 증가했다는 결과가 보고되기도 하였
다.16,17) 이전의 연구들과 본 연구를 비교하였을 때 각 대기 오
염 물질별로 공황 발작을 포함한 불안 증상에 미치는 영향 이 일치하지 않는 것은 연구 지역의 대기 조건 및 인구 통계 학적 특성, 분석 방법의 차이, 채택한 지연 구조의 차이 등이
를 포함하는 불안장애와 대기 오염 물질과의 관련성을 평가 하였고, 공황 발작 악화의 연관성에 대한 연구는 아직까지 충분하게 이루어지지 않았다. 한국에서 시행한 연구에서 O3
를 제외한 PM10, SO2, NO2, CO에서는 공황 발작의 악화와 연관성이 없음을 제시한 바 있다.18) 같은 지역에서 시행한 본 연구 결과에서도 O3에서만 단기 변화 노출과 공황 발작으로 응급실 내원한 환자와의 연관성을 확인할 수 있었고, PM2.5, PM10, SO2, NO2, CO에서는 통계적 유의성을 확인할 수 없 었다는 점에서 선행 연구와 일치하는 결과를 도출하였다. 하 지만 해당 선행 연구의 경우 단면 설계로 공황 발작에 영향을 미칠 수 있는 다양한 혼란 변수들을 충분히 보정할 수 없다 는 한계점이 있었다. 우리 연구에서는 시간-층화 환자-교차 설계를 통해 시간에 따라 변하지 않거나 서서히 변하는 요 인을 설계 방법 자체로 보정하였고, 단기간에 변화하는 기상 변수 등의 교란 요인도 보정하였기에 대기 오염의 독립적인 영향을 보다 엄격하게 확인할 수 있었다. 또한 대기 오염 물 질별로 최소한의 AIC를 가지는 시차 구조를 사용하여 보다 정교한 분석이 가능하였다.
O3의 농도와 공황 발작 사이의 연관성은 여러 생물학적 기전으로 설명할 수 있다. 첫 번째로, O3는 중추신경계에 영 Fig. 1. OR and 95% confidence interval for emergency department visits for panic attack associated with an interquartile range incre- ment in air pollutant levels at various lag structures (single and cumulative lags). OR, odds ratio.
1.4 1.3 1.2 1.1 1.0 0.9 0.8
1.4 1.3 1.2 1.1 1.0 0.9 0.8
1.4 1.3 1.2 1.1 1.0 0.9 0.8
1.4 1.3 1.2 1.1 1.0 0.9 0.8
1.4 1.3 1.2 1.1 1.0 0.9 0.8
1.4 1.3 1.2 1.1 1.0 0.9 0.8 Lag
Lag
Lag
Lag
Lag
Lag PM2.5
NO2
O3
PM10
SO2
CO
OROROR OROROR
0 1 2 3 4 5 6 7
0 1 2 3 4 5 6 7
0 1 2 3 4 5 6 7
0 1 2 3 4 5 6 7
0 1 2 3 4 5 6 7
0 1 2 3 4 5 6 7 0-1 0-2 0-3 0-4 0-5 0-6 0-7
0-1 0-2 0-3 0-4 0-5 0-6 0-7
0-1 0-2 0-3 0-4 0-5 0-6 0-7
0-1 0-2 0-3 0-4 0-5 0-6 0-7
0-1 0-2 0-3 0-4 0-5 0-6 0-7
0-1 0-2 0-3 0-4 0-5 0-6 0-7
Fig. 2. Dose-response relationship between air pollutants and emergency department visits for panic attack at each lag structure with the lowest Akaike’s information criterion (PM2.5: lag5; PM10: lag7; NO2, SO2: lag2; O3: lag0; CO: lag1). Dashed line: 95% confidence in- terval.
2 1 0 -1 -2 -3
1.0
0.5
0.0
-0.5
-1.0
2.0 1.5 1.0 0.5 0.0 -0.5
2.0 1.5 1.0 0.5 0.0 -0.5
1
0
-1
-2
2
1
0
-1
-2 Concentrations (μg/m3)
Concentrations (ppb)
Concentrations (ppb)
Concentrations (μg/m3)
Concentrations (ppb)
Concentrations (0.1 ppm) 24-hr mean PM2.5 and panic attack
24-hr mean NO2 and panic attack
8-hr maximum O3 and panic attack
24-hr mean PM10 and panic attack
24-hr mean SO2 and panic attack
8-hr maximum CO and panic attack
Log odds ratioLog odds ratioLog odds ratio Log odds ratioLog odds ratioLog odds ratio
0 20 40 60 80 100 120
20 40 60 80
0 20 40 60 80 100
0 50 100 150 200 250
5 10 15 20
5 10 15 20 25
시스템의 이상을 초래할 수 있다. 세로토닌 시스템은 불안, 두려움 및 신체 증상과 관련이 있으며,28) 세로토닌 및 노르아 드레날린(noradrenalin) 시스템의 조절 능력 문제가 불안장 애의 병태 생리와 연관이 있는 것으로 알려져 있는데,29,30) 동 물 연구에서 O3가 단기적으로 선조체(striatum)와 중뇌(mid- brain)에서 도파민, 세로토닌 및 노르아드레날린의 농도를 높 인다는 결과가 보고되었다.13) 또한 O3의 노출이 공황장애의 병태 생리와 관련될 수 있는 시상하부-뇌하수체-부신 축(hy- pothalamic-pituitary-adrenal axis)을 활성화시킬 수 있음이 동물 연구에서 확인되었고,31) 장기적인 O3 노출은 시상하부- 뇌하수체-부신 축 조절 이상을 일으킬 수 있어, 이는 공황 발 작의 악화와 관련될 수 있을 것으로 보인다.32) 이 외에도 O3
노출은 뇌줄기(brainstem), 시상하부, 편도(amygdala) 등에 신경 활성화(neuronal activation)를 일으키기도 하며,33) 전두 엽(frontal lobe) 피질과 선조체를 포함한 뇌 구조에서 산화 적 스트레스(oxidative stress)를 유발할 수 있음을 확인하였 다.34) 이러한 기전들에 따라, 단기적인 O의 노출은 뇌 구조
에서 신경전달물질 대사 또는 산화적 스트레스의 변화를 유 발하여 불안 증상을 악화시킬 수 있을 것으로 보인다.35)
또한 O3의 단기 노출은 공황 발작으로 인해 응급실로 내원 한 환자에게 간접적으로 영향을 줄 수 있다. O3는 폐 염증을 유발함으로써 천식, 만성폐쇄성 폐 질환(chronic obstructive pulmonary diseases)의 악화를 야기하며 이는 호흡 곤란 등의 증상을 일으킬 수 있다.36,37) 또한 다른 동물 연구에서 O3 노출 로 인한 폐 염증이 숨뇌(medulla oblongata)에 위치한 고립로 핵(nucleus tractus solitatrius)을 통해 미주 신경(vagus nerve) 을 자극하게 되는데, 이 과정에서 호흡기 증상이 발생할 수 있는 것을 확인하였다.33) 이렇게 발생한 호흡기 증상은 질식 오경보(false suffocation alarm)를 일으켜 공황 발작의 유발 에 기여할 수 있겠다.38) 그리고 O3는 항우울 약제 효과를 떨 어트려 공황 발작의 악화에 영향을 줄 수 있겠다. 선행 동물 연구에서 O3가 공황 발작의 주 치료제로 사용되는 세로토닌 관련 항우울제 중 escitalopram, desipramine 등 약물의 행 동 및 신경 화학적 효과를 낮춘다는 결과가 보고되었다.39) 그 러나 이러한 가설들을 검증하기 위해서는 생물학적 메커니 즘에 대한 실험적 연구가 추가로 이루어져야 할 것이다.
본 연구에서 하위 그룹에 대한 분석을 시행하였을 때, 40세 미만 연령군(OR 1.22; 95% CI: 1.06-1.40)에서 O3 농도와 공황 발작으로 인한 응급실 방문의 연관성을 보였으며 이는 선행 연구의 분석 결과와 일치한다.18) 40세 이상의 환자에서 유의미한 결과가 나오지 않은 이유는 분류 편향(misclassifi- cation bias)과 관련이 있을 수 있다. 공황 발작으로 주 증상 을 호소하며 응급실을 내원한 40세 이상의 중년 및 노인들은 젊은 사람들보다 더 많은 신체적 질병을 가지고 있을 수 있 다. 따라서 호소하는 주 증상에 대한 추가 검사 및 평가를 시 행하고, 불특정 증상으로 진단하여 비차별적 분류 편향(non- differential misclassification bias)이 나타날 수 있다. 또한 우 리는 이전 연구 결과와 같이18) 여성(OR 1.24; 95% CI: 1.08- 1.42)에서 O3의 단기 노출에 따른 공황 발작에 대한 응급실 방문 위험이 증가했음을 확인하였다. 이는 여성이 주로 호흡 기 증상을 호소하며, 그로 인해 호흡기 증상을 주로 호소하 는 공황장애 환자는 여성이 많다는 이전 연구 결과와 연관성 이 있다.38,40) 또한 대기 오염은 남성보다 여성에게 폐 염증과 이로 인한 전신 스트레스 반응을 더 많이 일으키는 것으로 보여,41) 여성에게 O3의 증가와 공황 발작의 관련성이 유의하 게 확인되었을 수 있겠다. 그리고 계절별로 하위 분석을 시 행하였을 때 가을(OR 1.46; 95% CI: 1.09-1.95)에서만 O3의 단기 변화 노출과 공황 발작으로 응급실 내원한 환자와의 연관성을 확인할 수 있었다. 하지만 우리의 결과는 계절별로 계층화된 분석을 수행했을 때 여름에만 통계적 유의미성을 Table 4. ORs of two pollutant model for panic attack and ambient
air pollution
OR (95% CI)
Lag0 Lag0-3
Single (O3) 1.15 (1.04-1.27) 1.19 (1.02-1.39) Two pollutant
+PM2.5 1.15 (1.04-1.28) 1.18 (1.01-1.38) +PM10 1.16 (1.05-1.29) 1.19 (1.02-1.39) +NO2 1.16 (1.04-1.28) 1.21 (1.03-1.41) +SO2 1.15 (1.04-1.28) 1.21 (1.03-1.41) +CO 1.16 (1.05-1.29) 1.20 (1.02-1.40) The lag structures of air pollutants were adjusted in two pollut- ant models. OR, odds ratio; CI, confidence interval
Table 3. ORs of panic attack aggravation associated with an interquartile range increase in the O3 concentrations on the day of emergency department visits for panic attack: modification by age, sex and season
OR (95% CI) p-value p for interaction All 1.15 (1.04-1.27) 0.009
Sex 0.185
Male 1.04 (0.89-1.22) 0.608 Female 1.24 (1.08-1.42) 0.002
Age 0.201
<40 yrs 1.22 (1.06-1.40) 0.006
≥40 yrs 1.08 (0.93-1.25) 0.330
Season 0.205
Spring 1.09 (0.87-1.36) 0.460 Summer 1.10 (0.94-1.27) 0.232 Fall 1.46 (1.09-1.95) 0.012 Winter 0.98 (0.68-1.42) 0.920 OR, odds ratio; CI, confidence interval
확인한18) 이전 연구 결과와는 일치하지 않았다. 이는 본 연구 에서는 단기간에 변화가 가능한 교란 요인인 날짜별 온도와 날씨 변화를 보정하였기 때문에, 연구에 사용된 분석 방법의 차이일 수 있겠다. 또한 본 연구에서 O3의 농도와 공황 발작 으로 응급실 내원한 환자의 관련성이 O3의 농도가 70 ppb 이 상인 구간 외에도 40 ppb 이하인 구간에서 용량-반응 관계 (dose-response relationship)가 나타나는 것을 볼 수 있었다 (그림 2). 우리 연구에서 가을 동안의 O3 평균 농도(24.62±
11.16 ppb)가 해당 구간에 속하며, 여름(39.31±18.30 ppb)의 경우 용량-반응 관계가 적은 구간에 해당하여 그 효과가 유 의하지 않았을 수 있겠다. 추가적으로, 여름에는 O3 농도가 높아지기는 하나 높은 기온으로 인해 실내 활동량이 늘어나 고 냉방기 사용으로 인해 창문을 닫아 대기 오염의 영향을 덜 받을 수도 있어,42) 추후 실외 활동량을 고려한 실제 대기 오염 노출과 공황 발작의 연관성을 비교한다면 더 정확한 연 구 결과를 얻을 수 있을 것으로 보인다. 또한, 본 연구 기간인 2008년에서 2014년 사이 O3의 농도는 증가하였고, 이후로 현재까지도 O3의 농도는 지속적으로 증가하는 추세이다.43) 따라서 향후 O3의 농도가 더욱 증가할 경우, 특히 90 ppb 이 상의 고농도 O3에서 공황 발작과의 연관성을 추가적으로 확 인해볼 필요가 있을 것으로 보인다.
이번 연구는 시간-층화 환자-교차 연구를 이용하여 대기 오염 물질과 공황 발작 사이의 연관성을 확인한 첫 연구이다.
본 연구는 회상 편향(recall bias)을 최소화하기 위해 설문 조 사 대신 대규모의 국가 데이터베이스를 통해 종합적인 의료 기록 정보를 이용하였고, 환자-교차 연구 모델을 이용하여 유전 요인과 시간에 영향을 받지 않는 특성(나이, 계절성, 생 활양식 등)을 보정하여 선행 연구들의 제한점을 극복하고자 하였다. 그리고 two pollutant 모형을 이용하여 주요 결과의 견고성을 확인할 수 있었다.
본 연구는 연구 설계 및 사용된 자료원의 특성으로 인해 몇 가지 제한점을 수반하고 있다. 첫째, 대기 오염에 관한 대 부분의 역학연구에서와 같이, 고정된 지역에서의 노출 추정 치는 실제 개인 노출을 나타내지 않을 수 있다. 본 연구 역시 환자 개인적 요인은 연구 설계를 통해 통제할 수 있었지만, 환경적 요인은 해당 지역의 평균 대기 오염 농도를 사용하게 되는 준생태학적(semi-ecological) 방식을 택하였다. 환자가 거주지역 외의 장소에서 대기 오염에 노출된 양은 분석에 포 함될 수 없었으며, 개인 정보가 제공되지 않아 환자의 정확 한 주소를 확인할 수 없어 도시 수준의 노출 측정을 사용하 였다. 또한 일과시간 중 개인이 실내에서 보내는 시간을 정 확하게 확인할 수 없어 공간・시간에 따른 대기 오염의 차이 를 고려하지 못하였다. 하지만 환자군과 대조군은 동일한 정
도로 노출 수준이 잘못 분류될 수 있으므로 결과에 미치는 영향은 크지 않을 것으로 보이며,44) 노출 측정의 오차는 귀무 가설(null hypothesis)로 편향되는 경향을 보이는 것으로 알 려져 있다.45) 즉 이러한 오차를 반영하지 못하는 경우 유의 하지 않은 결과를 얻을 가능성을 높일 수 있지만, 본 연구에 서는 이러한 오차에도 불구하고 대기 오염과 공황 발작 간의 유의한 결과를 얻을 수 있었다. 둘째, 우리는 공황 발작이 있 는 사람을 식별하기 위해 기록된 정보만을 사용하였고, 따라 서 분류 오류(misclassification)가 발생할 수 있다. 본 연구에 서는 각 사례의 정확성을 위해 대상 환자군을 응급실 방문 시 1차 퇴실 진단이 ICD-10 코드 F 41.0인 경우에 더하여
‘정신건강의학과가 응급실에서 주로 진료를 담당한 경우’로 제한하였다. 이 경우 응급실 내원 시 증상이 호전되어 진료 없이 귀가하는 경우, 흉통을 주소로 내원하여 다른 검사를 시행하여 정신건강의학과의 진료를 받지 않은 경우 등이 제 외되어 분석 사례의 수가 적어질 수 있겠다. 실제로, 흉통을 주소로 응급실을 내원한 경우의 25%가 진단받지 않은 공황 장애를 가지고 있는 것으로 보인다.46) 하지만 이러한 한계점 역시 첫 번째 한계점과 동일하게 귀무 가설로 편향될 가능 성이 높아 연관성이 오히려 낮게 추정되었을 수 있겠으며,47) 본 연구에서는 이러한 오차에도 불구하고 유의한 결과를 얻 을 수 있었다. 셋째, 본 연구에서는 시간-층화 환자-교차 연 구 설계를 활용하여 해당 월의 공황 발작 발생일과 동일한 요일을 대조군으로 간주하고 시차 효과를 고려하여 누적적 인 영향을 보고자 하였다. 이러한 설계는 대기 오염의 단기간 영향을 분석하는 데 적합한 것으로 알려져 있으나, 장기적 영 향을 분석하는 것은 불가능하다. 특히, 대기 오염의 장기간 노출과 정신장애의 관련성에 대한 연구가 지속적으로 보고 되고 있기 때문에 향후 대규모의 코호트 연구가 필요할 것으 로 판단된다. 넷째, 대기 오염 자체가 환자의 행동 변화를 일 으켜(예를 들어, 대기 오염 예보에 따라 외부 활동의 정도가 달라져 대기 오염 노출이 변할 수 있음) 공황 발작의 발생에 영향받을 수 있으나, 개인의 행동 변화를 통제할 수 없었다.
마지막으로 스트레스 사건이나 급성 질환과 같은 단기간에 변화하는 다양한 잠재적 혼란 요소들은 분석에서 통제할 수 없었다.
결 론
본 연구는 국가응급진료정보망 데이터베이스를 이용하여 의무기록 조사를 통해 대기 오염 물질과 응급실로 내원하는 공황 발작 환자와의 연관성을 분석한 연구이다. 우리는 대기 오염 물질 중 O3의 단기 노출과 응급실로 내원한 공황 발작
환자와의 연관성을 확인하였다. 이 연구 결과는 기후 변화로 인한 O3 농도가 빠른 속도로 증가하고 있는 현 시대에 공황 발작 환자 감소를 위한 예방 조치 및 정책수립의 단초를 제 공하는 데 도움이 될 수 있을 것이다.
중심 단어: 대기 오염; 오존; 공황 발작; 공황 장애; 환자- 교차 연구.
Acknowledgments
본 연구는 순천향대학교 학술연구비 지원으로 수행하였음.
Conflicts of Interest
The authors have no financial conflicts of interest.
Author Contributions
Conceptualization: Hyewon Lee, Doh Kwan Kim. Data Curation:
Sehhyun Oh, Ho Kim, Woojae Myung, Hyewon Lee. Formal analy- sis: Young Kyung Moon, Sehhyun Oh, Woojae Myung. Methodolo- gy: Wonyun Lee, Sehhyun Oh. Supervision: Hyewon Lee, Doh Kwan Kim. Writing—original draft: Young Kyung Moon. Writ- ing—review & editing: all authors.
ORCID iDs
Young Kyung Moon https://orcid.org/0000-0003-0797-5516 Wonyun Lee https://orcid.org/0000-0003-4151-6495 Sehhyun Oh https://orcid.org/0000-0002-2713-9155 Ho Kim https://orcid.org/0000-0001-7472-3752 Woojae Myung https://orcid.org/0000-0001-9985-2032 Hyewon Lee https://orcid.org/0000-0002-6041-0840 Doh Kwan Kim https://orcid.org/0000-0002-2302-6153
REFERENCES
1) Asmundson GJ, Taylor S, Smits JA. Panic disorder and agoraphobia:
an overview and commentary on DSM-5 changes. Depress Anxiety 2014;31:480-486.
2) Olaya B, Moneta MV, Miret M, Ayuso-Mateos JL, Haro JM. Epide- miology of panic attacks, panic disorder and the moderating role of age: results from a population-based study. J Affect Disord 2018;241:
627-633.
3) Markowitz JS, Weissman MM, Ouellette R, Lish JD, Klerman GL.
Quality of life in panic disorder. Arch Gen Psychiatry 1989;46:984- 992.
4) Smit F, Cuijpers P, Oostenbrink J, Batelaan N, de Graaf R, Beekman A. Costs of nine common mental disorders: implications for curative and preventive psychiatry. J Ment Health Policy Econ 2006;9:193- 200.
5) Forstner AJ, Awasthi S, Wolf C, Maron E, Erhardt A, Czamara D, et al. Genome-wide association study of panic disorder reveals genetic overlap with neuroticism and depression. Mol Psychiatry 2019 Nov 11 [Epub]. Available from: https://doi.org/10.1038/s41380-019- 0590-2.
6) Goldstein RB, Wickramaratne PJ, Horwath E, Weissman MM. Fa- milial aggregation and phenomenology of ‘early’-onset (at or before age 20 years) panic disorder. Arch Gen Psychiatry 1997;54:271-278.
7) Hettema JM, Prescott CA, Myers JM, Neale MC, Kendler KS. The structure of genetic and environmental risk factors for anxiety disor- ders in men and women. Arch Gen Psychiatry 2005;62:182-189.
8) Kessler RC, Davis CG, Kendler KS. Childhood adversity and adult psychiatric disorder in the US National Comorbidity Survey. Psychol
Med 1997;27:1101-1119.
9) Cho J, Choi YJ, Suh M, Sohn J, Kim H, Cho SK, et al. Air pollution as a risk factor for depressive episode in patients with cardiovascular disease, diabetes mellitus, or asthma. J Affect Disord 2014;157:45- 51.
10) Szyszkowicz M, Rowe BH, Colman I. Air pollution and daily emer- gency department visits for depression. Int J Occup Med Environ Health 2009;22:355-362.
11) Szyszkowicz M, Willey JB, Grafstein E, Rowe BH, Colman I. Air pollution and emergency department visits for suicide attempts in Vancouver, Canada. Environ Health Insights 2010;4:79-86.
12) Kim Y, Myung W, Won HH, Shim S, Jeon HJ, Choi J, et al. Associa- tion between air pollution and suicide in South Korea: a nationwide study. PLoS One 2015;10:e0117929.
13) González-Piña R, Paz C. Brain monoamine changes in rats after short periods of ozone exposure. Neurochem Res 1997;22:63-66.
14) Sirivelu MP, MohanKumar SM, Wagner JG, Harkema JR, MohanKu- mar PS. Activation of the stress axis and neurochemical alterations in specific brain areas by concentrated ambient particle exposure with concomitant allergic airway disease. Environ Health Perspect 2006;114:870-874.
15) Weissman MM, Bland RC, Canino GJ, Faravelli C, Greenwald S, Hwu HG, et al. The cross-national epidemiology of panic disorder.
Arch Gen Psychiatry 1997;54:305-309.
16) Dager SR, Holland JP, Cowley DS, Dunner DL. Panic disorder pre- cipitated by exposure to organic solvents in the work place. Am J Psychiatry 1987;144:1056-1058.
17) Morrow LA, Gibson C, Bagovich GR, Stein L, Condray R, Scott A.
Increased incidence of anxiety and depressive disorders in persons with organic solvent exposure. Psychosom Med 2000;62:746-750.
18) Cho J, Choi YJ, Sohn J, Suh M, Cho SK, Ha KH, et al. Ambient ozone concentration and emergency department visits for panic at- tacks. J Psychiatr Res 2015;62:130-135.
19) Atkinson RW, Strachan DP. Role of outdoor aeroallergens in asthma exacerbations: epidemiological evidence. Thorax 2004;59:277-278.
20) Maclure M. The case-crossover design: a method for studying tran- sient effects on the risk of acute events. Am J Epidemiol 1991;133:
144-153.
21) Janes H, Sheppard L, Lumley T. Case-crossover analyses of air pol- lution exposure data: referent selection strategies and their implica- tions for bias. Epidemiology 2005;16:717-726.
22) Curriero FC, Heiner KS, Samet JM, Zeger SL, Strug L, Patz JA.
Temperature and mortality in 11 cities of the eastern United States.
Am J Epidemiol 2002;155:80-87.
23) de Jonge P, Roest AM, Lim CC, Florescu SE, Bromet EJ, Stein DJ, et al. Cross-national epidemiology of panic disorder and panic at- tacks in the world mental health surveys. Depress Anxiety 2016;33:
1155-1177.
24) Kessler RC, Chiu WT, Jin R, Ruscio AM, Shear K, Walters EE. The epidemiology of panic attacks, panic disorder, and agoraphobia in the National Comorbidity Survey Replication. Arch Gen Psychiatry 2006;63:415-424.
25) Bandelow B, Michaelis S. Epidemiology of anxiety disorders in the 21st century. Dialogues Clin Neurosci 2015;17:327-335.
26) Lu P, Zhang Y, Xia G, Zhang W, Xu R, Wang C, et al. Attributable risks associated with hospital outpatient visits for mental disorders due to air pollution: a multi-city study in China. Environ Int 2020;
143:105906.
27) Power MC, Kioumourtzoglou MA, Hart JE, Okereke OI, Laden F, Weisskopf MG. The relation between past exposure to fine particu- late air pollution and prevalent anxiety: observational cohort study.
BMJ 2015;350:h1111.
28) Kahn RS, Wetzler S, van Praag HM, Asnis GM, Strauman T. Behav- ioral indications for serotonin receptor hypersensitivity in panic dis-
order. Psychiatry Res 1988;25:101-104.
29) Maron E, Shlik J. Serotonin function in panic disorder: important, but why? Neuropsychopharmacology 2006;31:1-11.
30) Sheehan DV, Raj BA, Trehan RR, Knapp EL. Serotonin in panic dis- order and social phobia. Int Clin Psychopharmacol 1993;8 Suppl 2:63-77.
31) Thomson EM, Vladisavljevic D, Mohottalage S, Kumarathasan P, Vincent R. Mapping acute systemic effects of inhaled particulate matter and ozone: multiorgan gene expression and glucocorticoid ac- tivity. Toxicol Sci 2013;135:169-181.
32) Abelson JL, Curtis GC. Hypothalamic-pituitary-adrenal axis activity in panic disorder. 24-Hour secretion of corticotropin and cortisol.
Arch Gen Psychiatry 1996;53:323-331.
33) Gackière F, Saliba L, Baude A, Bosler O, Strube C. Ozone inhalation activates stress-responsive regions of the CNS. J Neurochem 2011;
117:961-972.
34) Dorado-Martínez C, Paredes-Carbajal C, Mascher D, Borgonio- Pérez G, Rivas-Arancibia S. Effects of different ozone doses on memory, motor activity and lipid peroxidation levels, in rats. Int J Neurosci 2001;108:149-161.
35) Hovatta I, Juhila J, Donner J. Oxidative stress in anxiety and comor- bid disorders. Neurosci Res 2010;68:261-275.
36) Tager IB, Balmes J, Lurmann F, Ngo L, Alcorn S, Künzli N. Chronic exposure to ambient ozone and lung function in young adults. Epide- miology 2005;16:751-759.
37) Scheel LD, Dobrogorski OJ, Mountain JT, Svirbely JL, Stokinger HE. Physiologic, biochemical, immunologic and pathologic changes following ozone exposure. J Appl Physiol 1959;14:67-80.
38) Freire RC, Lopes FL, Valença AM, Nascimento I, Veras AB, Mezza- salma MA, et al. Panic disorder respiratory subtype: a comparison between responses to hyperventilation and CO2 challenge tests. Psy-
chiatry Res 2008;157:307-310.
39) Mokoena ML, Harvey BH, Viljoen F, Ellis SM, Brink CB. Ozone exposure of Flinders Sensitive Line rats is a rodent translational model of neurobiological oxidative stress with relevance for depres- sion and antidepressant response. Psychopharmacology (Berl) 2015;
232:2921-2938.
40) Sheikh JI, Leskin GA, Klein DF. Gender differences in panic disor- der: findings from the National Comorbidity Survey. Am J Psychia- try 2002;159:55-58.
41) Kim CS, Hu SC. Regional deposition of inhaled particles in human lungs: comparison between men and women. J Appl Physiol (1985) 1998;84:1834-1844.
42) Bell ML, Ebisu K, Peng RD, Dominici F. Adverse health effects of particulate air pollution: modification by air conditioning. Epidemi- ology 2009;20:682-686.
43) Kim YP, Lee G. Trend of air quality in Seoul: policy and science.
Aerosol Air Qual Res 2018;18:2141-2156.
44) Sorahan T, Gilthorpe MS. Non-differential misclassification of expo- sure always leads to an underestimate of risk: an incorrect conclu- sion. Occup Environ Med 1994;51:839-840.
45) Armstrong BG. Effect of measurement error on epidemiological studies of environmental and occupational exposures. Occup Envi- ron Med 1998;55:651-656.
46) Fleet RP, Dupuis G, Marchand A, Burelle D, Arsenault A, Beitman BD. Panic disorder in emergency department chest pain patients:
prevalence, comorbidity, suicidal ideation, and physician recogni- tion. Am J Med 1996;101:371-380.
47) Copeland KT, Checkoway H, McMichael AJ, Holbrook RH. Bias due to misclassification in the estimation of relative risk. Am J Epi- demiol 1977;105:488-495.