314
통신저자:김 환 정
대전시 서구 둔산동 1306
을지대학교 의과대학 정형외과학교실 Tel:042-611-3279ㆍFax:042-259-1289 E-mail:[email protected]
Address reprint requests to:Whoan Jeang Kim, M.D.
Department of Orthopaedic Surgery, Eulji University College of Medicine, 1306, Dunsan-dong, Seo-gu, Daejon 302-799, Korea
Tel:82-42-611-3279ㆍFax:82-42-259-1289 E-mail:[email protected]
골다공증성 골절의 수술적 치료
(Surgical Treatment of Osteoporotic Compression Fracture)
김 환 정
을지대학교 의과대학 정형외과학교실
서 론
과거에는 골다공증에 의한 척추 골절은 대부분 안정 골 절이므로 침상 안정, 소염 진통제의 투여, 보조기의 착용 등의 보존적 치료로 합병증 없이 잘 치료되는 것으로 생각 되어졌다. 그러나 최근 고령인구의 증가 - 2008년 현재 65 세 이상 노인인구는 2007년보다 20만 6,000명 늘어난 501 만6,000명으로 전체 인구의 10.3%를 차지하며, 10년 뒤에 는 고령사회 (65세 이상 인구 비중 14%)로 넘어가 2026년 초고령 사회 (20%)에 진입할 전망이다 - 와 그에 따른 골 다공증에 대한 많은 연구가 이루어지면서 골다공증성 척추 압박 골절이 육체적, 기능적, 정신적인 후유증을 동반하며, 삶의 질 감소나 사망률의 증가와 같은 중대한 합병증을 낳 는다고 보고되고 있기 때문에 그 예후에 대한 연구가 많이 이루어지고 있다13). Tosteson 등은 척추 압박 골절 후 1년 이 지나면 삶의 질이 20%, 2년이 지나면 15%가 감소한다 고 하였고26), Melton은 척추 압박 골절 환자에서 30%의 사망률 증가를 보고하였다21). 최근에는 골다공증성 척추 압 박 골절이 있는 경우 비침습적인 방법인 vertebroplasty 혹 은 kyphoplasty로 양호한 경과를 갖지만, 드물게는 척추체 의 일부가 후방으로 돌출되어 신경증상을 유발하거나 척추 불안정성으로 후만 변형이 발생하는 경우가 있다. Maldague 등은 척추체의 붕괴가 골괴사로 인해 발생한다고 하였고20), Baba 등은 반복되는 미세골절로 인해 골절 치유가 늦어지 면서 발생한다고 하였으며1), Roberson과 Whiteside는 전방 척추체의 손상이 있을 때 기립 시 발생하는 흉요추부의 굴 곡 모멘트가 후만 변형을 더욱 증가시킨다고 하였다24). 이 처럼 수술의 적응증이 될 때, 골다골증성 척추 골절 환자 의 대다수가 고령이며, 내과 질환을 가지고 있는 고위험군 이고, 심한 골다공증으로 인한 기기 고정술의 문제점 등이
있어 수술 방법의 선택이 쉽지 않다. 현재 사용되는 수술 방법으로는 전방 감압 후 전방 고정술, 전방 감압 후 후방 고정술, 후외측 신경 감압 및 후방 단축술 (egg shell pro- cedure) 등을 들 수 있는데, 아직도 수술방법의 선택에 있 어 논란이 있다. 이에 각 수술 방법에 대한 장점과 합병 증, 문제점 등에 대해서 알아보고자 한다.
골다공증성 골절의 관혈적 수술의 적응증
골다공증성 척추 골절 (osteoporotic vertebral compression fractures, VCFs)에 대한 수술적 치료의 적응증은 신경학적 이상 및 심한 동통을 동반한 후만 변형, 불안정성이 있는 경우이다. 골다공증성 추체 골절 후 신경학적 증상은 아주 드물며 후만 변형의 진행으로 척추체 안정성의 소실, 극심 한 통증, 신경 손상 등이 동반된 경우가 2% 정도라고 알 려져 있다. Taneichi 등은 골다공증성 척추 골절 후에 36.6%에서 점진적인 골절의 붕괴가 일어나고, 13.9%에서 가관절증 (pseudoarthosis), 3.5%에서 신경학적 증상이 나 타난다고 하였다.
보존적 치료 후 발생하는 경우만이 아니라 vertebro- plasty 및 kyphoplasty 후 점진적 변형을 동반하는 심한 동 통이 지속되는 경우에도 관혈적 수술의 적응증이 될 수 있 으며, Ito 등은 골절 후 3주경에 Intravertebral cleft가 관찰 되는 경우에 instability가 진행되어 결국 collapse되기 때문 에 적극적인 치료가 필요하다 하였다9).
수술 계획
수술 전 고려할 사항으로 대부분의 환자가 고령이며 또한 내과적 질환인 고혈압, 심장 질환, 호흡기 질환, 당뇨 등과
같은 질환과 심한 골다공증이 동반되기 때문에 수술 전 철 저한 검사가 필요하며 동반 질환 이외에 술 후 환자의 예 후와 많은 연관이 있는 영양 상태에 대해서도 검사하고 전 처치가 필요하다12). 고령 환자의 척추 수술에서 주요 합병 증들은 연령에 비례하였으며 이환율은 내과적 질환이 2개 이상 있는 경우 증가하였다6). 심한 골다공증이 있으면 기 기 고정 사용 시 고정력이 약해 기기의 pullout과 같은 합 병증이 발생할 수 있음을 예상해야 하며 고정력을 증가시 키기 위한 조치가 필요하다. 술 전에 Calcium과 Vitamain-D 를 섭취하고 Estrogen, bisphophonates, Calcitonin 등과 같 은 Anti-resorptive agents를 투여할 수 있다23). 이와 함께 환자의 상태, 합병증의 가능성과 수술의 득실을 따져 수술 진행 여부를 결정하며, 수술 시 수술 방법에 대한 선택이 필요하다.
수술 방법
수술적 치료의 목적은 신경 감압을 통한 신경학적 이상 의 치유와 척추 변형의 교정, 골유합을 통한 척추체의 안 정화를 이루는 데 있다5). 각 수술 방법에 대한 이해를 통 해 적절한 수술방법을 선택하여야 한다.
1. 전방 감압 후 전방 고정술
전방 도달법은 압박된 신경을 직접적으로 감압하고 전주 를 재건할 수 있다는 장점이 있으나, 대부분의 골절이 흉 요추 이행부에서 발생되기 때문에 횡격막의 절개로 인하여 유병률이 증가된다는 단점이 있다. Kaneda 등은 전방 감 압술이 척수의 불완전 마비를 동반한 골절에 있어 신경 회 복에 도움이 됨을 보고하였으며, 적응 대상으로서 25% 이 상의 척수강 침범이 있는 경우, 신경 증상이 동반된 경우, 후만 변형의 진행, 불유합이 된 경우 등에서 적응이 된다 고 하였다10). 또한 골의 탄성 계수 (modulus of elasticity) 는 나이가 들어감에 따라 변화하는데, 특히 골다골증 환자 의 경우 전주 재건을 위한 대치물이 너무 단단하면 주변 척추 추체와의 탄성 계수의 차이가 심하여 인접 상하 추체 의 골절 가능성이 높아지게 된다. 이 경우 자가 장골이 가 장 이상적이나 골다공증으로 인하여 골의 강도가 약화되어 골절이 있을 수도 있고, 공여부 문제가 발생할 수 있기 때 문에 항상 가능한 것은 아니다. 따라서 동종골을 이용한 골유합술을 시행할 수 있는데 그 중 대퇴골을 사용할 수 있다. 그 외에 티타늄 망상통 (mesh cylinder), 세라믹 추 체 (ceramic spacer) 등을 사용할 수 있다. 특히 Mesh ring 을 사용한 전방 재건술 시 Mesh 삽입을 위한 추체 종판의 전처치 및 삽입 과정에서 추체 종판의 손상이 예상보다 흔
하게 발생하므로 주의해야 한다14,15). 2. 전방 감압 후 후방 고정술
신경학적 증상이 동반된 골다공증 척추 골절에서 주로 시행되고 있는 전방 감압 후 후방 척추 기기 고정술의 가 장 큰 장점으로는 직접 신경을 감압할 수 있고 척추의 삼 주 모두를 재건할 수 있다는 점이다. Kaneda 등은 전방 감압 후 인공 추체 및 Kaneda 기기를 이용한 전방 기기 고정으로 좋은 결과를 보고하였으나10), Malcolm 등은 전방 유합술만을 시행한 경우 50%에서 고정 상실이 관찰되어 부가적인 후방 유합술이 필요하다고 주장하였고19), Roberson 과 Whiteside도 전방 유합술만 시행한 18예 중 17예에서 견고한 골유합을 얻었으나 후만 변형의 진행이 관찰되었다 고 보고하였다24). Salomon 등은 전방에서 신경 감압 후 후방에서 기기 고정을 하여 좋은 결과를 보고하며 전방 감 압 후 후방 고정술이 골다공증 척추에서 비교적 강한 척추 경을 통해 기기 고정을 하므로 높은 고정력을 얻을 수 있 다고 하였다. 그러나 수술 시 전방 감압 후 전방 고정술과 같이 횡격막을 절개하거나 흉강을 열어야 하는 광범위한 수술 범위를 갖게 된다는 단점이 있다. 특히 전방 감압 및 전방 추체 유합술 후 후방 기기 고정술을 하려면 동일 마 취 하에서 자세를 바꿔야 되고 많은 수술 시간이 소요되며 수술 후 일정 기간 동안 흉관을 유지해야 되므로 고령의 환자에서 수술 후 문제가 되는 호흡기 합병증이 발생할 수 있다는 부담이 있다. 또한 골다골증으로 인하여 약화된 이 식골 또는 Mesh ring의 함몰과 골다공증으로 인한 이식골 의 강도 등이 문제가 된다14,15).
3. 후외측 신경 감압 및 후방 단축술
최근에 사용되고 있는 후외측 신경 감압 및 후방 단축술 은 횡격막을 절개하거나 흉강을 열지 않고 후방에서 감압 하므로 수술 후에도 비교적 호흡기 합병증이 적으며 골다 공증성 척추에서 비교적 강한 척추경을 통해 기기 고정을 할 수 있고, 또한 많은 후만각 교정을 얻을 수 있다는 장 점이 있다. Suk 등의 연구에 의하면16) 외상성 후만증의 수 술적 치료에서 전후방 동시 수술보다 후방에서의 수술이 시간도 짧고 실혈량도 적다고 보고하였다25). Kim 등의 연 구에 의하면 후외측 감압술과 후방 재건술을 시행하여 수 술 전 평균 후만각 22.6o에서 수술 후 4.4o로 후만각 교정 을 얻었다고 보고하였으며, 전례의 환자에서 최종 추시 시 신경학적 증상이 모두 향상되었으므로 골다공증에 의한 척 추 골절에서 지연 척추체 붕괴의 수술적 치료에 후외측 감 압술과 후방 재건술이 매우 효과적인 방법이라고 하였다12).
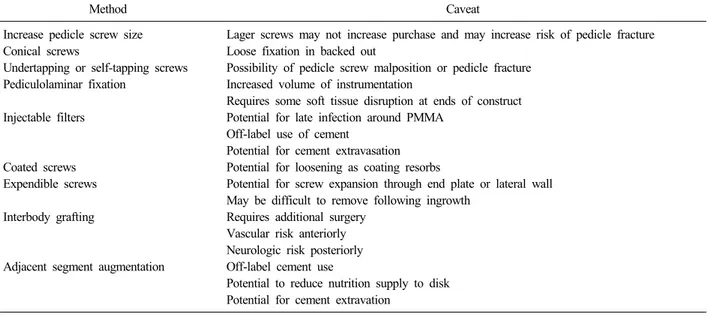
Table 1. Method for improving fixation and reducing implant loads in osteoporotic patients
Method Caveat
Increase pedicle screw size Conical screws
Undertapping or self-tapping screws Pediculolaminar fixation
Injectable filters
Coated screws Expendible screws
Interbody grafting
Adjacent segment augmentation
Lager screws may not increase purchase and may increase risk of pedicle fracture Loose fixation in backed out
Possibility of pedicle screw malposition or pedicle fracture Increased volume of instrumentation
Requires some soft tissue disruption at ends of construct Potential for late infection around PMMA
Off-label use of cement
Potential for cement extravasation Potential for loosening as coating resorbs
Potential for screw expansion through end plate or lateral wall May be difficult to remove following ingrowth
Requires additional surgery Vascular risk anteriorly Neurologic risk posteriorly Off-label cement use
Potential to reduce nutrition supply to disk Potential for cement extravation
Shikata와 Hammerberg 등도 동일한 방법으로 수술을 하여 우수한 성적을 발표한 바 있으며, Kim 등도 후외측 신경 감압 및 후방 단축술이 후만각 교정과 신경학적 증상의 개 선에 효과적인 방법이라고 발표하였다11). 그러나 후외측 감압술과 후방 재건술은 수술 술기가 어렵고 신경학적 손 상을 일으킬 수 있는 단점이 있다.
수술 시 고려 사항
척추 골절 수술 시에 골다공증으로 인한 뼈와 기기 사이 의 고정 문제와 전방 재건술 시 이식물의 탄성 계수 차이 로 인한 문제, 유합부위 인접분절의 문제, 시상면 교정 소 실의 문제 등이 발생할 수 있다.
1. 고정력 향상 방법
골다공증 환자에서 척추경 나사못의 고정 강도를 증가시 키는 방법으로 큰 직경의 나사못, 전방 피질골까지 삽입, PMMA나 bioabsorbable cement의 사용, 척추경 나사못 삽 입 부위에 milled or matchstick allograft, offset laminar hook 및 sublaminar wire의 병행 사용, 척추경 나사못의 디자인의 개선 등으로 향상시킬 수가 있다27) (Table 1).
PMMA의 사용에 관해서 Kleeman 등은 PMMA를 사용한 경우 2배 정도 나사못 pullout 강도가 증가한다고 하였고17), Kostuik 등은 실제 골다공증성 추체에 2 cc 정도의 골 시 멘트를 미리 주입하여 5배 정도의 고정력 강화를 보고하였
다. Zindrick 등은 골 시멘트를 압력을 가해 주입해야만 고 정력이 증가한다고 하였다28). 그러나 단점으로는 PMMA의 leakage로 인한 신경학적 증상이 발생할 수 있고, 발열에 의한 골괴사, 척추경 골절 등과 같은 문제가 생길 수 있다 고 보고하였으며, 최근에는 Collinge 등이 PMMA의 대용으 로 Tricalcium phosphate를 이용하여 발열이 없고 뼈로 대 치되는 생물학적 특성이 있으며, pull-out stress가 70% 증 가된다고 보고하였다. 또한 BMP와 osteogenic protein-1 등이 사용되기도 한다4).
직경이 큰 나사못은 해면골의 상태가 나쁜 경우 사용할 수 있으나 골다공증 환자에서 너무 큰 직경의 나사못 사용 으로 척추경의 골절이 일어날 수 있으므로 Hirano 등은 척 추경 외경의 70%를 넘는 경우 41%의 척추경 골절률을 보 고하여 외경의 70% 이하 직경의 나사못을 쓰기를 권유하 였다8).
척추경 나사못 삽입의 깊이에 관해서는 전방 피질골을 뚫어 삽입할 경우 30% 정도 고정력의 증가를 보고하였고 나사못 삽입 전에 tap을 하지 않거나 일부만 할 경우에도 pullout 강도가 증가한다고 보고하였다.
최근에는 나사못 디자인의 변경으로 expandable screw 중 하나인 alligator screw는 pullout 강도를 강화시키기 위 해 사용되고 있으며 생역학 실험에서 two-pin 사용 시 22%
의 pullout 강도 증가, four-pin 사용 시 30%의 pullout 강 도의 증가를 보인다고 하였다. Cornical screw는 전진하면 서 뼈를 다지며 들어가므로 회전 저항이 강해지면서 고정 력이 강해지며 양측 2개 나사못의 converge angle을 증가
시켜 삽입하여 triangular structure를 형성하면 pullout 강 도를 높일 수 있다고 하였다22). Kwok 등은 insertional toque 가 conical screw에서 증가되지만, pullout strength는 con- ventional cylinder screw와 비교했을 때 증가되지 않는 것 을 증명하였다18). Coe 등은 골다공증 환자에 있어서 lami- nar hook이 전부 피질골에 접촉되므로 해면골에 삽입되는 척추경 나사못보다 pullout 강도가 강하다고 하였다3). 그 외 나사못 삽입 전 나사못 구멍의 조작, 삽입 부위 피질골 을 보존하는 것도 나사못의 고정 강도를 증가시키는 데 중요 하다.
2. 나사못 삽입부의 부하를 줄이는 방법
Hart 등은 hooks나 wire와 같은 장분절의 고정 없이 척 추경 나사못의 고정점을 늘리는 것으로 힘을 분산시킬 수 있다고 하였다. 또한 시상면의 불균형에 대한 교정이 술 후 환자의 임상적 만족도를 높일 뿐만 아니라 유합 부위 시작점이나 끝나는 지점의 나사못에 집중되는 힘을 줄여 줄 수 있다고 하였다. 시상면의 교정은 척추 후방 구조물 의 단축술이나 Smith-Peterson osteotomy, Pedicle sub- traction osteotomy 등을 이용해 이루어질 수 있다.
Gupta는 Sacral alar screw, S2 pedicle screw, trans- sacral bar나 iliac rodding technique 등을 이용해 장분절 유합에서의 부하를 줄이는 데 도움이 된다고 하였다7).
3. 이식물의 탄성계수 차이로 인한 문제
전방 재건술 시 탄성계수 차이로 인해 인접 분절의 골 절, 인접 추체의 함몰 (subsidence) 등의 문제가 발생할 수 있다. 이식물로서 자가 장골 이식이 좋으나 골다골증으로 인한 골 흡수와 골절 등이 일어난다. 또한 동종 대퇴골, Mesh ring, ceramic substitute 등도 인접 추체의 함몰 및 골절을 가져올 수 있다. 수술 시 인접 추체 종판의 손상을 일으킬 수 있으므로 주의해야 한다.
4. 유합부위 인접분절의 문제
유합부위의 상부 인접 척추체의 골절이나 인접분절의 퇴 행성 변화 등이 발생할 수 있다. 이를 예방하기 위해 골다 공증 환자에서 장분절의 유합을 시도하고 있지만 아직까지 유합범위의 결정에 대한 원칙은 없다. 일반적으로 T12나 L1에서의 유합은 지양하고 T9나 T10까지 유합을 연장하며, 흉추 중간과 같은 후만곡 부위까지의 유합도 지양한다. 또 한 많은 부하가 발생하는 장분절 유합부위의 인접 척추체 에 예방적 척추성형술을 시행하기도 한다2).
결 론
골다공증성 척추 골절 시 삶의 질 감소와 사망률의 증가 와 같은 중대한 합병증을 일으킬 수 있어 적극적인 치료가 필요하며, 수술 시 철저한 사전 준비와 적절한 수술 술기 를 이용하여야 좋은 결과를 얻을 수 있다.
참 고 문 헌
1) Baba H, Maezawa Y, Kamitani K, Furusawa N, Imura S, Tomita K: Osteoporotic vertebral collapse with late neurological complications. Paraplegia, 33: 281-289, 1995.
2) Chiang CK, Wang YH, Yang CY, Yang BD, Wang JL:
Prophylactic vertebroplasty may reduce the risk of ad- jacent intact vertebra from fatigue injury: an ex vivo bio- mechanical study. Spine (Phila Pa 1976), 34: 356-364, 2009.
3) Coe JD, Warden KE, Herzig MA, McAfee PC:
Influence of bone mineral density on the fixation of thor- acolumbar implants. A comparative study of transpedicular screws, laminar hooks, and spinous process wires. Spine (Phila Pa 1976), 15: 902-907, 1990.
4) Collinge C, Merk B, Lautenschlager EP: Mechanical evaluation of fracture fixation augmented with tricalcium phosphate bone cement in a porous osteoporotic cancellous bone model. J Orthop Trauma, 21: 124-128, 2007.
5) Connelly PJ, Abitbol JJ, Martin RJ, Yuan HA: Spine:
trauma. In: Garfin SR, Vaccaro AR, eds. Orthopaedic knowledge update: spine. 1st ed. Rosemont IL, Am Academy of Orthopaedic Surgeons: 197-217, 1997.
6) Fujita T, Kostuik JP, Huckell CB, Sieber AN: Compli- cations of spinal fusion in adult patients more than 60 years of age. Orthop Clin North Am, 29: 669-678, 1998.
7) Gupta MC: Degenerative scoliosis. Options for surgical management. Orthop Clin North Am, 34; 269-279, 2003.
8) Hirano T, Hasegawa K, Washio T, Hara T, Takahashi H: Fracture risk during pedicle screw insertion in osteo- porotic spine. J Spinal Disord, 11: 493-497, 1998.
9) Ito Y, Hasegawa Y, Toda K, Nakahara S: Pathogenesis and diagnosis of delayed vertebral collapse resulting from osteoporotic spinal fracture. Spine J, 2: 101-106, 2002.
10) Kaneda K, Asano S, Hashimoto T, Satoh S, Fujiya M:
The treatment of osteoporotic-posttraumatic vertebral col- lapse using the Kaneda device and a bioactive ceramic vertebral prosthesis. Spine (Phila Pa 1976), 17: 295-303,
1992.
11) Kim KT, Suk KS, Kim JM, Lee SH: Delayed vertebral collapse with neurological deficits secondary to osteopo- rosis. Int Orthop, 27: 65-69, 2003.
12) Kim WJ, Kang JW, Park JG, et al: Surgical outcome of degenerative lumbar spinal stenosis in patients over 70 years old: a comparative analysis according to surgical method. J Korean Soc Spine Surg, 12: 101-105, 2005.
13) Kim WJ, Kang JW, Park JG, Park KY, Jung SH, Choy WS: Clinical outcome of conservative treatment for osteoporotic compression fractures in thoracolumbar junction.
J Korean Soc Spine Surg, 13: 240-246, 2006.
14) Kim WJ, Kang JW, Sung HI, et al: Analysis for etiology of correction loss after surgical treatment of osteoporotic vertebral fracture with neurologic deficits. J Korean Soc Spine Surg, 14: 243-248, 2007.
15) Kim WJ, Kang JW, Yeom JS, et al: Surgical treatment of osteoporotic vertebral fracture with neurologic deficits in thoracolumbar junction: comparative analysis of the re- sults according to the surgical methods. J Korean Soc Spine Surg, 10: 321-326, 2003.
16) Kim WJ, Yeom JS, Kang JW Kim KH, Oh JU, Choy WS: The changes of adjacent segment after fusions (above 3-levels to L5) in degenerative lumbar spinal disorders. J Korean Soc Spine Surg, 9: 305-312, 2002.
17) Kleeman BC, Gerhart TN, Hayes WC: Augmenting screw fixation in osteoporotic trabecular bone. Proceedings of the society biomaterials annual meeting. New York, 3-7, 1987.
18) Kwok AW, Fibkelstein JA, Woodside T, Hearn TC, Hu RW: Insertional torque and pull-out strengths of cortical and cylindrical pedicle screws in cadeveric bone. Spine (Phila Pa 1976), 21: 2429-2434, 1996.
19) Malcolm BW, Bradford DS, Winter RB, Chou SN:
Post traumatic kyphosis. A review of forty-eight surgically treated patients. J Bone Joint Surg Am, 63: 891-899, 1981.
20) Maldague BE, Noel HM, Malgheim JJ: The intra- vertebral vacuum cleft: a sign of ischemic vertebral collapse. Radiology, 129: 23-29, 1978.
21) Melton LJ 3rd: Adverse outcomes of osteoporotic frac- tures in the general population. J Bone Miner Res, 18:
1139-1141, 2003.
22) Ono A, Brown MD, Latta LL, Milne EL, Homes DC:
Triangulated pedicle screw construct technique and pull-out strength of conical and cylindrical screws. J Spinal Disord, 14: 323-329, 2001.
23) Peter CP, Cook WO, Nunamaker DM, Provost MT, Seedor JG, Roda GA: Effect of alendronate on fracture healing and bone remodeling in dogs. J Orthop Res, 14:
74-79, 1996.
24) Roberson JR, Whiteside TE Jr: Surgical reconstruction of late post-traumatic thoracolumbar kyphosis. Spine (Phila Pa 1976), 10: 307-312, 1985.
25) Suk SI, Kim JH, Kim WJ, Lee SM, Chung ER, Nah KH: Posterior vertebral column resection for severe spinal deformities. Spine (Phila Pa 1976), 27: 2374-2382, 2002.
26) Tosteson AN, Gabriel SE, Grove MR, Moncur MM, Kneeland TS, Melton LJ 3rd: Impact of hip and vertebral fractures on quality-adjusted life years. Osteoporos Int, 12:
1042-1049, 2001.
27) Yerby SA, Ehteshami JR, McLain RF: Offset laminar hooks decrease bending moments of pedicle screws during in situ contouring. Spine (Phila Pa 1976), 22: 376-381, 1997.
28) Zindrick MR, Wiltse LL, Widell EH, et al: A bio- mechanical study of intrapeduncular screw fixation in the lumbar spine. Clin Orthop Relat Res, 203: 99-112, 1986.