http://dx.doi.org/10.12671/jkfs.2014.27.3.245
245
Copyright ⓒ 2014 The Korean Fracture Society. All rights reserved.
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/
by-nc/3.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
Address reprint requests to: Kang-Il Kim, M.D., Ph.D.
Department of Orthopaedic Surgery, Center for Joint Diseases and Rheumatism, Kyung Hee University Hospital at Gangdong, Kyung Hee University School of Medicine, 892 Dongnam-ro, Gangdong-gu, Seoul 134-727, Korea
Tel: 82-2-440-7497ㆍFax: 82-2-440-7498 E-mail: [email protected]
Financial support: None. Conflict of interest: None.
경골 고평부 골절 치료의 최신 지견
이상학⋅김강일
경희대학교 의과대학 강동경희대학교병원 관절센터, 정형외과학교실
Current Concepts in Management of Tibia Plateau Fracture
Sang Hak Lee, M.D., Ph.D., Kang-Il Kim, M.D., Ph.D.
Department of Orthopaedic Surgery, Center for Joint Diseases and Rheumatism, Kyung Hee University Hospital at Gangdong, Kyung Hee University School of Medicine, Seoul, Korea
서 론
경골 고평부 골절은 슬관절의 관절면의 손상을 포함하는 골절로 수상 당시의 원인 외력에 따라서 다양한 형태로 나 타나게 된다. 관절 주변의 연부조직과 관절 내 구조물의 손상이 동반되는 경우가 많아 이에 대한 진단 및 치료가 중요하다. 단순 골절에서 심한 분쇄 골절까지 그 분류에 따라 치료 방침 및 예후가 다양하며 가장 중요한 치료는 관절면의 해부학적 정복 및 견고한 고정을 통하여 관절운 동범위를 회복시키는 것이 필수적이다. 전통적으로 관혈적 정복술 및 내고정술이 사용되었으나 연부조직 손상을 동반 하는 경우가 많아 관혈적 정복술의 경우 근위 경골부의 혈 액공급의 손상시키며 연부조직 손상 문제를 악화시켜 결과 적으로는 불유합, 관절강직 및 내고정 소실 등의 많은 합 병증이 보고되고 있다.1-4) 이를 최소화하기 위해 다양한 치
료방법들이 최근까지 활발히 시도되고 연구되어 왔다.
경골 고평부 골절에 대한 최신 지견을 요약하면 첫째, 영상기술의 발달로 3차원적 전산화 단층촬영을 통해 골절 의 정확한 함몰부위와 전위의 평가가 가능하고 자기공명영 상을 통하여 연부조직 손상을 확인하여 세밀한 수술 전 계 획 수립이 가능해진 점이다. 둘째, 3차원적 영상 소견을 바탕으로 관절경을 포함한 다양한 접근법을 통하여 관절면 을 정확하게 정복하고, 특히 후방의 함몰 혹은 전위 골절 에 대한 후방접근법을 통한 적극적인 정복이 시도되고 있 다. 마지막으로 잠김 고정물(locking implants)을 통하여 최 소 침습 접근으로 정복된 관절면 및 골절의 정렬을 유지하 는 점이다. 이는 연부조직 손상이 심한 경우 임시적 외고 정술의 시행 후 단계적인 시행에 의해 안전하게 시행될 수 있다. 이에 본 종설에서는 경골 고평부 골절의 최신 지견 에 대해 알아보고 이러한 경향을 바탕으로 한 Schatzker 분류법에 따른 골절 양상 및 치료방법을 소개하고자 한다.
최신 지견
1. 영상 검사의 발전과 동반 손상 확인의 중요성 최근 3차원 입체 전산화 단층촬영과 자기공명영상의 발 전으로 인하여 경골 근위부 골절에 대한 골절의 유형 및
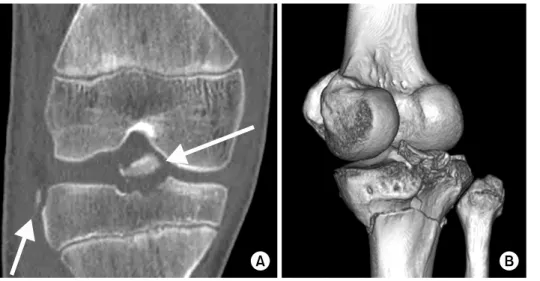
Fig. 1. Advantage of the 3-dimensional computed tomography (3D-CT) scan. On a simple radiograph, the fracture appears to have minute displacement and depression, but the fracture involved both condyles with lateral joint depression in 3D-CT view (arrow).
Fig. 2. (A) Associated ante- rior cruciate ligament injury with Segond’s fracture (arr- ows). (B) Bicondylar fracture combined with a posterior cruciate ligament avulsion fr- acture.
관절면의 침범 여부 등의 수술 전 영상 검사가 손쉬워졌고 이에 따라 치료 계획 수립에 많은 도움을 주고 있다. 전산 화 단층촬영 검사는 단순 방사선 사진상 발견하기 힘든 골 절을 발견하는 데 도움이 되고 골절의 양상과 함몰정도 그 리고 전위를 파악할 수 있는 장점이 있다(Fig. 1, 2).5-8) 그 리고 추가적인 3차원 입체 영상을 통하여 단순방사선 소견 과 연관된 입체적인 이해를 파악할 수 있다. 또한 복잡한 골절에서 골절 양상, 관절면 손상 정도와 인대 및 반월상 연골판 손상 여부에 대한 정보를 제공해 주기 때문에 현재 는 단순 방사선 사진과 더불어 필수적인 검사로 간주되고 있다. 이러한 전산화 단층촬영을 통하여 후내측 및 후외측 의 함몰골절 및 후방전단골절(posterior shearing fracture) 의 발생을 확인할 수 있어 수술 전 계획 수립에 도움을 준
다.9,10) 십자인대 손상의 특징적인 병리 소견은 경골과 경
계의 골절로 Segond 골절, 역 Segond 골절, 전내측 경골 경계 골절과 반막양근건 부착부 골절이 있으며 후방십자인 대 견열골절 등이 발생할 수 있다(Fig. 3).11,12)
자기공명영상은 연부조직의 손상을 포함한 인대 및 반월 상 연골판 손상을 정확하게 평가할 수 있으며 이를 통해 수술 전 계획수립에 도움을 줄 수 있다. Gardner 등13)은 자기공명영상 검사를 시행한 모든 형태의 경골 고평부 골 절에서 이전 보고들보다 매우 높은 연부조직 손상을 보고 하였는데 77%에서 십자인대 혹은 측부인대 손상을 확인하 였고 68%에서 후외측 인대 복합체 중의 하나 이상의 손상 을 관찰하였다. 전산화 단층촬영은 십자인대 손상을 포함 한 측부인대 손상의 진단에는 일부 도움을 줄 수 있으나 반월상 연골판 진단에는 도움을 주지 못한다.8,14) 따라서 자기공명영상은 반월상 연골판 파열의 진단에 필요하며 인
Fig. 3. (A) Plain radiograph shows a Schatzker type IV fracture. (B) The magnetic resonance image shows associated meniscal injury in the tibial plateau fracture. Lateral meniscus also demonstrated peripheral tear with suggested incarceration within the fracture site (arrow).
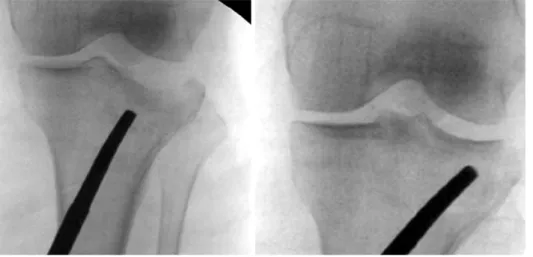
Fig. 4. Depressed fracture of the lateral tibial plateau was reduced using an impactor under fluoroscopic guidance.
대의 실질부 손상의 진단이 가능하다. 특히 저에너지 골절 형에 있어서 외측 반월상 연골판의 빈도는 90%까지 높게 보고되므로 자기공명영상 검사는 수술 전 유용한 검사이 다.13) 경골 근위부 골절에서 전후방 십자인대와 반월상 연 골판 손상의 동반은 상당히 높게 보고되는데 최근 여러 연 구에서 자기공명영상을 통하여 진단한 십자인대 손상을 포 함한 인대손상의 동반비율은 기존 보고보다 높으며 반월상 연골판의 손상의 진단에는 매우 유용하다(Fig. 3).14,15) 이 외 에도 특별한 골절의 유형에 따른 연부조직의 호발 손상 부 위도 알려져 있는데 이에 대하여는 각각의 골절의 분류에 서 설명하고자 한다.
전산화 단층 혈관촬영은 전통적인 혈관촬영술보다 검사 가 용이하고 동시에 골절에 대한 평가가 가능하며 널리 시
행되고 있다.8) 혈관촬영은 고에너지 손상에서 혈관손상이 의심되거나 구획증구군이 동반된 경우 필요할 수 있다.
2. 치료의 원칙 및 골절의 정복
경골 고평부의 골절을 치료하는 데 있어서 중요한 원칙 은 관절면의 조화를 회복시켜 주는 것과 하지의 정렬을 회 복하고 하지 길이를 유지시켜 주는 것이다.16,17) 따라서 수 술 전 영상 검사를 통하여 골절의 양상을 정확하게 파악하 고 이를 통하여 다양한 접근법을 통해 관절면을 정복시키 는 것이 중요하다. 수술 중 관절면 정복을 확인하기 위한 방법에는 X-선 투시기를 이용하거나 관절경을 사용하거나 또는 직접 관절 절개를 하여 확인하는 방법 등이 있다. 이 들 방법 중 관절면 함몰의 위치와 정도, 수술자의 선호도 및 숙련도 등을 고려하여 선택할 수 있다. X-선 투시기 사 용은 가장 손쉬운 방법이다(Fig. 4).18,19) 수술 전 전산화 단층촬영을 통하여 함몰된 관절면의 부위를 확인하고 X-선 투시기로 관찰하면서 함몰된 부위의 관절면을 서서히 정복 한다. 그러나 관절면의 함몰을 정확하게 정복하기에는 다 소 제약이 있으며 골절의 정복 및 금속판과 나사못 고정 시에 도움을 받기 때문에 대개의 경우 수술에 필수적이기 는 하나 X-선의 특성상 연골부위의 직접 확인이 불가능하 다. 그로 인해 관절면의 불완전한 정복 등이 있을 수 있고 동반된 연골판 및 인대 손상의 확인이 불가능하다.
직접 관절 절개법은 고에너지 손상으로 발생하는 양과골 절형에서 유용한 방법으로 특히 외측 경골 고평부의 함몰 이 흔하므로 이의 정복에 사용된다. 외측 관절면은 가로지 르는 피부절개를 가하고 외측 반월상 연골판을 경골과에 고정하고 있는 관상 인대에 추가로 절개를 하여 관절에 도 달하게 되고, 이를 통하여 직접적인 관절면의 함몰 상태를 확인할 수 있다. 외측 근위 경골부의 피질골창을 통해 함
Fig. 5. Photograph shows the lateral submeniscal approach in the left knee.
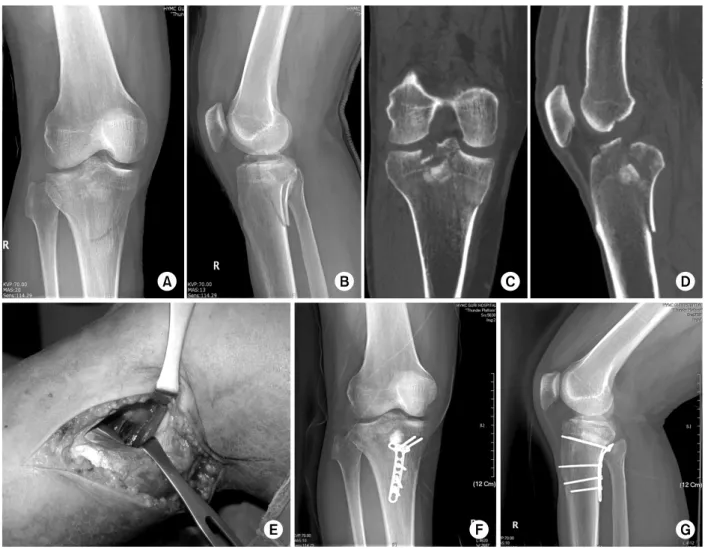
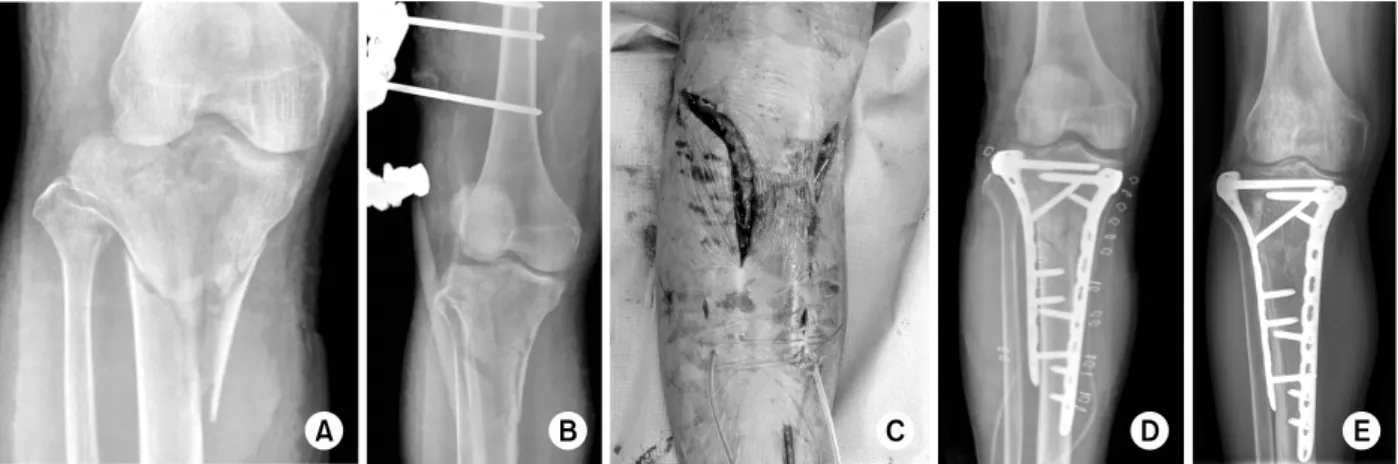
Fig. 6. (A, B) Plain radiographs show a complex tibial plateau fracture. (C, D) Computed tomography images indicating that both the lateral and posteromedial column are involved. (E-G) The posteromedial column was reduced with posteromedial approach and buttressed with a locking compression plate.
몰된 관절면을 정복한 후 연골판과 관절낭은 다시 봉합한 다(Fig. 5).20)
관절경의 사용은 저에너지 손상에서 주로 발생하는 제2 형과 제3형에서 가장 유용하게 사용되며 관절 절개법보다 는 덜 침습적으로 관절면을 관찰할 수 있고 연골판의 절개 가 필요치 않은 장점이 있으나, 관절경 술식에 경험이 많 지 않은 술자에게는 기술적인 어려움이 따를 수 있다.21-23) 관절경의 사용은 동반된 연골판 또는 인대 손상을 직접 확 인하고 동시에 치료할 수 있는 장점이 있으며 보다 정확한 관절면 함몰의 정복이 가능하다.22,24,25)
최근 여러 연구에서 3차원적 전산화 단층촬영을 통해 경 골 고평부의 골절에서 후방의 함몰 혹은 후방전단골절 (posterior shaering fracture)의 빈도가 높게 발생함을 보고
하였다.6,26-28) Barei 등9)은 경골 고평부의 양과 골절 146예
를 대상으로 전산화 단층촬영을 시행한 결과 후내측
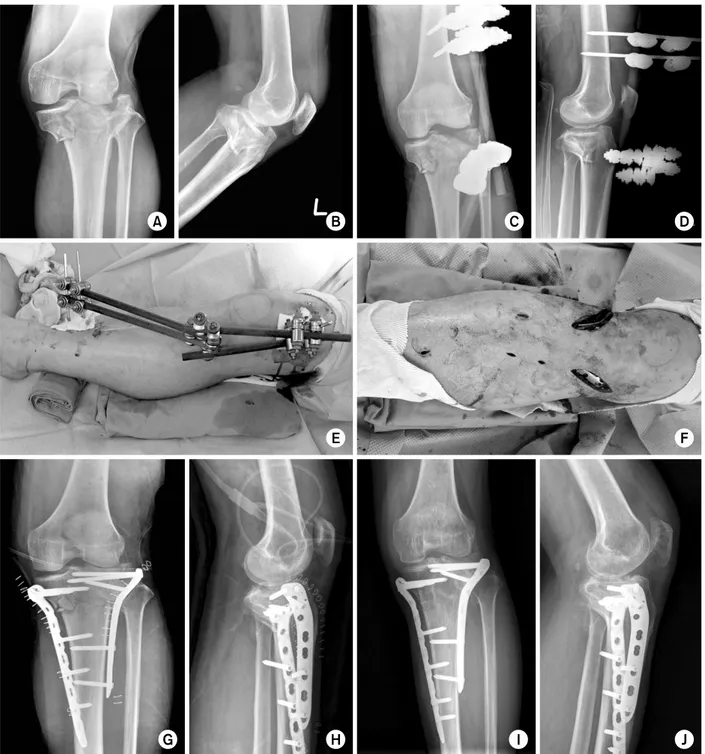
Fig. 7. (A) Plain radiograph shows a complex tibial pla- teau fracture (Schatzker type VI). (B) Photograph shows soft tissue swelling with mul- tiple blisters. (C) Bridging external fixation was useful for maintaining alignment and for improvement of the soft tissue swelling.
(posteromedial) 골절편이 42예(29%)에서 발생함을 확인하 였다. 이러한 골절양상에서는 기존의 전방 혹은 후내측 도 달법으로는 정복이 용이하지 않아 후방도달법을 이용한 골 절의 정복과 고정이 시행되고 좋은 결과를 보여주고 있다 (Fig. 6).28-30) 경골 고평부 골절에서 후외측 골절의 동반 빈도는 7%-71%까지 다양하게 보고되며 이에 대해 대개 전 외측 도달법을 통하여 정복과 고정이 시행된다.31) 그러나 후외측 골편이 주 골편일 경우 전외측 도달법으로 정복과 고정이 어려우며 최근 후외측 골편에 대하여 후외측 도달 법을 통한 정복 및 고정이 다양한 형태로 시행되고 있
다.32-34) 그러나 후외측 도달법은 수술방법이 비교적 어렵고
주변의 혈관과 인대 및 근육에 의한 골절 부위의 정복과 고정이 어려울 수 있으므로 주의를 요한다.35,36)
경골 고평부 골절에서 관절면의 정복과 함께 중요한 요 소는 하지 정렬이다. 이는 관절면의 정복이 불충분한 경우 에도 하지의 정렬을 중립으로 유지시켜 주면 만족할 만한 임상 결과를 가져오는 것으로 알려져 있기 때문이다.37-39) 하지의 정렬을 회복시키기 위해서는 수술 전 반대측 하지의 방사선 사진을 촬영하여 환자의 생리적인 하지의 정렬을 확 인하여 환자에 맞는 정렬을 맞추도록 노력하여야 한다. 경 골 고평부 골절에서 흔히 비골 골절이 동반될 수 있는데 비골 근위부와 주위의 해부학적 구조물은 슬관절의 안정성 에 중요한 기계적 지주 역할을 한다. 따라서 비골 골절의 유무가 예후에 영향을 미칠 수 있으며 비골 골절이 있을 때 내반 혹은 외반 변형이 발생할 수 있으므로 주위를 요 한다. 또한 비골의 골절이 동반된 경우는 후외측의 함몰골 절이 흔히 동반될 수 있으며 무릎 외측의 통증과 슬와부 근육(hamstring muscles)의 긴장을 가져오게 되는 경우가 많으므로 이에 대한 세심한 관찰 및 치료가 요구된다.40,41)
3. 골절 고정 방법의 발전
최근 잠금 금속판(locking plate)의 발전으로 다양한 종류 의 precontoured periarticular plate와 locking plate가 사용 되고 있다.18,42-47) 외과 분리 함몰 골절에서는 관절면의 정 복과 유지가 가장 중요하므로 금속판은 경골 근위부의 해부 학적 모양대로 제작되어 지지대로서 사용할 수 있고 여러 개의 잠금 나사를 통하여 정복된 관절면을 유지할 수 있다.
양과 골절을 포함한 고에너지 손상의 경우 골절 정렬의 유 지 및 연부조직의 손상을 줄이는 것이 중요하다. 잠김 금속 판은 기존의 금속판에 비하여 골막 손상을 줄여주고 금속판 과 골간의 불필요한 방해 요인을 없애 주어 생물학적 골유 합의 이점을 얻을 수 있다. 또한 최소 침습 경피적 골유합 술이 가능하여 연부조직의 손상도 줄일 수 있는 장점을 가 지고 있다. 여러 저자들에 의해서 외측에 단일 잠김 금속판 을 이용하여 최소 침습 고정술을 시행한 후 좋은 결과가 보고되었다.44,46,48) 그러나 경골 내과의 시상면상의 골절이 있는 경우 고정의 실패가 발생할 수 있어 이러한 경우에는 내측에도 금속판 고정을 시행할 것을 추천하였다. 최근에는 내측과 외측에 두 개의 접근법을 통한 이중 금속고정술이 널리 사용되고 있으며9,46,49-51)
이때 후방에 함몰 혹은 골편 이 있을 경우 적극적인 후방 도달법 혹은 후외측 도달법을 통하여 정복 및 고정을 시행한다.28,30,32,52,53)
고에너지 손상 에서 연부조직이 손상 및 전위가 심한 경우에는 외고정 장 치를 이용하여 임시적으로 골절을 고정하여 길이와 정렬을 유지시켜 연부조직이 충분히 회복될 때까지 기다렸다가 금 속판 고정술을 시행하는 단계적인 최소 침습적 금속판 고정 술이 바람직하다(Fig. 7).54-57) 임시 외고정 장치(temporary joint spanning external fixation)는 간단하게 삽입되어야만 하고 추후 최종의 치료로 내고정을 하기 위한 자리에는 핀
이 삽입되지 않도록 해야 한다.
과거에는 4.5 mm 금속판과 나사못을 주로 사용하였으 나 현재는 좀 더 작은 3.5 mm 금속판과 나사못으로 대체 되고 있다.45) 3.5 mm 금속판과 나사못은 부피가 작아서 관절면 가까이에 더 많은 수의 나사못을 삽입할 수 있다.
경골 근위부 같은 해면골에서 3.5 mm 나사못은 6.5 mm 또는 4.5 mm 나사못과 비교할 때 동등한 pullout strength 를 갖는 것으로 보고되었다.58) 이러한 여러 개의 구멍을 갖는 작은 금속판과 나사못의 사용으로 관절면의 인접 부 위에서 여러 개의 나사못을 관절면과 평행하게 삽입하는
‘rafting screw’ 기법을 사용할 수 있어 수술 후 관절면의 재함몰을 방지하는 데 효과적이다.59,60)
골절 유형에 따른 처치
1. Schatzker 제1형(AO/OTA 분류 B1, 외과 분리 골절)
1) 골절 양상
경골 외과의 분리(pure cleavage) 골절로 관절면의 함몰 (depression)이 4 mm 이하인 경우로 정의된다.61,62) 모든 경골 고평부 골절의 3%-6% 정도로 빈도가 보고되며 정상 골밀도를 가진 젊은 환자에서 더 흔한 것으로 알려져 있 다. 단순 방사선 소견상에서는 뚜렷이 확인되지 않을 수 있으며 함몰 정도를 정확히 알 수 없는 경우가 많아 제2형 과 혼돈될 수 있다. 수상기전은 외반력 및 축성 하중(axial loading)에 의해 발생할 수 있으며 내측측부인대 및 전방 십자인대 손상이 동반될 수 있다.
2) 치료
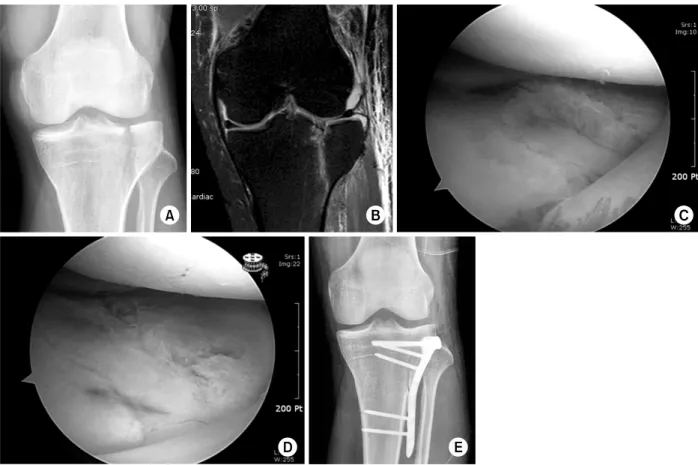
대개의 경우 골편이 커서 내전력을 가하면 해부학적 정 복이 잘된다. 가끔 외측 반월연골판이 골편 사이에 감입되 어 정복을 방해하는 수도 있으며, 이때는 관혈적 정복술을 시행한다. 관절경은 직접적인 골절면의 정복보다는 분리 상태를 확인하고 정복 후 정복상태를 확인하는 데 유용하 다. 골절의 정복 후 수술 중 X-선 투시기 및 관절경을 이 용하여 정복 여부를 확인하고 대개 2개의 6.5 mm의 해면 골나사못(cancellous or cannulated screw)과 washer를 이 용하여 고정하며19,60) 고정이 불충분할 경우 금속판을 이용 한 고정을 시행할 수 있다(Fig. 8).
2. Schatzker 제2형(AO/OTA 분류 B2 또는 B3, 외과 분리 함몰 골절)
1) 골절 양상
경골 외과의 분리와 함몰(depression)이 동반된 골절로
정상 내측 고평부의 관절면과 함몰된 외측 고평부의 수직 거리가 4 mm 이상인 경우로 정의된다.62) 전후방 단순방사 선 소견상에서 함몰이 뚜렷이 관찰되지 않는 경우가 많아 주의를 요하며 따라서 제1형 골절과 혼동되는 경우가 많 다. 경골 고평부 골절 중 가장 흔한 골절 양상으로 보고되 며 골감소가 있는 40대 이후의 환자에서 더 흔한 것으로 알려져 있다. 함몰의 양상은 다양하게 나타나나 외측 고평 부의 전방에 발생하는 경우가 많으며 비골두를 동반한 외 측 고평부 전체가 함몰된 경우도 있다. 수상기전은 외반력 에 의해 발생할 수 있으며 가장 흔한 동반손상은 내측측부 인대 손상이며 외측 반월상 연골 파열 또한 동반될 수 있 다.
2) 치료
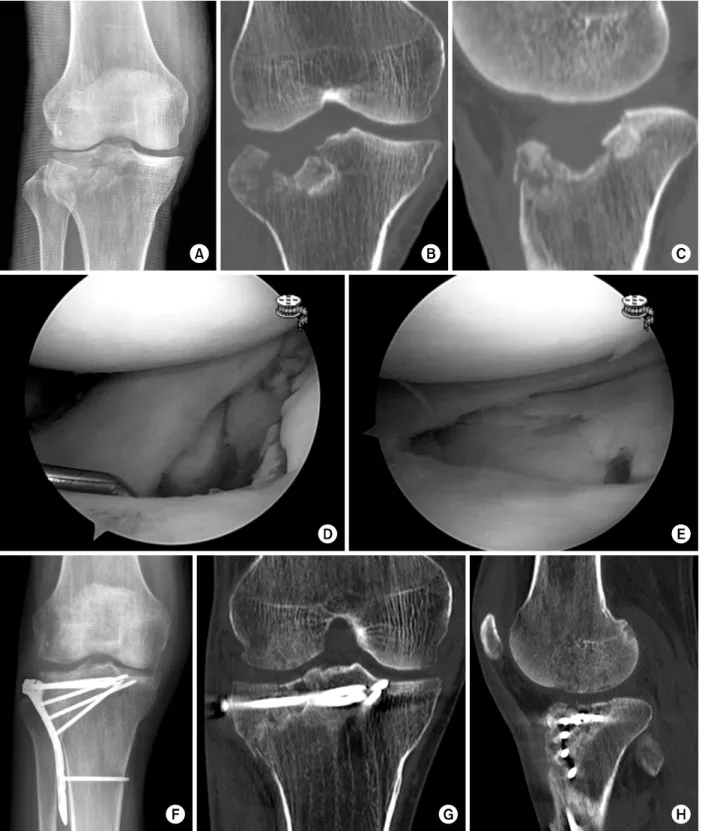
함몰된 부위 관절면의 해부학적인 정복이 가장 중요하 다. 관절경을 이용한 정복 방법은 먼저 전방십자인대 경골 터널 유도장치(anterior cruciate ligament tibia guide)를 이 용하여 외측 근위 경골부로부터 유도강선(guide pin)을 위 치시키고 유관확공기(cannulated reamer)를 삽입하여 피질 골창을 만든다.22,25) 이후 관절경으로 함몰된 관절면을 관찰 하며 피질골창을 따라 삽입된 충격봉(impactor)을 이용하여 함몰된 골편을 정복한다(Fig. 9). 외측 반월상 연골판 전각 의 변연부 파열이 동반되는 경우가 있어 관절경적 연골판 봉합술을 동시에 시행할 수 있다.63) 그러나 고에너지 손상 에서 후방 관절낭의 손상이 있는 경우 등은 관절경 시행을 위한 생리식염수의 주입이 관절 외로 누출되면서 무릎 후 방의 신경혈관계를 압박할 가능성이 있어 주의가 필요하 다. 수술자의 선호도에 따라 외측 관절면에서 종으로 관절 절개를 시행한 후 연골판하 접근법(submeniscal approach) 을 통하여 정복을 시행할 수 있다.3)
골절부의 고정은 외측 경골 근위부에 해부학적 모양대로 제작된 3.5 mm 잠금 금속판(locking plate)과 나사못을 이 용하여 시행한다.50) 함몰의 정복을 통하여 만들어진 골간 단의 골결손에 대해서는 자가골이나 동졸골 또는 골 대체 물을 통해 충전한다.64)
3. Schatzker 제3형(국소 함몰 골절)
1) 골절 양상
경골 외과의 함몰(pure compression) 골절로 경골 고평 부에 대한 축성 압박력에 의해 발생한다. 모든 경골 고평 부 골절의 36%까지 보고되며 골다공증이 동반된 고령환자 에서 흔하게 발생한다. 전후방 방사선 소견상에서 뚜렷이 관찰되지 않는 경우가 많아 시상면 방사선 소견 및 전산화 단층촬영 등을 통하여 확인될 수 있다.
Fig. 8. (A, B) Plain radiograph and magnetic resonance image show a Schatzker type I fracture. (C) Arthroscopic finding shows step-off of the lateral tibial plateau, (D, E) which was reduced with arthroscopic reduction and internal fixation using a 3.5 mm locking compression plate on the lateral side.
2) 치료
제2형과 같이 함몰된 관절면을 해부학적으로 정복하는 것이 중요하다. 관절면의 정복에는 관절절개, X-선 투시기 및 관절경을 이용하여 시행할 수 있다. 제2형과 함께 관절 경을 이용한 함몰부의 정복술이 가장 유용한 양상이다. 제 2형과 달리 외측 고평부 변연부가 온전하므로 함몰부 원위 부에 창문을 만들어 그곳으로 골막 박리기 혹은 충격봉 (impactor)을 넣어 들어올린다. 이때 생기는 골결손은 골 이식으로 채운다. 6.5 mm 해면 골 나사나 잠금 금속판을 이용한 지주 금속판으로 정복된 관절면을 유지시킨다.
4. Schatzker 제4형(AO/OTA 분류 B형 또는 total condylar fracture, 단독 내과 골절)
1) 골절 양상
제4형은 경골 내과의 분리 혹은 함몰 골절이다. 손상기 전은 내반력 및 축성 하중(axial loading)에 의해 발생할 수 있으며 이로 인하여 외측측부인대를 포함한 후외측 인 대 복합체 및 내측 반월상 연골 파열이 동반될 수 있
다.3,16) 제4형에서 주 골절선은 내과 관절면 자체는 대개
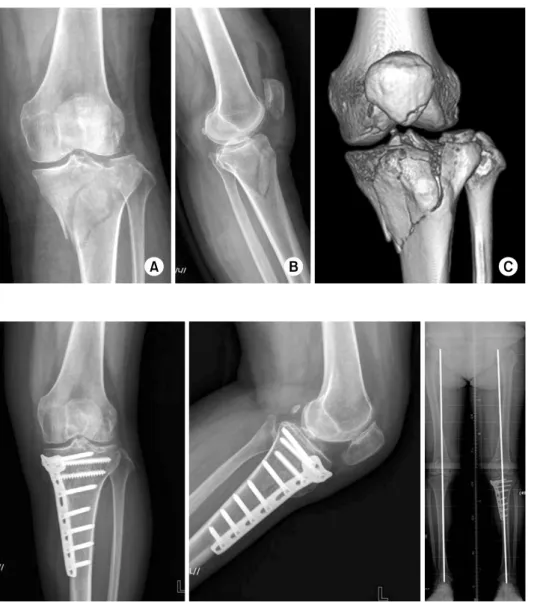
침범하지 않으며 외상방으로 진행하면서 외과 관절면을 일 부 침범하는 경우가 많다. 따라서 외과 관절면에는 분쇄가 동반되는 경우가 많고 경골극 주위로 분쇄가 동반되어 전 후방십자인대 견열 골절과 유사한 양상을 보일 수 있다 (Fig. 10). 이러한 골절은 경골 고평부 골절의 10%에서 관 찰될 수 있고 젊은 환자에서 고에너지 손상에 의해 주로 발생되며 수상 당시 탈구 혹은 아탈구가 자연 정복된 양상 임을 유념하여야 한다. 따라서 비골 신경 및 슬와 동맥 손 상이 동반될 수 있고 구획증후군이 발생할 수 있으므로 주 의 깊은 초기 진찰이 필요하다.3,8) 고령환자에서도 저에너 지 손상에 의해 제4형 골절이 발생할 수 있으며 이러한 경 우에는 동반손상이 드물다.
2) 치료
외과 관절면의 일부가 간단부를 통해 간부에 연결되어 있으므로 관혈적 정복과 해면골 나사 및 내측 지지 금속판 고정이 필요하다. 골절의 정복 시 외측과 달리 골절부 이 하의 하지 전체가 내측으로 향하는 내반된 형태로 고정될
Fig. 9. (A-C) Plain radiograph and computed tomography scan show a Schatzker type II fracture. (D) Arthroscopic finding shows a depressed fracture of the lateral tibial plateau, (E-H) which was reduced with arthroscopic reduction and internal fixation using a 3.5 mm locking compression plate with bone grafting.
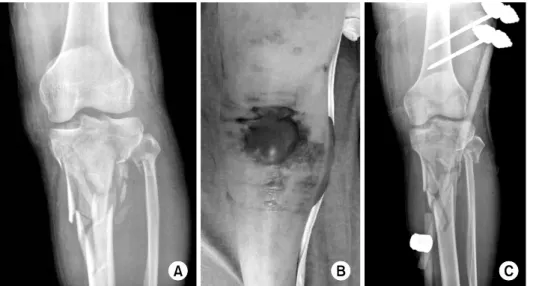
Fig. 10. (A, B) Plain radio- graphs show. (C) The 3-di- mensional computed tomogra- phy scan shows fracture geo- metry in the lateral tibial plateau, which divides ante- rior and posterior fragment.
Fig. 11. Schatzker type IV fracture treated with a lock- ing compression plate using a midline skin incision shows good postoperative alignment of the lower limb.
수 있으므로 주의를 요한다(Fig. 11).7)
정복을 위한 도달법으로는 대개 전내측 도달법을 통하여 관혈적 정복술이 시도된다. 전내측 피부절개를 가하고 거 위발건을 노출시킨 후 X-선 투시영상기를 통하여 정복을 시도하고 금속판은 거위발건의 심부에 위치시킨다. 이때 내측반월상 연골판은 대개 노출시키지 않는다.
그러나 내과의 골절편이 시상면으로 분리되어 있거나 연 부조직의 감입이 있는 경우 그리고 후방십자인대 견열골절 이 동반된 경우 등은 전내측 도달법으로 정복이 어렵다. 이 러한 경우 후방도달법을 이용한 골절의 정복술이 추가적으 로 사용될 수 있으며 이는 주 골절선을 모두 노출시켜 감입 된 연부조직을 잘 제거할 수 있고 골편을 입체적으로 조절 하여 해부학적 정복을 용이하게 시행할 수 있다.28,30) 또한 후방십자인대 견열골절이 있는 경우 동시에 정복하고 고정 이 가능하다. 후방도달법은 후방십자인대 견열골절 고정에
흔히 사용되는 후내측 도달법으로 시행될 수 있으며 이는 별도의 자세 변화 없이 수술대를 기울이는 방법을 이용하 여 접근이 가능하다. 후방 피부 절개 후 비복근의 내측두 를 외측으로, 그리고 반막근(semimembranosus muscle)을 내측으로 젖히고 슬와근을 박리하면 경골내과의 후방접근 이 가능하다(Fig. 6). 후방십자인대 견열골절에 대한 고정 으로는 나사못만으로도 견고한 고정을 얻을 수 있으며 주 골편의 고정을 위해서 필요하면 3.5 mm 혹은 4.5 mm 잠 김 금속판을 이용하여 고정할 수 있다.
5. Schatzker 제5형(양과 골절)
1) 골절 양상
내과와 외과가 모두 침범되나 중앙의 골간단과 골간부 사이에 연결이 남아있는 골절이다. 따라서 제5형 골절은
Fig. 12. (A, B) Plain radio- graphs show a Schatzker type V fracture (C, D) that was treated with percutaneous pla- ting using a locking compre- ssion plate on the lateral side.
골간단과 골간부사이의 연결의 유지 여부에 따라 구별된 다. 관절면의 함몰은 외측 경골 관절면에 흔히 발생되며 과간 융기부(intercondylar eminence)의 골절이 동반될 수 있다. 모든 경골 고평부 골절의 3%로 빈도가 보고되며 고 에너지 손상에 의해 발생한다. 손상기전은 대개 복합적이 며 내반 혹은 외반력에 동반된 축성 하중(axial loading)에 의해 발생할 수 있으며 이로 인하여 반월상 연골판 변연부 파열 목은 전방십자인대 견열골절 등이 동반될 수 있다.
제4형과 같이 제5형 및 제6형 골절에서도 비골신경 및 슬 와동맥 손상이 동반될 수 있고 구획증후군이 발생할 수 있 으므로 면밀한 이학적 검사가 필수적이다.
2) 치료
초기 처치로는 부목고정 및 임시적 외고정술(temporary external fixation)을 시행할 수 있다. 대부분의 경우 고에 너지 손상으로 심한 연부조직 손상을 동반하고 있으므로 연부조직의 부종을 감소시키고 감염의 확률을 줄이기 위하 여 임시적 외고정술을 먼저 시행하고 근위 경골부에 피부 주름이 잡히거나 연부조직이 충분히 회복될 때까지 기다렸 다가 금속판 고정술을 시행하는 단계적인 최소 침습적 금 속판 고정술이 추천된다.54-56) 이때 외고정술의 핀의 삽입은 단계적인 금속판 고정술의 위치를 고려하여 위치시켜야 한 다. 비교적 과거에 Moore 등2)과 Young 및 Barrak4)의 연 구에서는 제5형 골절에서 광범위한 피부 및 연부조직의 절 개로 인한 내측 및 외측 금속판 고정술 후 심부조직 감염 을 23%-88%까지 보고하였다.9) Gosling 등44)은 양과 골절 에서 외측에 단일 잠김 금속판을 이용하여 최소 침습 고정 술을 시행하고 좋은 결과를 보고하였다(Fig. 12). Weaver 등48)은 경골 내과의 시상면상의 골절이 있는 경우 고정의
실패가 발생할 수 있어 이러한 경우 내측에도 금속판 고정 을 시행할 것을 추천하였다.
각 고정방법에 대한 이견이 있으나 외측 및 내측 두개 의 도달법을 이용한 이중 금속판 고정법에 대한 유용성과 좋은 결과들이 보고된다.9,46,51) 제5형 골절에서는 중앙의 비 관절면만 온전하므로 관절선의 높이의 기준점이 애매하여 정복이 어렵다. 외과는 전외측 도달법으로 골절부를 노출 시키고 외측 반월상 연골판과 경골 사이의 관상 인대에 추 가로 절개를 하여 관절에 도달하게 되고(submeniscal ap- proach) 함몰된 관절 골편을 노출시켜 관절면을 정복하고 금속판으로 고정한다. 이때 X-선 투시영상기를 이용하여 정복 여부를 함께 확인하고 골간단부의 골결손에 대해서는 골이식을 시행한다. 내과는 주로 분쇄나 관절면의 함몰 없 이 하나의 큰 골편을 이루므로 대개 관절 절개 없이 전내 측 도달법을 이용하여 정복한 후 금속판으로 고정한다(Fig.
13). 여러 저자들은 양과 골절에 대하여 외측 및 후내측 두개의 도달법을 이용한 이중 금속판 고정법에 대한 유용 성과 좋은 결과들을 보고하였다.9,49) 후내측 도달법은 금속 판이 경골 근위부의 후면에 위치하여 골편을 앞으로 지지 해 주는 데 장점이 있으며 골절부의 정복이 용이하며 연부 조직의 보존이 용이한 장점으로 인하여 심부조직 감염률을 4%-8%까지 감소시킬 수 있다고 보고되고 있다.65,66)
6. 제6형(AO/OTA 분류 C, 골간단-골간 분리 골절)
1) 골절 양상
제5형과 마찬가지로 양과를 모두 침범하나 간단부와 간 부사이의 연결이 소실된 양상이다. 양과의 골절양상은 다 양하며 모든 형태의 골절양상이 나타날 수 있다. 모든 고
Fig. 13. Schatzker type V fracture was initially managed with temporary external fixation (A-E) and treated with a submeniscal approach and dual plating method using a locking compression plate (LCP) on the lateral side and LCP T-plate on the medial side (F-H). The fracture was healed without complication at 14 months after operation (I, J).
평부 골절의 20%의 빈도로 보고된다. 손상기전은 복합적이 며 1/3에서 개방성 골절의 형태로 나타난다. 광범위한 연 부조직 손상으로 인하여 30%의 구획증후군이 보고되었고 슬와 동맥이나 비골 신경 등의 손상 가능성이 있기 때문에 철저한 신경 및 혈관계의 검사가 필수적이다.12-67) 제5형에
서와 유사하게 대개 내과 골편은 분쇄가 별로 없이 하나의 큰 골편으로 이루어지고 외과는 관절면의 분쇄 및 함몰이 있으며 후방십자인대 부착부 견열 골절이 동반될 수 있다.
간단부에는 가해진 외력에 따라 다양한 분쇄가 동반된다.
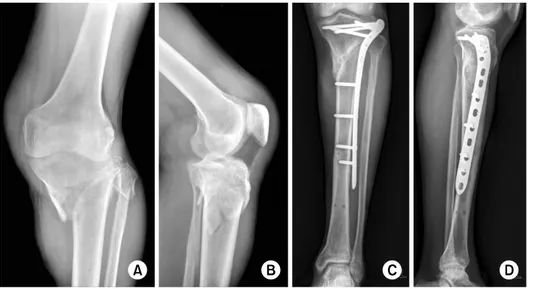
Fig. 14. (A-D) Schatzker type VI open fracture with posterior hip dislocation was treated with internal fixation using locking compression plate (LCP) on the lateral side and LCP T-plate on the medial side after temporary maintenance of the limb length and reduction with an external fixator. (E) The fracture was healed without complication at 27 months after operation.
2) 치료
제6형 골절은 치료하기 가장 어려운 골절형이다. 관절면 의 골절편이 경골 간부 골절로 인해 지지 기반을 잃었기 때문에 정복이 어렵고, 대부분의 경우 고에너지 손상이므 로 연부조직 손상이 많고 골절도 분쇄상이 많기 때문이다.
초기 처치는 제5형에서와 마찬가지로 외고정 장치를 이용 하여 임시적으로 골절을 고정한 다음 연부조직이 충분히 회복된 후 단계적인 금속판 고정술이 추천된다.54,55,68) 혼성 외고정 장치를 이용한 치료는 1990년대까지 각광을 받았으 며 연부조직과 관련된 심각한 합병증의 빈도를 낮추는 것 으로 보고되었다. 그러나 핀 주위 감염으로 인한 합병증이 흔히 발생하였고 장기간 외고정 장치를 착용함으로써 수반 되는 여러 가지 문제가 지속되었다. 최근 연구에서도 잠김 금속판의 개발과 가교형 외고정 장치 후 연부조직이 회복 된 후 시행되는 금속판 고정술의 발전으로 혼성 외고정 장 치를 이용한 치료는 현저하게 감소하고 있는 것으로 보고 하였다.69) 따라서 제6형에서도 제5형과 마찬가지로 금속판 으로 고정하기 전에 가교형 외고정 장치로 임시고정하여 연부조직이 회복된 후 수술하는 것이 권장된다.
과거에는 정중앙 전방도달법을 통해 양과 골절을 모두 정복하고 금속판을 고정하는 방법이 사용되었으나 연부조 직 괴사 및 감염 등의 합병증이 빈번하게 발생하며 근래에 는 내측과 외측에 8 cm 이상 간격의 두개의 도달법을 이 용하여 제5형에서와 같이 효과적인 정복과 고정을 시행한 다(Fig. 14). 3차원적 영상 기술의 발달로 후방 관절면에 대한 관심이 높아졌으며 전방도달법 만으로 골절의 정확한 정복이 이루어지지 않는 경우가 많아 내측 도달법의 경우 후내측 도달법이 흔히 사용된다. 그러나 후내측 도달법으 로도 효과적인 정복 및 고정을 얻기가 어려운 시상면에 주
골절면이 있는 골절로 후면의 전위가 심하거나 후방십자인 대 견열골절 골절이 동반된 경우 후방도달법을 통해 3차원 적인 정복술을 시행하여야 한다.28,30,53,70)
후외측 골편이 크 거나 함몰이 심할 경우는 후외측 도달법을 통한 골절 정복 및 고정을 고려할 수 있다.
함몰된 골편의 정복 후 시행하는 고정물은 관절골편의 지연함몰을 방지하기 위하여 연골하골의 직하방에 3-4개의 3.5 mm 금속나사를 삽입하는 rafting screw technique을 사용할 수 있으며 잠김 금속판의 나사를 이용하여 정복을 유지할 수 있다.71) 금속판은 생역학적 연구결과에 근거하 여 3.5 mm 금속판의 사용이 추천되는 추세이다.45)
결 론
경골 고평부 골절은 슬관절의 관절면의 골절을 포함하며 동반손상이 흔히 발생하므로 이에 대한 올바른 이해와 해 부학적 지식이 요구되는 골절로서 적절한 치료를 통하여 외상성 관절염을 최소화하고 슬관절의 강직이 없는 기능적 인 관절로의 수복이 필수적이다. 이를 위하여는 관절면과 골절의 정확한 정복 및 견고한 고정을 기반으로 한 조기 운동이 중요하며 동시에 전체적인 하지의 정렬과 길이를 건측과 같게 맞추어 주는 노력이 요구된다 하겠다. 고에너 지 손상에서 연부조직 손상이 심한 경우 임시적 외고정술 을 통하여 회복한 후 면밀한 계획을 세워 치료하는 것이 중요하다. 골절에 따라 양상이 다양하나 최근 발전된 3차 원적 전산화 단층촬영과 자기공명영상을 통하여 각 골절에 따른 골절양상과 동반손상을 정확히 파악하여 그에 맞는 다양한 도달법과 고정방법을 선택하는 것이 좋은 결과를 얻는 데 필수적이다.
감사의 글
본 논문의 저자들은 Fig. 6의 사진을 제공해주신 박기철 교수님(한양대학교 구리병원)께 감사드립니다.
References
1) Lin S, Mauffrey C, Hammerberg EM, Stahel PF, Hak DJ: Surgical site infection after open reduction and in- ternal fixation of tibial plateau fractures. Eur J Orthop Surg Traumatol, 24: 797-803, 2014.
2) Moore TM, Patzakis MJ, Harvey JP: Tibial plateau fractures: definition, demographics, treatment rationale, and long-term results of closed traction management or oper- ative reduction. J Orthop Trauma, 1: 97-119, 1987.
3) Scott WN: Insall & scott surgery of the knee. 4th ed.
Philadelphia, Churchill Livingstone: 1133-1146, 2006.
4) Young MJ, Barrack RL: Complications of internal fix- ation of tibial plateau fractures. Orthop Rev, 23: 149-154, 1994.
5) Brunner A, Horisberger M, Ulmar B, Hoffmann A, Babst R: Classification systems for tibial plateau frac- tures; does computed tomography scanning improve their reliability? Injury, 41: 173-178, 2010.
6) Doornberg JN, Rademakers MV, van den Bekerom MP, et al: Two-dimensional and three-dimensional com- puted tomography for the classification and character- isation of tibial plateau fractures. Injury, 42: 1416-1425, 2011.
7) Macarini L, Murrone M, Marini S, Calbi R, Solarino M, Moretti B: Tibial plateau fractures: evaluation with multidetector-CT. Radiol Med, 108: 503-514, 2004.
8) Markhardt BK, Gross JM, Monu JU: Schatzker classi- fication of tibial plateau fractures: use of CT and MR imaging improves assessment. Radiographics, 29: 585-597, 2009.
9) Barei DP, Nork SE, Mills WJ, Coles CP, Henley MB, Benirschke SK: Functional outcomes of severe bicondylar tibial plateau fractures treated with dual incisions and me- dial and lateral plates. J Bone Joint Surg Am, 88:
1713-1721, 2006.
10) Lobenhoffer P: Posterolateral transfibular approach to ti- bial plateau fractures. J Orthop Trauma, 25: e31; author reply e31, 2011.
11) Cannada LK, Anglen JO, Archdeacon MT, Herscovici
D Jr, Ostrum RF: Avoiding complications in the care of fractures of the tibia. Instr Course Lect, 58: 27-36, 2009.
12) Chang YH, Tu YK, Yeh WL, Hsu RW: Tibial plateau fracture with compartment syndrome: a complication of higher incidence in Taiwan. Chang Gung Med J, 23:
149-155, 2000.
13) Gardner MJ, Yacoubian S, Geller D, et al: The in- cidence of soft tissue injury in operative tibial plateau fractures: a magnetic resonance imaging analysis of 103 patients. J Orthop Trauma, 19: 79-84, 2005.
14) Mui LW, Engelsohn E, Umans H: Comparison of CT and MRI in patients with tibial plateau fracture: can CT findings predict ligament tear or meniscal injury? Skeletal Radiol, 36: 145-151, 2007.
15) Shepherd L, Abdollahi K, Lee J, Vangsness CT Jr:
The prevalence of soft tissue injuries in nonoperative tibial plateau fractures as determined by magnetic resonance imaging. J Orthop Trauma, 16: 628-631, 2002.
16) Marsh JL, Slongo TF, Agel J, et al: Fracture and dis- location classification compendium - 2007: Orthopaedic Trauma Association classification, database and outcomes committee. J Orthop Trauma, 21: S1-S133, 2007.
17) Tejwani NC, Hak DJ, Finkemeier CG, Wolinsky PR:
High-energy proximal tibial fractures: treatment options and decision making. Instr Course Lect, 55: 367-379, 2006.
18) Biggi F, Di Fabio S, D'Antimo C, Trevisani S: Tibial plateau fractures: internal fixation with locking plates and the MIPO technique. Injury, 41: 1178-1182, 2010.
19) Koval KJ, Sanders R, Borrelli J, Helfet D, DiPasquale T, Mast JW: Indirect reduction and percutaneous screw fixation of displaced tibial plateau fractures. J Orthop Trauma, 6: 340-346, 1992.
20) Lowe JA, Tejwani N, Yoo BJ, Wolinsky PR: Surgical techniques for complex proximal tibial fractures. Instr Course Lect, 61: 39-51, 2012.
21) Abdel-Hamid MZ, Chang CH, Chan YS, et al:
Arthroscopic evaluation of soft tissue injuries in tibial pla- teau fractures: retrospective analysis of 98 cases.
Arthroscopy, 22: 669-675, 2006.
22) Burdin G: Arthroscopic management of tibial plateau fractures: surgical technique. Orthop Traumatol Surg Res, 99: S208-S218, 2013.
23) Chiu CH, Cheng CY, Tsai MC, et al: Arthroscopy-as- sisted reduction of posteromedial tibial plateau fractures
with buttress plate and cannulated screw construct.
Arthroscopy, 29: 1346-1354, 2013.
24) Fowble CD, Zimmer JW, Schepsis AA: The role of ar- throscopy in the assessment and treatment of tibial plateau fractures. Arthroscopy, 9: 584-590, 1993.
25) Kim DH, Lee GC, Choi KY, Cho SW, Ha SH:
Arthroscopic assisted intra-articular reduction and internal fixation of tibia plateau fracture. J Korean Fract Soc, 26:
191-198, 2013.
26) Chang SM, Wang X, Zhou JQ, Huang YG, Zhu XZ:
Posterior coronal plating of bicondylar tibial plateau frac- tures through posteromedial and anterolateral approaches in a healthy floating supine position. Orthopedics, 35:
583-588, 2012.
27) Cherney S, Gardner MJ: Bicondylar tibial plateau frac- tures: assessing and treating the medial fragment. J Knee Surg, 27: 39-45, 2014.
28) Luo CF, Sun H, Zhang B, Zeng BF: Three-column fix- ation for complex tibial plateau fractures. J Orthop Trauma, 24: 683-692, 2010.
29) He X, Ye P, Hu Y, et al: A posterior inverted L-shaped approach for the treatment of posterior bicondylar tibial plateau fractures. Arch Orthop Trauma Surg, 133: 23-28, 2013.
30) Oh JK, Oh CW, Hahn SB, Roh KJ, Lee KH:
Treatment of complex tibial plateau fractures: a modified patient positioning for the combined anterior and posterior approaches. J Korean Fract Soc, 19: 396-400, 2006.
31) Partenheimer A, Gösling T, Müller M, et al:
Management of bicondylar fractures of the tibial plateau with unilateral fixed-angle plate fixation. Unfallchirurg, 110: 675-683, 2007.
32) Solomon LB, Stevenson AW, Baird RP, Pohl AP:
Posterolateral transfibular approach to tibial plateau frac- tures: technique, results, and rationale. J Orthop Trauma, 24: 505-514, 2010.
33) Tao J, Hang DH, Wang QG, et al: The posterolateral shearing tibial plateau fracture: treatment and results via a modified posterolateral approach. Knee, 15: 473-479, 2008.
34) Zhang W, Luo CF, Putnis S, Sun H, Zeng ZM, Zeng BF: Biomechanical analysis of four different fixations for the posterolateral shearing tibial plateau fracture. Knee, 19: 94-98, 2012.
35) Chen WT, Zhang YQ, Chang SM: Posterolateral ap-
proach for plating of tibial plateau fractures and the risk of injury to the anterior tibial vessels. J Orthop Trauma, 27: e228-e229, 2013.
36) Huang YG, Chang SM: The posterolateral approach for plating tibial plateau fractures: problems in secondary hardware removal. Arch Orthop Trauma Surg, 132:
733-734, 2012.
37) Apley AG: Fractures of the tibial plateau. Orthop Clin North Am, 10: 61-74, 1979.
38) DeCoster TA, Nepola JV, el-Khoury GY: Cast brace treatment of proximal tibia fractures. A ten-year follow-up study. Clin Orthop Relat Res, (231): 196-204, 1988.
39) Drennan DB, Locher FG, Maylahn DJ: Fractures of the tibial plateau. Treatment by closed reduction and spica cast. J Bone Joint Surg Am, 61: 989-995, 1979.
40) Bozkurt M, Turanli S, Doral MN, et al: The impact of proximal fibula fractures in the prognosis of tibial plateau fractures: a novel classification. Knee Surg Sports Traumatol Arthrosc, 13: 323-328, 2005.
41) Choi JY, Shin YW, Lee BJ: Analysis of risk factors for the posterolateral articular depression and status of post- erolateral fragment in lateral condylar and bicondylar tibial plateau fractures with joint depression. J Korean Fract Soc, 26: 241-247, 2013.
42) Cho KY, Oh HS, Yoo JH, Kim DH, Cho YJ, Kim KI:
Treatment of schatzker type V and VI tibial plateau frac- tures using a midline longitudinal incision and dual plating. Knee Surg Relat Res, 25: 77-83, 2013.
43) Cift H, Cetik O, Kalaycioglu B, Dirikoglu MH, Ozkan K, Eksioglu F: Biomechanical comparison of plate-screw and screw fixation in medial tibial plateau fractures (Schatzker 4). A model study. Orthop Traumatol Surg Res, 96: 263-267, 2010.
44) Gosling T, Schandelmaier P, Muller M, Hankemeier S, Wagner M, Krettek C: Single lateral locked screw plat- ing of bicondylar tibial plateau fractures. Clin Orthop Relat Res, 439: 207-214, 2005.
45) Hasan S, Ayalon OB, Yoon RS, et al: A biomechanical comparison between locked 3.5-mm plates and 4.5-mm plates for the treatment of simple bicondylar tibial plateau fractures: is bigger necessarily better? J Orthop Traumatol, 15: 123-129, 2014.
46) Jiang R, Luo CF, Wang MC, Yang TY, Zeng BF: A comparative study of Less Invasive Stabilization System (LISS) fixation and two-incision double plating for the
treatment of bicondylar tibial plateau fractures. Knee, 15:
139-143, 2008.
47) Kraus TM, Martetschläger F, Müller D, et al: Return to sports activity after tibial plateau fractures: 89 cases with minimum 24-month follow-up. Am J Sports Med, 40: 2845-2852, 2012.
48) Weaver MJ, Harris MB, Strom AC, et al: Fracture pat- tern and fixation type related to loss of reduction in bi- condylar tibial plateau fractures. Injury, 43: 864-869, 2012.
49) Chae IJ, Park SW, Lee SH, Noh W, Kim HJ, Hahn SB: Treatment of Shatzker type VI tibia plateau fracture using lateral and posteromedial dual incision approach and dual plating. J Korean Fract Soc, 22: 252-258, 2009.
50) Musahl V, Tarkin I, Kobbe P, Tzioupis C, Siska PA, Pape HC: New trends and techniques in open reduction and internal fixation of fractures of the tibial plateau. J Bone Joint Surg Br, 91: 426-433, 2009.
51) Zhang Y, Fan DG, Ma BA, Sun SG: Treatment of com- plicated tibial plateau fractures with dual plating via a 2-incision technique. Orthopedics, 35: e359-e364, 2012.
52) Liu YP, Yu GR: Posterolateral approaches for the treat- ment of tibial plateau fractures and total knee arthroplasty.
J Orthop Trauma, 25: e83-e84; author reply e84-85, 2011.
53) Muhm M, Schneider P, Ruffing T, Winkler H: Postero- central approach to the posterior tibial plateau: Recon- struction of tibial plateau fractures and avulsions of the posterior cruciate ligament. Unfallchirurg, 2013 [Epub].
54) Anglen JO, Aleto T: Temporary transarticular external fixation of the knee and ankle. J Orthop Trauma, 12:
431-434, 1998.
55) Egol KA, Tejwani NC, Capla EL, Wolinsky PL, Koval KJ: Staged management of high-energy proximal tibia fractures (OTA types 41): the results of a prospective, standardized protocol. J Orthop Trauma, 19: 448-455; dis- cussion 456, 2005.
56) Haidukewych GJ: Temporary external fixation for the management of complex intra- and periarticular fractures of the lower extremity. J Orthop Trauma, 16: 678-685, 2002.
57) Oh JK: Treatment of complex tibial plateau fractures. J Korean Fract Soc, 18: 349-358, 2005.
58) Westmoreland GL, McLaurin TM, Hutton WC: Screw pullout strength: a biomechanical comparison of large-frag- ment and small-fragment fixation in the tibial plateau. J
Orthop Trauma, 16: 178-181, 2002.
59) Karunakar MA, Egol KA, Peindl R, Harrow ME, Bosse MJ, Kellam JF: Split depression tibial plateau fractures: a biomechanical study. J Orthop Trauma, 16:
172-177, 2002.
60) Koval KJ, Polatsch D, Kummer FJ, Cheng D, Zuckerman JD: Split fractures of the lateral tibial pla- teau: evaluation of three fixation methods. J Orthop Trauma, 10: 304-308, 1996.
61) Schatzker J: Compression in the surgical treatment of fractures of the tibia. Clin Orthop Relat Res, (105):
220-239, 1974.
62) Schatzker J, McBroom R, Bruce D: The tibial plateau fracture. The Toronto experience 1968--1975. Clin Orthop Relat Res, (138): 94-104, 1979.
63) Ruiz-Ibán MÁ, Diaz-Heredia J, Elías-Martín E, Moros- Marco S, Cebreiro Martinez Del Val I: Repair of me- niscal tears associated with tibial plateau fractures: a re- view of 15 cases. Am J Sports Med, 40: 2289-2295, 2012.
64) Mauffrey C, Seligson D, Lichte P, Pape HC, Al-Rayyan M: Bone graft substitutes for articular support and metaphyseal comminution: what are the options?
Injury, 42 Suppl 2: S35-S39, 2011.
65) Chan KK, Resnick D, Goodwin D, Seeger LL:
Posteromedial tibial plateau injury including avulsion frac- ture of the semimembranous tendon insertion site: ancil- lary sign of anterior cruciate ligament tear at MR imaging.
Radiology, 211: 754-758, 1999.
66) Weil YA, Gardner MJ, Boraiah S, Helfet DL, Lorich DG: Posteromedial supine approach for reduction and fix- ation of medial and bicondylar tibial plateau fractures. J Orthop Trauma, 22: 357-362, 2008.
67) Bucholz RW, Court-Brown CM, Heckman JD, Tornetta P: Rockwood and Green’s fractures in adults.
7th ed. Philadelphia, Lippincott: 1780-1831, 2010.
68) Tejwani NC, Achan P: Staged management of high-en- ergy proximal tibia fractures. Bull Hosp Jt Dis, 62: 62-66, 2004.
69) Mahadeva D, Costa ML, Gaffey A: Open reduction and internal fixation versus hybrid fixation for bicondy- lar/severe tibial plateau fractures: a systematic review of the literature. Arch Orthop Trauma Surg, 128: 1169-1175, 2008.
70) Maroto MD, Scolaro JA, Henley MB, Dunbar RP:
Management and incidence of tibial tubercle fractures in
bicondylar fractures of the tibial plateau. Bone Joint J, 95:
1697-1702, 2013.
71) Yoon YC, Oh JK, Oh CW, Sahu D, Hwang JH, Cho
JW: Inside out rafting K-wire technique for tibial plateau fractures. Arch Orthop Trauma Surg, 132: 233-237, 2012.