24
•교신저자: 김민의, 순천향대학교 의과대학 부천병원 비뇨기과 경기도 부천시 원미구 중동 1174 우편번호 420-767 Tel: 032-621-5462, Fax: 032-621-5058
E-mail: [email protected]
비뇨기과영역에서의 항생제 사용 원칙
순천향대학교 의과대학 비뇨기과학교실 이 광 우 ․ 김 민 의
[Abstract]
Principles of Antimicrobial Treatment in Urologic Field
Kwang Woo Lee, Min Eui Kim
From the Department of Urology, College of Medicine, Soonchunhyang University, Bucheon, Korea
There are two prominent aims in the antimicrobial treatment: (1) rapid and effective response to therapy and prevention of recurrence of the individual patient treated, and (2) prevention of emergence of resistance to antimicrobial chemotherapy in the microbial environment. The main drawback of current antibiotic therapies is the emergence and rapid increase of antibiotic resistance. To combat this establishment proper guidelines of antimicrobial treatment should be made. This article focuses on the principles of antimicrobial treatment with urinary tract infections, prostatitis, sexually transmitted diseases, and perioperative antibiotic prophylaxis in urologic field. (Korean J UTII 2008;1:24-36)
Key Words: Principle, Antibiotics, Urology
서 론
비뇨기과영역에서의 항생제 사용 원칙의 내용이 다른 분야와 다를 수는 없다. 분야나 해당 장기에 관계없이 감염질환에 대한 항생제 치료는 효과적이 어야 하며 재발방지 그리고 항생제 내성균주 출현 을 억제할 수 있는 방향으로 이루어져야 한다. 최근 무분별한 항생제 사용에 따른 세균의 약물 내성 증 가로 인해 앞으로 좀 더 체계적이고 원칙적인 임상 적 진료지침이 요구되고 있다.
이에 저자는 요로감염 (급성 단순 방광염, 급성 단순 신우신염), 전립선염, 성전파성 질환과 예방적 으로 항생제를 투여할 경우에 있어서 항생제 사용 원칙을 정리하고자 한다.
본 론
1. 요로감염에서의 항생제 사용 원칙
요로감염은 가장 빈번히 발생하는 세균 감염 중
하나로서 항생제 투여로 비교적 용이하게 치료될
수 있는 질환으로 취급되는 것이 일반적인 생각이
다. 요로감염의 기본치료는 항균제요법이며 치료의
목표는 신속하고 효과적인 반응을 보이고, 재발이나
내성균의 출현을 예방하는 것이다. 일반적으로 항균 제의 민감도는 혈중 농도에 의해 결정되지만 실제적 으로 중요한 것은 신 실질, 방광 벽, 전립선 조직 내의 수치이다. 하지만 사람에서 이것을 측정하는 것이 쉽 지 않기 때문에 항생제의 활성도는 소변 내의 농도에 의해 결정된다. 예를 들어서 fluoroquinolone의 소변으 로의 배출은 약제에 따라 다른데, 고농도 (75% 이상) 로 배출하는 약제로는 gatifloxacin (80%), levo- floxacin (84%), lomefloxacin (75%), ofloxacin (81%) 등 이 있고 중등도 (40∼74%)인 약제로는 ciprofloxacin (43%), enoxacin (53%), fleroxacin (67%) 등이 있으며, 저농도 (40% 미만)로 배출되는 약제는 gemifloxacin (28%), moxifloxacin (20%), norfloxacin (20%), peflo- xacin (14%), sparfloxacin (10%) 등이 있다.
1이상의 결 과로 본다면, 고농도와 중등도 배출약제는 요로감염치 료에 적합하지만 저농도 배출약제는 norfloxacin 이외 에는 치료제 선택에 적합하지 않다. 결국 요로감염에 적합한 약제인가를 결정하기 위해서 항생제의 혈중 및 소변 내 농도가 약동학적 기준척도로 활용되고 있다.
단순 요로감염의 경험적 치료에 대한 약제 선택에 있어 고려되어야 할 인자로는 약제의 항균력 범위, 투여간격이 짧은 약동학적 측면, 요로 감염균에 대 한 지역적 내성률, 충분한 요 중 농도에 이르는 시 간, 분변과 질 세균총에 미치는 항균효과, 원치 않는 부작용의 가능성 그리고 약제의 비용 등이 포함된 다. 감염균에 대한 요 중 최소억제농도 (minimum inhibitory concentration, MIC) 이상에 이르는 약제의 시간은 빨리 배출되는 약제가 오랫동안 의미있게 요 중 농도를 유지하는 것보다 치료효과가 떨어진다는 면에서 중요하게 생각되어진다. 예를 들어, β-lactam 항생제의 짧은 반감기는 이 약제가 단기간의 치료로 는 효과가 좋지 않은 한 가지 이유로 생각되는 것이 다. 일반적으로 혈청이나 요 중 수치보다 조직 내에 서 높은 약물농도는 상부요로감염의 치료와 밀접한 상관관계가 있는 것으로 생각되어, 단순 신우신염이 의심될 때 신조직에서 높은 농도를 유지하는 약제가 치료제로 선택되어지는 이론적 근거가 된다.
분변과 질 세균총에 미치는 항균효과 또한 장기 간 치료에 영향을 줄 수 있다. 분변과 질 세균총의 호기성 그람 음성 간균은 박멸하지만 혐기성 세균
에는 영향이 적은 약제가 단순 요로감염을 장기간 치료하는데 가장 적절할 것이다. 그러한 약제로는 trimethoprim-sulfamethoxazole (TMP-SMX), TMP, fluo- roquinolne 등이 있다. 이런 약제들은 세균 집락을 억 제하는 유산균 (lactobacillus) 같은 혐기성 정상 질 세 균총에는 영향이 적다.
1) 급성 단순 방광염
1999년 Infectious Disease Society of America (IDSA)는 임상 시행 지침을 발표했다. 여기에서 급 성 방광염을 가진 환자에서 초기의 세균뇨를 박멸하 는데 일회요법 치료가 TMP-SMX, TMP, norfloxacin, ciprofloxacin, fleroxacin, β-lactam으로 장기간 치료하 는 것에 비해 덜 효과적이라는 것을 보여주었다.
2같 은 항생제를 이용하여 장기간 치료하는 것보다 일회 요법으로 치료하는 것이 더 효과적이거나 비슷한 효 과를 보인다는 어떤 연구 결과도 보고되고 있지 않 다. 그러나 감수성이 있는 요로 감염균에 감염된 대 부분의 여성에서 TMP-SMX나 fluoroquinolone 일회 요법은 매우 효과적이다. 예상되는 것과 마찬가지로 부작용은 일회요법으로 치료하는 환자에서 보다 적 게 나타난다.
또한 IDSA는 3일간의 치료가 장기간의 치료와 비 교할 때 효과는 비슷하며, 순응도는 보다 높다고 하 였다.
2TMP-SMX, TMP 그리고 ofloxacin은 같은 기 간 동안 사용했을 때 같은 효과를 보였다. 비록 ciprofloxacin과 norfloxacin이 TMP-SMX와 충분히 비 교되지는 않았지만, fluoroquinolone이 TMP-SMX 3일 치료와 비슷한 효과를 보였다. β-lactam은 TMP-SMX 나 TMP, fluoroquinolone 보다 초기 세균뇨 박멸과 세균뇨의 재발, 부작용 등이 낮았다. IDSA는 또한 특히 fluoroquinolone의 경우, 장기간의 치료에 비해 3일간의 치료로 고령의 여성에서 세균뇨의 박멸율이 낮으며, S. saprophyticus는 덜 제거되는 경향이 있다 고 보고하였다.
2TMP와 TMP-SMX는 대부분의 요로 감염균주에
활성을 보이며 단순 방광염과 신우신염의 일차 치
료약제로 여겨져 왔다. 그러나 우리나라에서는
TMP-SMX에 대한 내성률이 증가하고 있어서 일차
치료약제로 경험적으로 선택하는 것은 신중히 재고
Table 1. Oral regimens for acute uncomplicated cystitis
Drug and dose Interval Duration
Amoxicillin, 250mg Amoxicillin, 500mg
Amoxicillin-clavulanate, 500/125mg Cefixime, 400mg
Cefpodoxime proxetil, 100mg Fluoroquinolone
Ciprofloxacin, 100mg Ciprofloxacin, 250mg
Ciprofloxacin, 500mg extended release Gatifloxacin, 400mg
Gatifloxacin, 200mg Levofloxacin, 250mg
Fosfomycin (Monurol), 3-g sachet Nitrofurantoin monohydrate/macrocystals (Macrobid), 100mg
Nitrofurantoin macrocystals, 50mg Trimethoprim, 100mg
Trimethoprim-sulfamethoxazole, 160/800mg
q 8 h q 12 h q 12 h q 24 h q 12 h q 12 h q 12 h q 24 h Single dose q 24 h q 24 h Single dose q 12 h q 6 h q 12 h q 12 h
7 d 7 d 7 d 7 d 7 d Not rec 3 d 3 d Not rec 3 d 3 d Not rec 7 d 7 d 3 d 3 d
되어야 한다. IDSA의 연구에서 β-lactam은 장기간의
치료에 비해 일회요법 치료 시 효과가 적었다.
2Amoxicillin-clavulanate는 종종 요로감염의 치료에 사용되나 위장관계의 부작용이 높은 빈도로 나타나 고 있으며, amoxicillin 저항성 E. coli에 의한 요로감 염을 치료할 경우는 그 효용성에 대해 의문이 증가 되고 있다.
33세대 경구 세파로스포린인 cefixime, cefpodoxime proxetil은 β-lactamase에 대해 안정적인 약제이고 대부분의 요로 감염균에 대해 최소 억제 농도 이상을 장기간 유지한다. 약제 내성이 증가하 는 현실을 고려할 때 방광염의 치료에 큰 역할을 할 것으로 기대된다.
Fluoroquinolone 일회요법이 여러 임상 연구에서 효과적인 것으로 나타났지만
4장기간의 용법만큼 효과적이지는 않다.
5-7그러나, 단순 방광염의 일회 요법 치료로 미국 식약청에 승인을 받은 gatifloxacin 은 ciprofloxacin의 3일 요법만큼 효과적인 것으로 최 근에 보고되고 있다.
83일 요법에서 ciprofloxacin,
7,9,10gatifloxacin,
8levofloxacin,
11-13norfloxacin,
14ofloxa- cin
9,11,15,16등의 fluoroquinolone은 단순 방광염의 치 료에 모두 효과적이다.
추천되는 치료를 정리하자면 TMP-SMX에 내성이
있는 요로 감염균에 의한 단순 방광염이 있을 때 40
∼50%에서만이 TMP-SMX로 치료된다.
9,17-19경험적 치료제로 선택되는 항생제에 내성을 보이는 균주에 의한 급성 방광염의 치료에서 그러한 항생제를 사 용하게 되면 결국 치료가 지연된다. 임상의들이 급 성 단순 방광염 환자에서 경험적 항생제를 결정하 는 데 고려해야 할 인자로는 내성유무와 치료 반응 에 대한 환자의 기대치가 관련된다.
표 1은 급성 단순 방광염의 경구용 치료 약제를 보여주고 있다. β-lactam 항생제는 앞서 설명한 이유 로 인해 급성 단순 방광염의 치료 약제로 추천되지 않는다. TMP 또는 TMP-SMX의 3일간 경구 투여는 환자가 치료에 잘 순응하고 내성의 빈도가 적은 지 역이라면 일차 치료제로 고려되어야 한다.
2TMP는 TMP-SMX와 비슷한 치료율을 보이지만 부작용이 적게 나타나서 이로 인해 일차 치료제로 더 자주 추 천되기도 한다. 원인균이 감수성이 있는 경우에는 표 1의 어떤 항생제도 요로 감염증의 치료제로 선 택할 수 있다.
Fluoroquinolone은 항생제 내성이 의심되거나 약
제에 알레르기 반응을 보이는 경우 또는 통상적인
치료에 순응하지 못하는 경우, TMP-SMX의 내성이
10∼20% 이상인 지역 등에서 적합한 일차 치료 약 제이다.
2Fluoroquinolone은 요로감염의 치료에 가장 효과적인 항생제이므로, 환자가 여행 중이거나 다 음 방문이 힘든 경우 등으로 인해 치료 실패가 우려 되는 상황에서 선택할 수 있는 약제이다. 단순 요로 감염에서 fluoroquinolone이 일차 선택 약제로 추천 되지 못하는 이유는 가격이 높다는 것과 quinolone 에 대한 내성을 증가시킬 수 있다는 것이다. 그러나 일차 치료 실패와 부작용 등과 연관되어 소요될 비 용을 감안한다면 fluoroquinolone의 단기간 사용이 오히려 경제적일 수 있다.
요약하자면, TMP-SMX는 환자가 약물에 대한 알 레르기 병력이 없거나, 지난 6개월간 어떤 이유로건 항생제 치료를 받아 본 적이 없거나, TMP-SMX의 내성율이 20%를 넘지 않을 것으로 생각되는 경우 급성 방광염의 일차 치료 약제로 사용되어야 한다.
또한 멕시코나 남부 유럽과 같이 높은 TMP-SMX 내성율을 보이는 곳을 여행할 경우나, 탁아소 등에 서 아이를 돌보는 경우, 최근에 TMP에 내성을 보이 는 E. coli 균주로 인한 요로감염으로 치료받았던 가 족이 있는 경우 등은 치료 약제를 결정하는데 중요 한 인자로 보여진다.
20그러나, 이러한 인자들에 의 해 내성 균주에 의한 감염을 예측할 수 있는 것은 아니다. TMP-SMX에 알레르기가 있거나 TMP-SMX 에 내성을 보일 가능성이 있는 경우, 중등도나 중한 증상으로 일상생활에 영향을 미치는 경우, 증상이 단기간에 호전되지 않아 다른 치료를 찾는 경우에 는 fluoroquinolone이 적절한 선택약제이다. TMP- SMX에 알레르기를 보이거나 TMP-SMX에 내성을 가지고 있을 위험성이 있는 경증의 여성에 있어서 nitrofurantoin은 fluoroquinolone을 대신할 약제로 사 용되어야 한다.
2) 급성 단순 신우신염
급성 단순 신우신염에서 최적의 항생제 요법과 치료 기간에 대해서는 아직도 자료가 충분치 않다.
그럼에도, 급성 단순 신우신염의 치료는 지난 수 년 간 주사 항생제를 사용하는 입원을 통한 전통적인 접근에서 경구 항생제 (특히, fluoroquinolone)를 사 용한 외래치료로 극적인 변화를 보여 왔다. 급성 단
순 신우신염 환자들은 일반적으로 주사 치료와 입 원이 필요한 환자들과 경구약제로 외래에서 치료가 가능한 환자들로 분류하게 되었다.
21확실하게, 외래 치료는 입원 치료보다 저렴하다고 여겨져 왔다.
22효과적인 경구 항생제의 사용은 적시에 주사에서 경구 치료로의 전환을 가능하게 했고, 입원의 필요 성을 감소시켰고, 그 결과 막대한 비용을 절약할 수 있게 되었다.
23입원 적응증은 경구로 수분 공급이 나 약 복용이 불가능하거나 불확실한 사회적 위치 또는 순응도에 대한 우려, 불확실한 진단 그리고 고 열, 심각한 통증, 눈에 띄는 무기력증을 동반한 상 태 등이다. 비록 일부에서 고열과 구토가 있었지만, 응급실에서 수액과 항생제 주사로 안정되어 집으로 보내져 철저한 관리 하에 경구치료를 받는 환자들 도 있으나, 선택된 환자들에서 외래 치료는 안전하 고 효과적인 것처럼 간주되었다.
5그러나, 일반적으 로 외래치료는 경증에서 중등도의 단순 신우신염이 있는 비임신부들에게 적합하지만 만약 증상이 빨리 개선되지 않는다면 곧바로 치료방법의 전환이 필요 한지 재평가를 하여야 한다.
신우신염이 있는 여성들은 전통적으로 6주간 치
료를 받아왔지만, 짧은 기간의 치료가 효과적이라
는 일부의 연구보고가 있었다. IDSA 임상시행 지침
위원회에서 최근에 신우신염 치료에 대한 9편의 연
구 결과를 분석하였다.
2IDSA 연구로부터 얻어진
결론은 TMP-SMX가 ampicillin보다 더 선호되고 있
고, 대다수의 여성들에서 급성 단순 신우신염은 2주
간 치료하면 충분하다는 것이다. 왜냐하면, 요로 감
염균 중에 ampicillin 내성 비율이 높고 TMP-SMX를
투여한 환자들에 비해 ampicillin 투여군에서는 분명
하게 요로 감염의 재발율이 증가하기 때문이다.
24무작위, 전향적 연구에서 경구 복용하는 ampicillin
2g/day와 TMP-SMX 320∼1600mg/day를 2주 또는 6
주간에 걸쳐 투여하고 그 효과를 비교하였다. TMP-
SMX은 결과적으로 2주간 투여하였을 때 높은 세균
제거율을 보였다.
246주 요법이 2주 요법에 비해 부
작용이 많이 발생하였고 다른 연구들에서도 10∼14
일 요법의 효용성이 확인되었다.
5경증 또는 중등도
의 급성 신우신염 여성환자에서 단기간의 치료는 최
근의 무작위, 이중맹검 비교 연구 결과로 인해 타당
Table 3. Parenteral regimens for acute uncomplicated pyelonephritis
Drug and dose Interval
Ceftriaxone, 1~2g Cefepime, 1g
Ciprofloxacin, 200~400mg Gatifloxacin, 400mg Levofloxacin, 250~500mg
Gentamycin, 3~5mg per kg of body weight (+/-ampicillin) Gentamycin, 1mg per kg (+/-ampicillin)
Ampicillin, 1g (+gentamycin) TMP-SMX, 160/800mg Aztreonam, 1g
Ampicillin-sulbactam, 1.5g Piperacillin-tazobactam, 3.375g
q 24 h q 12 h q 12 h q 24 h q 24 h q 24 h q 8 h q 6 h q 12 h q 8~12 h q 6 h q 6~8 h Table 2. Oral regimens for acute uncomplicated pyelonephritis
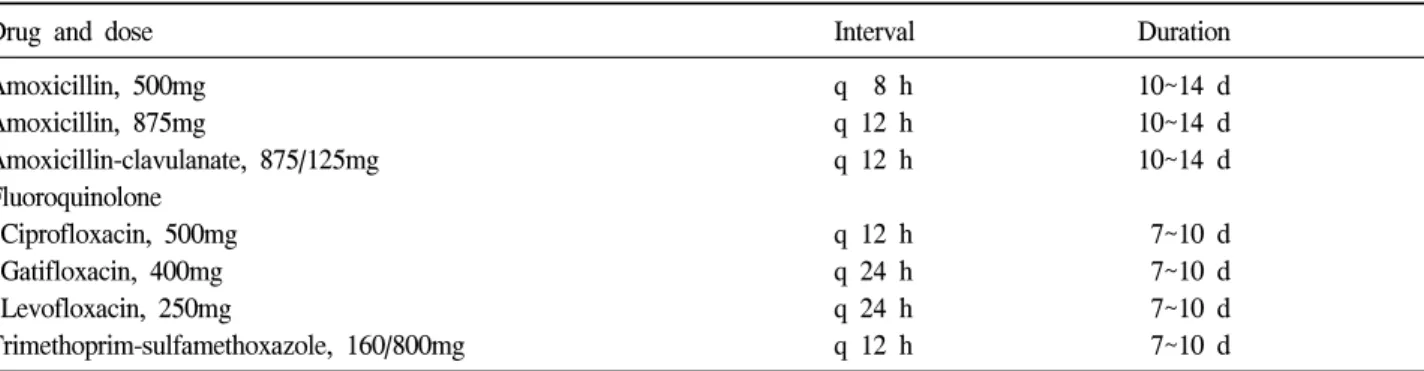
Drug and dose Interval Duration
Amoxicillin, 500mg Amoxicillin, 875mg
Amoxicillin-clavulanate, 875/125mg Fluoroquinolone
Ciprofloxacin, 500mg Gatifloxacin, 400mg Levofloxacin, 250mg
Trimethoprim-sulfamethoxazole, 160/800mg
q 8 h q 12 h q 12 h q 12 h q 24 h q 24 h q 12 h
10~14 d 10~14 d 10~14 d 7~10 d 7~10 d 7~10 d 7~10 d
성을 인정받았다. Talan 등
25은 급성 단순 신우신염
의 치료에서 7일 ciprofloxacin 요법과 14일 TMP- SMX 요법의 효과를 비교하였다. 치료 후 4∼11일간 의 세균학적 치료율은 ciprofloxacin 군에서 99%, TMP-SMX군은 89%이었다. 치료 후 22, 48일간의 지 속적인 세균학적 치료율은 각각 85% 그리고 74%이 었고 각각의 임상 치료율은 96%와 83%였다. 요로 감염균 중에서 TMP-SMX에 대한 내성율이 높아짐 에 따라 TMP-SMX군에서 임상적, 세균학적 실패율 이 높게 나타났다. 그 균주들 중에서 18%는 TMP- SMX에 대해 내성을 보인 반면, 오직 한 균주만이 ciprofloxacin에 내성을 보였다. TMP-SMX 내성 요로 감염균에 감염된 여성들 중에서 50%만 미생물학적 으로 치료가 되었고 35%는 치료 후 4∼11일에 임상 적으로 치료가 되었다. 발열과 다른 증상들이 빠르 게 회복된 경증 또는 중등도의 환자들에서는 7일
치료법이 합리적이다.
2입원이 필요한 중증의 신우 신염 환자들은 더 긴 치료기간이 필요할 것이다.
급성 단순 신우신염 환자들에서 사용하는 효과적 인 경구용 약제 (Table 2)들과 그리고 주사용 약제 (Table 3)들이 있다. TMP-SMX에 대한 내성율이 높 기 때문에, 만약 환자가 약제에 대한 알레르기나 부 작용이 없다면, 현재는 fluoroquinolone이 경험적 치료 제로서 추천되고 있다.
2Ciprofloxacin, gatifloxacin, levofloxacin은 감염된 신장에서 높은 농도를 유지하 기 때문에 단순 신우신염의 경구 치료에 효과적이다.
그러나 moxifloxacin은 새로운 fluoroquinolone으로 앞 서 언급한 다른 것들보다 낮은 요중 수치를 나타내 기 때문에 신우신염 치료에 권장되지 않고 있다.
TMP-SMX 또는 β-lactam은 항생제에 대한 감수성이
없다면 신우신염의 경험적 치료로서 단독으로 사용
해서는 안 된다. 만약 소변의 그람 염색에서 그람 양
성 구균이 관찰된다면, amoxicillin 또는 amoxicillin- clavulanic acid를 추가하여야 하고, ampicillin에 감수 성 있는 장구균이 배양검사에서 나온다면 단독으로 사용할 수 있다. Cefixime과 cefpodoxime proxetil은 그 효용성을 증명할 수 있는 자료가 불충분하기 때문에, 급성 단순 신우신염의 치료에서 다른 치료제의 선택 이 여의치 않을 때만 사용하는 것이 추천된다.
Nitrofurantoin은 조직 또는 혈청에서 적절한 농도에 도달하지 못하기 때문에 신우신염의 치료에 사용하 여서는 안된다.
26만약 그람 염색에서 그람 양성균에 의한 감염이 의심되지 않는다면, 입원 환자들에서 ceftriaxone을 1g/일 사용하는 것은 효과적이고 경제적이다. Ampi- cillin 또는 extended-spectrum cephalosporin과 병합 또 는 단독으로 aminoglycoside를 하루 한번 투여하는 것 은 경제적이고, 약제로 인한 독성을 낮출 수 있다.
27,28왜냐하면 경구 치료로의 전환은 대개 1∼3일에 이뤄 지기 때문이다. 또한 신장에서 높은 농도를 유지하기 때문에 다른 항생제들에 비해 치료효과를 높일 수
있다.
28,29앞서 언급한 fluoroquinolone은 단순 신우신
염의 치료에 있어서 경구용 약제와 함께 주사제도 효과적이다.
만약 그람 염색에서 enterococcus가 의심된다면, ampicillin과 gentamycin, ampicillin-sulbactam 또는 aminoglycoside를 병합 또는 병합하지 않은 pipera- cillin-tazobactam은 경험적 선택으로 선택할 수 있는 적절한 약제이다.
2급성 단순 신우신염 환자들에서 주사 치료를 더 오래 시행하기도 하지만 보통 24∼
48시간 뒤에는 경구 약제로 전환할 수 있다. 주목 할 만한 것은 주사에서 경구 치료로 전환한 환자들 을 입원한 상태에서 관찰하는 것은 결코 경제적으 로 효과적이지 못하다는 것이다.
302. 전립선염의 항생제 사용 원칙
전립선은 지방세포막으로 이루어진 혈장-전립선 장벽 (plasma-prostate barrier)이 존재하기 때문에 전 립선을 잘 침투하기 위해서는 지방에 잘 녹고, 분자 량이 작으며, 혈장 단백질에 대한 결합력이 낮고, 혈 장 pH에서 이온화율이 작아야 한다. 이러한 조건에
가장 만족할 만한 것이 퀴놀론 계통의 약물이다.
31현재 사용되는 전립선염의 분류에서 급성세균성전 립선염 (category I)과 만성세균성전립선염 (category II)의 원인은 세균성이므로 항생제 치료가 당연히 우 선 해야 할 것이다. 그러나 기본적인 검사에서 균이 나오지 않는 만성비세균성전립선염/만성골반통증후 군 (category III)에서의 항생제 치료의 당위성에 대해 서는 아직까지 여러 의견이 있다.
1) 급성세균성전립선염 (NIH category I)
급성 전립선염의 일반적인 치료는 소변과 혈액의 배양검체를 얻은 후 즉시 경험적 항생제를 투여하는 것이 원칙이며, 광범위한 항균력을 가진 페니실린 유도체나 3세대 세파로스포린을 aminoglycoside와 병 용하여 사용할 수 있고, 퀴놀론계를 사용할 수도 있
다.
32-34항생제의 투여기간은 만성전립선염으로의 이
행을 막기 위해 충분한 기간 동안 이루어져야 하는 데 Chronic Prostatitis Collaborative Research Net- work (CPCRN) 지침에서는 2∼3주 투여를 권장하지 만
35통상적으로 1달간 투여하는 것이 보통이다.
2) 만성세균성전립선염 (NIH category II)
아직까지 항생제의 투여기간에 대한 표준화된 권 고안은 없는 상태이지만 일반적으로 치료 후 무증 상 기간이 있는 경우 6주, 증상이 지속되는 경우 12 주까지 항생제를 투여하게 된다. 만성세균성전립선 염에서의 퀴놀론계 항생제의 치료효과는 단기 추적 시에 80∼90%로 보고되고 있으나 장기 추적 시엔 60% 정도로 보고되고 있다.
36장기간의 항생제 요법 에서 실패하고 요도염이 자주 재발하거나, 항생제 를 중단하면 전립선염 증상이 심해지는 환자는 저 용량의 항생제를 지속적으로 투여한다.
3) 만성비세균성 전립선염/만성골반통증후군 (NIH category III)
일반적인 배양검사에서 균이 배양되지 않아도 세
균성 전립선염이 비세균성 전립선염으로 진단될 가
능성이 있기 때문에 이를 배제하기 위한 진단과 치
료의 면을 동시에 고려하여 일단 항생제를 투여하
고 나서 치료에 반응하는지에 따라 치료 방침을 결
정하는 방법이 제시되고 있다.
37,38따라서 먼저 2∼4 주간의 항생제를 투여하고 나서 증상의 호전이 없 으면 항생제 투여를 중단하고, 증상이 호전되면 세 균성 전립선염에 준하여 치료를 해야 한다.
항생제 투여에 대해 반대의 의견도 많지만
39,40최 근 CPCRN 지침은 항생제를 복용한 적이 없이 처음 진단된 만성골반통증후군 환자에서는 4주의 항생제 투여를 권고하고 있으나 과거에 항생제를 복용한 기왕력이 있는 경우엔 더 이상의 항생제 투여를 권 장하지 않고 있다.
414) 무증상전립선염 (NIH category IV)
무증상 전립선염은 치료를 시작할 필요는 없으며 불임이나 전립선특이항원 상승 등 다른 질환을 야 기하는 경우 치료를 해야 한다. 불임의 경우 정자의 운동성을 증가시키기 위해 2∼3개월의 항생제 치료 를 할 수 있으며, 전립선특이항원이 비정상적으로 증가한 경우 4∼6주 정도 항생제 치료를 시행하고 그 변화를 관찰하는 것이 필요하다.
아직까지도 전립선염의 분류에 따른 항생제의 치 료가 어느 정도 의미가 있는 것인지에 대한 확신이 없는 상태라 할 수 있다. 현재 많은 비뇨기과의사들 은 전립선염의 분류에 관계없이 항생제를 1차 선택 제로 사용하고 있으며 그 기간도 매우 다양하다. 따 라서 전립선염의 병인과 진단, 그리고 분류 등에 대 한 보다 많은 연구가 이루어져야 할 것이며 그에 따 른 항생제 투여 지침이 제시되어야 할 것이다.
3. 예방적 항생제의 사용 원칙
예방적 항생제 사용에 대한 첫 보고 이후 60년이 지난 현재 예방적 항생제는 아직도 논란의 여지가 있다. 어떠한 수술들에서는 예방적 항생제 사용의 명백한 장점이 확립되어 있기는 하나, 아직도 비뇨 기과적으로는 예방적 항생제 사용의 원칙에 대한 전반적인 연구가 부족한 실정이다. 비뇨기과적 술 기들에서 예방적 항생제 사용의 목표와 적응증, 술 기들의 분류에 따른 항생제 치료의 지침에 대해 살 펴보기로 하겠다.
1) 수술 전후 예방적 항생제 사용의 목표
예방적 항생제 사용의 목표는 술기에 관련된 감 염을 방지하는 것이다. 일반적으로 주된 목표는 상 처 감염 뿐만 아니라 신우신염, 전립선염, 부고환염, 요로패혈증 같은 증상적, 열성 비뇨생식기계 감염 을 예방하는 것이다.
42-442) 수술 전후 예방적 항생제 사용의 적응증
예방적 항생제 사용의 필요성은 술기의 종류와 각 개별 환자의 위험성 여부에 달려있다. 만성쇠약, 대사기능장애 (예를 들어, 당뇨병), 면역억제, 악화 된 수술 전 건강상태, 재수술, 특별한 위험 인자들 과 같은 위험 인자들이 고려되어야만 한다. 술 후 감염 증가의 위험성은 장분절을 사용하는 시술들, 경직장 전립선 조직검사 후, 사슴뿔 모양 결석 제 거, 술 전에 재원일이 길어진 경우, 요폐 등과 같은 특별한 상황들에서 예견될 수 있다.
453) 예방적 항생제의 사용시점과 지속기간
임상적으로 가장 좋은 투여 시점은 수술 시작 전 30∼60분이며,
46수술 중 합병증이 발생한 경우에는 항생제를 즉시 투여해야 한다. 임상 연구들에 의하 면 수술 시작 1시간 그 이전에 항생제를 투여한 경 우 1시간 이내에 투여한 경우에 비해 수술 후 감염 이 증가하였고 수술부위 봉합 후에 투여하는 경우 에는 봉합부 감염의 위험성을 감소시키지 못한다고 하였다. 예방적 항생제 투여는 분할하지 않고 일회 에 전량을 투여하는 것이 좋으나 수술 시간이 3시 간 이상 소요될 경우에는 추가로 투여할 수도 있다.
오염이 되거나 감염부위를 다 제거하지 못해 치료 목적으로 항생제를 사용하는 경우 이외에 예방적 목적으로 사용하는 경우는 24시간 이상 사용하는 것은 권장되지 않는다.
4) 비뇨기적 술기의 종류에 따른 추천
(1) 장분절 (bowel segments)을 사용하는 비뇨기과
수술
가장 흔한 감염균은 E. coli이고, 그 외에도 entero-
bacteriaceae, enterococci, anaerobes, streptococci,
Table 4. Treatment regimen for syphilis (Korea center for Disease Control and Prevention, 2006)
Recommended Regimens Alternative Regimens (Penicillin Allergy)
Primary, secondary, Early latent syphilis (<1 year duration)
◦ Benzathine penicillin G 2.4 million units IM in a single dose
◦ Doxycycline 100mg orally twice a day for 14 days OR
◦ Tetracycline 500mg orally four times a day for 14 days OR
◦ Ceftriaxone 1g daily either IM or IV for 8-10 days OR
◦ Azithromycin 2g orally in a single dose Tertiary,
late latent syphilis (>1 year duration), unknown duration
◦ Benzathine penicillin G 2.4 million units IM weekly for 3 weeks
◦ Doxycycline 100mg orally twice a day for 14 days OR
◦ Tetracycline 500mg orally four times a day for 28 days
Neurosyphilis
◦ Aqueous penicillin G 3-4 million units IV every 4 hours or continuous infusion (18-24 million units/day) for 10-14 days
※ After completion of neurosyphilis treatment regimens
Benzathine penicillin G 2.4 million units IM once per week for up to 3 weeks
◦ Ceftriaxone 2g daily either IM or IV for 10-14 days * If concern exists regarding the safety of ceftriaxone, the
patient should obtain skin testing.
Syphilis during pregnancy
◦ Treatment during pregnancy should consist of the penicillin regimen appropriate for the s tage of syphilis
※ A second dose of benzathin penicillin 2.4 million units IM may be administered 1 week after the initial dose for women who have primary, secondary, or early latent syphilis
◦ desensitization and use of penicillin
Congenital syphilis
◦ Aqeuous penicillin G 55,000
units/kg/dose IV every 12 hours during the first 7 days of life and every 8 hours thereafter for 3 days
◦ desensitization and use of penicillin
staphylococci가 있다. 따라서 aminopenicillin 또는 acylaminopenicillin과 beta-lactamase inhibitor (BLI)의 병합요법과 2세대 세파로스포린과 metronidazole의 병합요법이 추천된다.
(2) 장분절을 사용하지 않는 비뇨기과 수술
장분절을 사용하지 않는 개복 수술에서는 전신적인 예방적 항생제 사용은 필요하지 않다. 감염의 위험도 가 증가된 환자에서만 항생제 투여가 필요하다. 가장 흔한 감염균으로 E. coli, enterococci, Proteus spp., Klebsiella, staphylococci가 있으며 추천되는 항생제는
경구 또는 정맥용 fluoroquinolones, aminopenicillin과 BLI 또는 2세대 세파로스포린의 병합요법이 추천된 다. 이전에 다른 항생제를 사용했거나 영구적 카테터, 신루를 가진 경우에는 3세대 세파로스포린 또는 acylaminopenicillin과 BLI의 병합요법이 추천된다.
(3) 요로 외의 비뇨기과 수술
수술 전후 예방적 항생제는 성기부위의 장시간의
재건 수술 또는 임플란트 수술 외에는 일반적으로
추천되지 않는다. 감염균으로는 Staphylococci가 우
세하며 1세대 또는 2세대 세파로스포린의 사용이
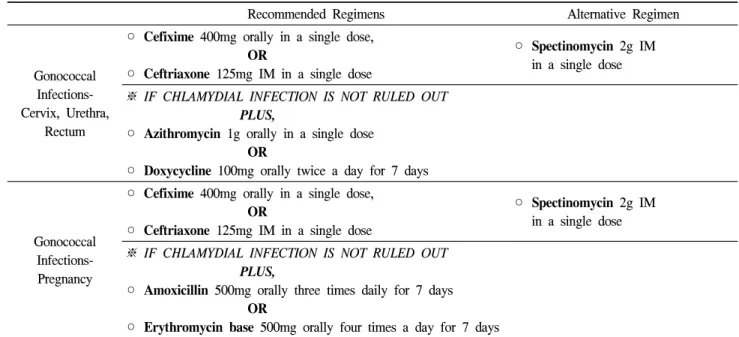
Table 5. Treatment regimen for gonococcal infections (Korea center for Disease Control and Prevention, 2006)
Recommended Regimens Alternative Regimen
Gonococcal Infections- Cervix, Urethra,
Rectum
◦ Cefixime 400mg orally in a single dose, OR
◦ Ceftriaxone 125mg IM in a single dose
◦ Spectinomycin 2g IM in a single dose
※ IF CHLAMYDIAL INFECTION IS NOT RULED OUT PLUS,
◦ Azithromycin 1g orally in a single dose OR
◦ Doxycycline 100mg orally twice a day for 7 days
Gonococcal Infections- Pregnancy
◦ Cefixime 400mg orally in a single dose, OR
◦ Ceftriaxone 125mg IM in a single dose
◦ Spectinomycin 2g IM in a single dose
※ IF CHLAMYDIAL INFECTION IS NOT RULED OUT PLUS,
◦ Amoxicillin 500mg orally three times daily for 7 days OR
◦ Erythromycin base 500mg orally four times a day for 7 days
추천된다.
(4) 복강경 수술
복강경 수술에 대한 예방적 항생제 사용의 원칙 에 대해서는 충분한 연구가 이루어지지 않았으나 해당되는 관혈적 수술과 같은 방식으로 사용하는 것이 추천되고 있다.
(5) 내시경 수술, 체외충격파쇄석술
감염 위험이 높은 경우에만 예방적 항생제의 투여 가 추천된다. 경요도 전립선절제술에서는 전립선 용 적이 45g 이상, 수술 시간이 90분 이상, 급성 요폐와 같은 이환 위험도가 더해진 경우에 고려되며, 술 전 세균뇨가 있는 환자의 경우 Foley 카테터를 유치하 는 동안만 항생제를 투여하는 단기 항생제 요법이 적당하다. Fluoroquinolones, aminopenicillin과 BLI의 병합요법, 2세대 세파로스포린, cotrimoxazole의 투여 가 추천된다. 체외충격파쇄석술에 관한 메타분석에 서 예방적 항생제를 사용한 환자의 경우 요로감염의 위험도를 50% 감소시킨다고 보고하였다.
47(6) 진단적 술기들
경직장 전립선 침생검을 한 경우나 방광대치술을
받은 환자에서 진단적 방광경을 시행하는 경우가 항생제 사용의 적응증이다. 추천되는 약제로는 경 구용 fluoroquinolone,
48aminoglycoside, 2세대 세파로 스포린과 metronidazole 병합요법 또는 amino- penicillin과 BLI의 병합요법이다.
(7) 요로계의 술 후 배농
술 후 남겨진 지속적인 카테터, 스텐트, 신루가 있는 경우 술 전후 예방적 항생제 사용을 연장하는 것은 금기 사항이다. 증상적/열성 감염이 발생한다 면, 배양검사 결과가 나올 때까지 경험적으로 처치 하는 것이 추천된다.
4. 성전파성 질환 (Sexually Transmitted Diseases; STD)에서 항생제 사용원칙
성전파성 질환 즉 성병은 질병관리본부의 법정전
염병 분류에서 제3군전염병으로 등재되어 표준감시
체계에 의해 관리되고 있다. 질병관리본부의 2006
년 성병관리지침에서는 매독, 임질, 연성하감, 비임
균성 요도염, 클라미디아 감염증, 성기단순포진 및
첨규콘딜로마의 7가지를 성병으로 정의하고 있다.
49임상에서 흔히 접할 수 있는 매독, 요도염, 연성하
Table 6. Treatment regimen for nongonococcal and chlamydial infections (Korea center for Disease Control and Prevention, 2006)
Recommended Regimens Alternative Regimens
Nongonococcal Urethritis
◦Azithromycin 1g orally in a single dose OR
◦Doxycycline 100mg orally twice a day for 7 days
※ Recurrent, Persistent Urethritis:
Metronidazole 2g orally in a single dose PLUS
Erythromycin base 500mg orally four times a day for 7 days
◦Erythromycin base 500mg orally four times a day for 7 days
OR
◦Ofloxacin 300mg twice a day for 7 days OR
◦Levofloxacin 500mg once daily for 7 days
Chlamydial Infections
◦Azithromycin 1g orally in a single dose OR
◦Doxycycline 100mg orally twice a day for 7 days
◦Erythromycin base 500mg orally four times a day for 7 days
OR
◦Ofloxacin 300mg twice a day for 7 days OR
◦Levofloxacin 500mg once daily for 7 days
Chlamydial Infections- Pregnancy
◦Amoxicillin 500mg orally three times daily for 7 days
OR
◦Erythromycin base 500mg orally four times a day for 7 days
◦Azithromycin 1g orally in a single dose
감에서 항생제 치료의 지침에 대해 살펴보겠다.
1) 매독 (Syphilis)
매독은 Treponema pallidum에 의한 성기 및 전신 질환이다. 감염성을 가진 조기매독과 감염성이 없 는 후기매독으로 나뉘며 임상양상과 시기에 따라 조기 매독은 1기 매독, 2기 매독, 조기잠복 매독으 로 나누고, 후기 매독은 후기잠복 매독과 3기 매독 으로 나눈다.
50페니실린이 탄생된 지 50년 이상이 지난 현재에 도 모든 병기의 매독의 치료에 있어서 일차적으로 선호되는 항생제는 페니실린 G 주사제이다. 페니실 린 G의 용량과 치료 기간은 병기 및 임상양상에 따 라 달라진다. 매독 임산부, 선천성 매독, 신경계 매 독에 있어서 페니실린 G 주사제는 효과가 증명된 유일한 치료제이며 효과가 검증된 대체약제는 없 다. 페니실린에 대한 과민반응이 있는 경우 다른 항 생제들이 대체약제로 추천되고 있지만 그 효과는 아직 검증이 부족한 상태이다. 페니실린에 과민반 응이 있는 경우 페니실린을 재투약 시 아나필락시
스 반응으로 인해 치명적인 결과를 초래할 수 있어 투약 전에 탈감작을 시행한 후에 치료한다. 질병관 리본부에서 발표한 2006년 성병관련지침에서 매독 치료권장 지침은 표 4와 같다.
2) 요도염 (Urethritis)
요도염은 점액농성 또는 화농성의 요도 분비물과 배뇨곤란 또는 요도소양증을 특징으로 하나 특히 여성의 경우 무증상인 경우가 흔하다. 남성의 요도 염에서 임상적 중요성을 갖는 원인균은 Neisseria gonorrhoeae와 Chlamydia trachomatis이다.
51모든 요 도염 환자는 임균과 클라미디아 감염에 대해 평가 해야하며 성교 파트너도 같이 치료해야 한다. 표 5 와 6은 2006년 성병관리지침의 임질과 비임균성요 도염, 클라미디아 감염증의 치료권장 지침이다.
3) 연성하감 (Chancroid)
연성하감은 Hemophilus ducrei 감염에 의한 성기
나 회음부의 통증성 궤양성 질환이다. 모든 지역에
서 항생제 내성이 많아 tetracycline과 penicillin은 연
Table 7. Treatment regimen for chancroid (Korea center for disease control and prevention, 2006) Recommended Regimens
◦ Azithromycin 1g orally in a single dose OR
◦ Ceftriaxone 250mg IM in a single dose OR
◦ Ciprofloxacin 500mg orally twice a day for 3 days OR
◦ Erythromycin base 500mg orally three times a day for 7 days
성하감치료로 추천되지 않는다. 치료의 순응도를 높이기 위해 효과적인 항생제 1회 복용을 선호한다 (Table 7).
52REFERENCES
1. Naber KG. Which fluoroquinolones are suitable for the treatment of urinary tract infections? Int J Antimicrob Agents 2001;17:331-41
2. Warren JW, Abrutyn E, Hebel JR, Johnson JR, Schaeffer AJ, Stamm WE. Guidelines for anti- microbial treatment of uncomplicated acute bacterial cystitis and acute pyelonephritis in women. Infections Disease Society of America (IDSA). Clin Infect Dis 1999;29:745-58
3. Bailey RR. Continuing problems with the use of Augmentin for urinary tract infections. N Z Med J 1995;108:465
4. McOsker CC, Pollack JR, Andersen JA. Inhibition of bacterial protein synthesis by nitrofurantoin macro- crystals: an explanation for the continued efficacy of nitrofurantoin, Medicine Services International Congress and Symposium Series. No 154. London: Roya Society of Medicine 1990;33-44
5. Hooton TM, Stamm WE. Diagnosis and treatment of uncomplicated urinary tract infection. Infect Dis Clin North Am 1997;11:551-81
6. Andriole VT. Use of quinolones in treatment of pros- tatitis and lower urinary tract infections. Eur J Clin Microbiol Infect Dis 1991;10:342-50
7. Iravani A, Tice AD, McCarty J, Sikes DH, Nolen T, Gallis HA, et al. Short-course ciprofloxacin treatment of acute uncomplicated urinary tract infection in women. Arch Intern Med 1995;155:485-94
8. Richard GA, Mathew CP, Kirstein JM, Orchard D, Yang JY. Single-dose fluoroquinolone therapy of acute uncomplicated urinary tract infection in women: result from a randomized, double-blind, multicenter trial com- paring single-dose to 3-day fluoroquinolone regimens.
Urology 2002;59:334-9
9. McCarty JM, Richard G, Huck W, Tucker RM, Tosiello RL, Shan M, et al. A randomized trial of short-course ciprofloxacin, ofloxacin, or trimetho- prim/sulfamethoxazole for the treatment of acute uri- nary tract infection in women. Am J Med 1999;
106:292-9
10. Iravani A, Klimberg I, Briefer C, Munera C, Kowalsky SF, Echols RM. A trial comparing low-dose, short- course ciprofloxacin and standard 7 day therapy with co-trimoxazole or nitrofurantoin in the treatment of un- complicated urinary tract infection. J Antimicrob Che- mother 1999;43 (Suppl A):67-75
11. Gupta K, Hooton TM, Roberts PL, Stamm WE.
Patient-initiated treatment of uncomplicated recurrent urinary tract infections in young women. Ann Intern Med 2001;135:9-16
12. Richard GA, DeAbate CA, Ruoff GE, Corrado M, Fowler CL, Morgan N. A double blind, randomized trial of the efficacy and safety of short-course, once-daily levofloxacin versus ofloxacin twice daily in uncomplicated urinary tract infection. Infect Dis Clin Practice 1998;9:323-9
13. Ball P. Bacterial resistance to fluoroquinoloes: lessons to be learned. Infection 1994;22 (Suppl 2):S140-7 14. The Inter-Nordic Urinary Tract Infection Study Group.
Double-blind comparison of 3-day versus 7-day treat- ment with norfloxacin in symptomatic urinary tract infections. Scand J Infect Dis 1988;20:619-24
15. Hooton TM, Johnson C, Winter C, Kuwamura L, Rogers ME, Roberts PL, et al. Single-dose and three-day regimens of ofloxacin versus trimetho- prim-sulfamethoxazole for acute cystitis in women.
Antimicrob Agents Chemother 1991;35:1479-83 16. Henry D, Ellison W, Sullivan J, Mansfield DL,
Magner DJ, Dorr MB, et al. Treatment of commun- ity-acquired acute uncomplicated urinary tract infection with sparfloxacin versus ofloxacin. The Sparfloxacin Multi Center UUTI Study Group. Antimicrob Agents Chemother 1998;42:2262-6
17. Brown PD, Freeman A, Foxman B. Prevalence and predictors of trimethoprim-sulfamethoxazole resistance among uropathogenic Escherichia coli isolates in Michigan. Clic Infect Dis 2002;34:1061-6
18. Masterton RG, Bochsler JA, High-dosage co-amoxiclav in a single dose versus 7 days of co-trimoxazole as treatment of uncomplicated lower urinary tract in- fection in women. J Antimicrob Chemother 1995;35:
129-37
19. Raz R, Chazan B, Kennes Y, Colodner R, Rotten- sterich E, Dan M, et al. Empiric use of trimetho- prim-sulfamethoxazole (TMP-SMX) in the treatment of women with uncomplicated urinary tract infections, in a geographical area with a high prevalence of TMP- SMX-resistant uropathogens. Clin Infect Dis 2002;34:
1165-9
20. Gupta K, Hooton TM, Stamm WE. Increasing anti- microbial resistance and the management of un- complicated community-acquired urinary tract infections.
Ann Intern Med 2001;135:41-50
21. Stamm WE, Hooton TM. Management of urinary tract infections in adults. N Engl J Med 1993;329:1328-34 22. Safrin S, Siegel D, Black D. Pyelonephritis in adult
women: inpatient versus outpatient therapy. Am J Med 1988;85:793-8
23. Plumridge RJ, Golledge CL. Treatment of urinary tract infection. Clinical and economic considerations.
Pharmacoeconomics 1996;9:295-306
24. Stamm WE, McKevitt M, Counts GW. Acute renal infection in women: treatment with trimethoprim-sulfa- methoxazole or ampicillin for two or six weeks. A randomized trial. Ann Intern Med 1987;106:341-5 25. Talan DA, Stamm WE, Hooton TM, Moran GJ,
Burke Tm, Iravani A, et al. Comparison of cipro- floxacin (7 days) and trimethoprim-sulfamethoxazole (14 days) for acute uncomplicated pyelonephritis in women: a randomized trial. JAMA 2000;283:1583-90 26. Cunha BA. Nitrofurantoin: an update. Obstet Gynecol
Surv 1989;44:399-406
27. Barza M, Ioannidis JP, Cappelleri JC, Lau J. Single or multiple daily doses of aminoglycosides: a meta- analysis. BMJ 1996;312:338-45
28. Bergeron MG. Treatment of pyelonephritis in adults.
Med Clin North Am 1995;79:619-49
29. Bergeron MG, Marois Y. Benefit from high intrarenal levels of gentamicin in the treatment of E. coli pyelonephritis. Kidney Int 1986;30:481-7
30. Caceres VM, Stange KC, Kikano GE, Zyzanski SJ.
The clinical utility of a day of hospital observation after switching from intravenous to oral antibiotic therapy in the treatment of pyelonephritis. J Fam Pract 1994;39:337-9
31. Bjerklund Johansen TE, Gruneberg RN, Guibert J, Hofstetter A, Lobel B, Naber KG, et al. The role of antibiotics in the treatment of chronic prostatitis: a consensus statement. Eur Urol 1998;34:457-66
32. Cho IR. Evaluation and treatment of patients with prostatitis. Korean J Andrology 2005;23:1-11
33. Fall M, Baranowski AP, Fowler CJ, Lepinard V, Malone-Lee JG, Messelink EJ, et al. Guidelines on chronic pelvic pain. In: EAU Healthcare Office, EAU Guidelines. 2006 ed. Arnhem: EAU; 2003:62-102 34. Naber KG, Adam D. Classification of fluoroqui-
nolones. Int J Antimicrob Agents 1998;10:255-7 35. Schaeffer AJ. NIDDK-sponsored chronic prostatitis
collaborative research network (CPCRN) 5-year data and treatment guidelines for bacterial prostatitis. Int J Antimicrob Agents 2004;24:S49-52
36. Bundrick W, Heron SP, Ray P, Schiff WM, Tennen- berg AM, Wiesinger BA, et al. Levofloxacin versus ciprofloxacin in the treatment of chronic bacterial pro- statitis: a randomized double-blind multicenter study.
Urology 2003;62:537-41
37. Naber KG, Bergman B, Bishop MC, Bierklund Johansen TE, Botto H, Lobel B, et al. Guidelines on urinary and male genital tract infections. In: EAU Healthcare Office, editor, Guidelines. 1st ed. Arnhem:
EAU; 2001;49-56
38. Nickel JC. Effective office management of chronic prostatitis. Urol Clin North Am 1998;25:677-84 39. Nickel JC, Downey J, Clark J, Casey RW, Pommer-
ville PJ, Barkin J, et al. Levofloxacin for chronic prostatitis/chronic pelvic pain syndrome in men: a randomized placebo-controlled multicenter trial.
Urology 2003;62:614-7
40. Alexander RB, Propert KJ, Schaeffer AJ, Landis JR, Nickel JC, O'Leary MP, et al. Ciprofloxacin or tam- sulosin in men with chronic prostatitis/chronic pelvic pain syndrome: a randomized, double-blind trial. Ann Intern Med 2004;141:581-9
41. Nickel JC. The biomedical model has failed! So what's next? Contemp Urol 2006;31-9
42. Swedish-Norwegian Consensus Group. Antibiotic pro- phylaxis in surgery: summary of a Swedish-Norwegian Consensus Conference. Scand J Infect Dis 1998;30:
547-57
43. Blumenberg EA, Abrutyn E. Methods for reduction of UTI. Curr Opin Urol 1997;7:47-51
44. Burke JP, Garibaldi RA, Britt MR, Jacobson JA, Conti M, Alling DW. Prevention of catheter-associated urinary tract infection. Efficacy of daily meatal care regimens. Am J Med 1981;70:655-8
45. Mangram AJ. Guidelines for prevention of surgical site infection. Am J Infect Control 1999;27:1-55
46. Burke JF. The effective period of preventive antibiotic action in experimental incisions and dermal lesions.
Surgery 1961;50:161-8
47. Pearle MS, Roehrborn CG. Antimicrobial prophylaxis prior to shock wave lithotripsy in patients with sterile urine before treatment: a meta-anaylsis and cost-effec- tiveness analysis. Urology 1997;49:679-86
48. Kapoor DA, Klimber IW, Malek GH, Wegenke JD, Cox CE, Patterson AL, et al. Single-dose oral cipro- floxacin versus placebo for prophylaxis during trans- rectal prostate biopsy. Urology 1998;52:552-8
49. 질병관리본부. 감염발생정보. 질병관리본부 전염병 정보망 (http://dis.cdc.go.kr) 2006
50. Clark EG, Danbolt N. The Oslo study of the natural course of untreated syphilis; an epidemiologic inves- tigation based on restudy of the Boeck-Bruusgaard material; a review and appraisal. J Chronic Dis 1955;
2:311-44
51. CDC. Diseases characterized by urethritis and cervicitis.
MMWR 2002;51:30-42
52. World Health Organization. Guidelines for the man- agement of sexually transmitted infections 2003