ARTICLE
Vol. 1, No. 2, November 2008논문접수일: 2008년 10월 21일 / 심사완료일: 2008년 11월 4일
교신저자: 이영돈, 인천광역시 남동구 구월동 1198번지, 405-760, 가천의학전문대학 외과학교실 Tel: 032-460-2681, Fax: 032-460-3051, E-mail: peacemk@gilhospital.com
분화성 갑상선암의 갑상선 절제술과 림프절 절제술 범위의 결정
가천의학전문대학 외과학교실
이영돈
Decision of the Extent of Thyroid Resection and Lymphadenec- tomy
Young-Don Lee
Department of Surgery, Gachon University College of Medicine, Incheon, Korea
Most patients with papillary thyroid cancer (PTC) are low risk and have an excellent prognosis. But in low-risk patients with PTC the extension of thyroidectomy and neck node dissection remains controversial. To date, no randomized, prospective trial comparing survival duration and recurrence rates after thyroid lobectomy and total thyroidectomy has been performed. Proponents of thyroid lobectomy assert that for most patients younger than the age of 40 to 50 years with tumors confined to the thyroid gland the higher complication rates after total thyroidectomy outweigh their potential benefits with respect to disease-free and overall survival. Those who favor total thyroidectomy emphasize advantages such as clearing microscopic contralateral disease, enabling the use of radioactive iodine as an adjuvant therapy, allowing accurate postoperative thyroglobulin surveillance and possibly providing better survival. Therefore the treatment decisions should be based on risk group analysis. The understanding of the prognostic factors and risk groups is crucial in the management of well differentiated thyroid cancer. The important prognostic factors are age, grade of tumor, extrathyroidal extension, size of tumor, and distant metastases. Most consensus guidelines recommend total thyroidectomy as the preferred initial procedure for patients with PTC, with absolute indications including a past history of radiation exposure, familial thyroid cancer, known extrathyroidal extension, cervical lymph node or distant metastasis, tumor size >4 cm, and an aggressive histologic variant of papillary thyroid cancer. In addition to thyroidectomy, lateral neck dissection should be done for palpable or biopsy-positive lymph nodes identified on the preoperative ultrasound. Even though up to 80% of patients will have at least microscopic metastatic spread to cervical lymph nodes, this does not seem to affect prognosis, at least in patients younger than 45 years, and prophylactic lateral neck dissection for patients with papillary thyroid cancer is not recommended.
Evidence based recommendations support the application of central lymph node dissection (CLND) at the initial operation for differentiated thyroid cancer in expert hands. CLND may decrease recurrence of PTC and likely improves disease-specific survival because reoperation in the central neck compartment for recurrent PTC may increase the risk of hypoparathyroidism and unintentional nerve injury.
Key Words: Differentiated thyroid cancer, Extension of thyroidectomy and node dissection, Risk groups
서 론
갑상선암은 비교적 해가 없는 잠재암부터 공격적이
고 사망에 이르게 하는 미분화암까지 다양한 행태를 보이나 다행히 갑상선암의 98%는 분화성암이다. 유두 상암은 전체 암의 약 80%를 차지하며 환자의 약 90%
이상이 20년 생존율을 보인다. 유두상암의 경부 림프절
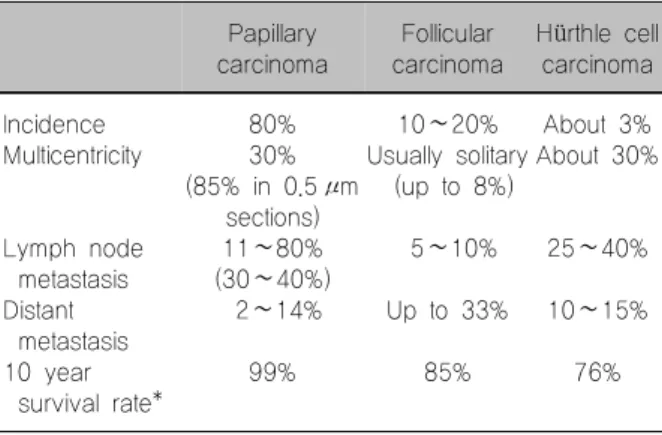
Table 1. Biologic characteristics of differentiated thyroid cancer Papillary
carcinoma
Follicular carcinoma
Hürthle cell carcinoma
Incidence Multicentricity
Lymph node metastasis Distant
metastasis 10 year
survival rate*
80%
30%
(85% in 0.5μm sections) 11∼80%
(30∼40%) 2∼14%
99%
10∼20%
Usually solitary (up to 8%)
5∼10%
Up to 33%
85%
About 3%
About 30%
25∼40%
10∼15%
76%
*Hundahl SA, Fleming ID, Fremgen AM, et al. A national cancer data base report on 53,856 cases of thyroid car- cinoma treated in the US, 1985∼1995. Cancer 1998;83:
2638–48.
Table 2. Differentiated carcinoma of the thyroid: impact of risk groups on survival and recurrence
Differentiated 90∼95% Low risk group 70∼89%
thyroid High risk group 11∼20%
carcinomas
Mortality rate 10 year Low risk group 1∼2%
High risk group About 28%
40 year Low risk group About 5%
High risk group About 55%
Recurrence Low risk group About 10%
rate High risk group Up to 45%
로의 전이율은 예방적 림프절제인지 치료적 림프절제 인지에 따라 달라 11∼80%로 다양하나 미국이나 유럽 에서 행한 연구에서는 대개 30∼40%에서 림프절 전이 를 보고하고 있다. 원격전이는 약 2∼14%에서 일어나 며, 다발성 종양 빈도는 조직절편의 조작에 따라 다르 지만 약 30%에서 나타난다. 절편을 약 0.5 mm로 만들 면 85%에서 다발성 종양이 발견되기도 한다. 여포상암 은 전체 암 중 약 10∼20%를 차지하며 대개 한 개가 발생하며(90%), 통상 양성종양과 동반되며 요오드 결 핍 지역에서 잘 발생한다. 약 10%에서 경부림프절로의 전이가 나타나나 원격전이는 비교적 흔해 약 33%에서 폐나 뼈로 전이된다. Hürthle세포 악성종양(HCC)은 약 25%에서 림프절 전이를 보이며 유두상암이나 여포 성암 보다 재발율이 높고, 10년 내 사망률이 높아 약 30%에 이른다(Table 1).
갑상선암을 고위험군과 저위험군으로 나눌 때 저위 험군은 70∼89%를 차지하며 저위험군의 사망률은 2∼
5%, 재발율은 약 20%로서 좋은 예후를 보인다(Table
2). 그러므로 갑상선 분화암의 수술적 절제범위는 외과 의사들간에 항상 논란의 대상이 되어왔다. 최근 10년간 갑상선암의 수술적 절제 범위에 영향을 준 획기적인 변화 중 하나는 수술 전 경부 초음파 검사의 도입에 있다. 갑상선 종양 자체뿐만 아니라 경부 림프절의 검 사에 유용하여 특히 측경부의 림프절 상태를 수술 전에 미리 알 수 있어 처음부터 계획된 수술이 가능해 졌다.
Mayo Clinic1)과 Texas M.D. Anderson Cancer Center2) 연구에서도 수술 전 초음파 검사가 수술 범위에 영향 을 준 것으로 나타났다.
갑상선 절제
갑상선암의 치료 원칙은 원발병소와 전이된 경부 림 프절의 완전한 절제이며 갑상선 수술의 목적은 (1)갑 상선암의 제거 (2) 병기결정 (3) 방사성요오드 치료의 준비 등이다. 그러나 갑상선암의 절제 범위에 대해서 는 계속되는 논란이 있어 왔다. 이 논란의 이유는 갑상 선암의 발생율이 비교적 다른 암에 비해서 낮으면서, 예후는 양호하며 또한 갑상선 전 절제술과 일엽 절제 술을 비교하는 제대로 기획된 전향적인 연구가 없기 때문이다. 또한 연구들간의 비교가 어려운 점은 갑상 선 절제술의 수술방법이 외과의사들 간에 다양하며 수 술 후 다양한 보조요법 등이 포함되기 때문이다. 그래 서 방사성 동위원소 치료나 TSH 억제요법의 효과를 배제시키고 수술만의 독립적인 변수를 가지고 수술 방 법에 따른 생존율이나 재발율을 분석하는 것은 어렵다.
갑상선 절제방법에는 통상 일엽전절제(한쪽 엽과 협 부절제), 근전절제(병소엽 전절제와 반대엽은 10% 미 만, 즉 ligament of Berry 부분을 약 1 g 정도 남겨 놓는 것) 및 전절제(total thyroidectomy) 등이 있다.
갑상선 전 절제를 주장하는 이유로는 (1) 방사성 동 위원소를 재발이나 전이의 진단 및 치료에 사용할 수 있고 (2) 갑상선 조직을 완전 제거 후 혈중 thyroglo- bulin 검사로 재발이나 잔존하는 암의 검사에 유용한 표지인자로 사용할 수 있고 (3) 유두상암의 30∼85%에 서 병소 반대엽에 미세암이 존재하기 때문이며 (4) 수 술 후 약 7%에서 반대엽에 재발이 나타나며 이들 중 약 반수가 갑상선암으로 사망한다고 하며 (5) 재발율이 전 절제술을 시행한 환자들에서는 낮으며 (6) 약 1%의 분화갑상선암이 미분화암으로 진행되는 것을 예방 할 수 있으며 (7) 1.5 cm 보다 큰 유두상암과 광범위 침습 성 여포암에서 생존율이 증가되며 (8) 합병증이 유발되 는 갑상선 재수술을 줄일 수가 있다는 것 등이다.
한편 일엽절제 수술을 주장하는 이유로는 (1) 비록 숙련된 외과의사에 의한 전 절제술의 합병증이 2% 미 만이라 할지라도 회귀 후두 신경의 손상과 영구적 부 갑상선 기능 저하증 등의 합병증을 줄일 수 있고 (2) 수술 후 갑상선 호르몬의 복용이 용이하지 않거나 갑 상선 호르몬에 의존적이 되는 것을 원하지 않는 환자 들에게는 일엽 절제가 타당한 수술이며 (3) 국소 재발 이 일어나도 약 1/2에서 재수술로서 치료가 가능하며 (4) 5% 미만에서만이 thyroid bed에서 재발이 일어나며 (5) 반대엽의 미세종양은 임상적으로 의미가 없으며 (6) 갑상선 전 절제를 하지 않더라고 예후는 아주 좋다 는 것 등이다.3) 즉 일엽절제를 주장하는 사람들은 40∼
50세 미만이며 갑상선 내에 국한된 종양을 갖고 있는 환자들에게는 갑상선 전 절제술로 얻게 되는 무병 생 존율이나 전체 생존율의 증가보다는 수술로 인한 합병 증이 더 문제될 수 있다는 점을 주장한다.
일반적으로 고위험군(AGES, AMES, MACIS, EORTC 혹은 TNM 위험군 분류에 근거한)이거나, 양측 엽의 종양 혹은 국소 침범한 갑상선암일 시 갑상선 전 절제 나 근전절제의 시행에 대해서는 이견이 없다.4-6) 또한 1 cm 이하의 유두상암의 사망률은 0∼0.4%이므로 병 소엽과 협부절제만으로도 충분한 치료가 될 수도 있다 는 데에도 많은 사람들이 동의한다. 그러나 저위험군 의 수술 범위에 대해서는 상당한 논란이 있다. 이는 American Thyroid Association (ATA)와 American Asso- ciation of Clinical Endocrinologists (AACE)의 진료권고 안은 근전절제나 전절제를 권고하는 반면, Society of Surgical Oncology guidelines은 저위험군에서 일엽 절 제를 권고하고 있는 것을 보면 알 수 있다.
최근 Surveillance Epidemiology and End Results (SEER) database을 이용하여 5,432명 환자(저위험군 4,402명, 고위험군 1,030명)를 대상으로 한 인구기반 연 구에 의하면 84.9%는 갑상선 전 절제술을 시행받았는 데 저위험군이건 고위험군이건 상관 없이 수술 범위가 생존율에 영향을 미치지 않는다고 보고하였다.7) 1958 년부터 1987년까지 5,123명의 환자를 대상으로 한 스웨 덴의 cohort연구에서도 분화갑상선암에 의한 사망률은 수술방법에 의해 영향을 받지 않는다고 하였다. 단 수 술 범위가 영향을 미치는 경우는 TNM stage III에 국 한되었다고 한다.8) 한편 National Cancer Database를 이용한 52,173명의 환자를 분석한 연구에서는 일엽절 제를 시행한 환자 군에서 전 절제를 시행한 군보다 국 소 재발이 증가하며(hazard ratio [HR]=1.57, 95% con- fidence interval [CI] 1.20∼2.06) 아울러 사망률도 더 높
다고 보고하였고(HR=1.21, 95% CI 1.02∼1.44) 이런 차이는 1 cm보다 큰 종양에서 더욱 두드러진다고 하였 다.9) 비록 몇몇 연구에서 갑상선 전 절제와 일엽절제 시행한 환자의 생존율이 비슷하다고 보고하고 있지만 대부분의 연구들은 전절제의 경우에서 낮은 재발율과 향상된 생존율을 보고하고 있다.
수술 범위에 대한 진료 권고안 고찰
ATA guidelines 2006
10)대부분의 갑상선암 환자의 첫 수술은 근전 혹은 전 절제술이어야 한다. 단 림프절 전이가 없으며, 크기가 작고, 저위험군이며, 단독이며, 갑상선 실질 내에 국한된 암은 일엽절제 만으로도 충분한 치료가 될 수도 있다.
갑상선 근전 절제나 전 절제술은 다음과 같은 사항 중 하나라도 있으면 시행한다: 원발병소가 1∼1.5 cm 이상일 때, 반대편 엽에 종양이 있을 때, 국소전이나 원격전이가 있을 때, 방사선 조사의 경력이 있을 때, 직계 가족 중에 갑상선암환자가 있을 때 또한 45세 이 상의 환자일 때 등이다.
European consensus
11)경부림프절 전이나 원격전이가 없으며 방사선 조사 경력이 없는, 1 cm 미만의 분화갑상선암은 갑상선 전 절제술보다 작은 범위의 수술이 가능하나, 그 외의 종 양은 갑상선 전 절제술이 권고된다. 갑상선 전 절제술 은 재발율을 낮추고 숙련된 의사에 의하면 합병증의 증가 없이 시행될 수 있다.
AACE and ACE guidelines
12)유두상암:
1 cm 미만의 유두상암의 사망률은 0.1%, 재발율은 약 5%이므로 일엽 절제술이 적당하고 정확 한 수술이다. 고위험군(AMES, AGES, TNM, EORTC 혹은 MACIS classification system)에서는 갑상선 전절 제 혹은 근전 절제가 시행되어져야 하나, 저위험군에 서는 논란이 많다.여포암:
대부분의 외과의사들은 여포성 혹은 Hür- thle세포 종양에 대해서 협부를 포함한 일엽 절제를 권 고한다. 최종조직검사 상 악성종양으로 판명되면 완결 전절제(completion thyroidectomy)가 필요하다. 단 최소 침습암일 경우에는 일엽절제로 충분하다.NCCN guidelines
13)유두상암:
수술 전이나 수술 시 소견 중에서 다음과 같은 사항이 하나라도 있으면 갑상선 전 절제술을 시 행한다: 연령이 15세 미만이거나 45세보다 많을 때, 방 사선 조사력이 있을 때, 경부 림프절 전이나 원격전이 가 있을 때, 양측엽의 종양일 때, 갑상선 주위 조직침범 이 있을 때, 종양이 4 cm보다 클 때, 공격적인 조직학적 소견을 보이는 경우 등이다.단 이상과 같은 소견이 전부 없을 때에는 협부를 포 함한 일엽절제술도 가능하다.
여포성암:
침습적인 암이거나, 전이가 있거나 환자 가 원할 경우 전 절제술을 시행하며, 그렇지 않은 경우 에는 협부를 포함한 일엽절제를 시행한다. 단 수술 후 조직소견 상 침습적 암일 경우 완결 전절제를 시행하 며, 최소침습성 암일 경우에는 완결 전절제를 고려할 수 있다.Hürthle세포 악성종양:
여포상암과 동일하나 최종 조직검사 상 최소침습성 암일 경우에도 강력히 완전 전 절제를 권고한다.여러 권고안들의 공통적인 갑상선 전 절제의 적응 소견은 다음과 같다. 1) 경부에 방사선 조사력이 있을 때 2) 갑상선암 가족력이 있는 경우 3) 갑상선 주위 조 직으로의 침범이 있는 경우 4) 경부 림프절 전이나 원 격 전이가 있을 때 5) 종양의 크기가 클 경우 6) 유두상 암의 변형 중 공격적인 조직학적 소견을 보이는 경우 등이다.
경부 방사선 조사경력이 있는 환자는 다발성 암 발 생확률이 높아 갑상선 전 절제술이 적절한 치료이다.
가족성 유두상암도 전 절제를 시행하는 것이 좋은데 이유로는 (1) 갑상선이 암에 잘 걸리는 경향이 있고, (2) 갑상선암이나 양성 종양도 다발성으로 발생하며 (3) 갑상선암이 보다 공격적이기 때문이다.
경부 림프절 절제
경부 림프절로의 전이 빈도는 유두상암에서 가장 흔 하고 다음이 Hürthle 세포종양이며 여포성암 순이다.
약 80%의 환자에서 경부림프절에 미세전이를 비롯한 전이를 갖고 있다고 하나, 적어도 45세 이전의 환자에 서는 예후에 영향을 주지 않아 유두상암에서 예방적 경부절제술은 권고 되지 않는다.14) 임상적으로 림프절 이 커지거나 만져지는 환자에서는 치료적 림프절제술 이 권고되지만, 그렇지 않은 경우 예방적으로 경부림
프절제술을 시행해도 시행하지 않은 경우와 비교하면 생존율은 차이가 없다는 연구 결과들이 있다.15-18) 한 편 경부림프절로의 전이가 연령으로 대비하면 예후는 좋지 않은 것으로 보고하기도 한다.15)
근거중심 기반한 연구에 의하면 예방적 중앙경부 림 프절제술이 생존율을 증가시키는지에 대해서는 Level III 자료(Sackett's classification)가 제한적이지만, 분화 유두암에서 재발율을 낮추며(levels IV and V data, Sackett's classification) 무병생존율을 증가시키며, 수술 후 thyroglobulin 농도를 저하시키며, athyroglobuline- mia를 나타나는 빈도를 증가시킨다(level IV data, Sackett's classification)고 보고하고 있다.19)
HCC 환자는 약 90%에서 방사성 동위원소를 흡수하 지 않고, 재발율이 높고, 또한 약 40%에서 림프절 전이 를 보이므로 갑상선 전 절제술과 예방적 중앙경부 림 프 절제술을 하는 것이 좋다. 유두상암 환자의 약 10%
에서만 반대측 경부에 전이를 나타내므로 명백한 반대 측 림프절의 전이가 있을 때에만 반대측 림프절 절제 를 시행하는 것이 좋다. 유두상암에서 상부 종격동의 림프절로의 전이는 약 6%에서 일어나며 중앙경부 림 프절 절제 시 통상 같이 절제할 수 있다.
경부림프절 전이에 대한 진료 권고안 고찰
NCCN guideline 2007
13)중앙경부 림프절 절제는 측경부 림프절 절제와 동시 에 하건 안 하건 수술 중 림프절이 만져지거나 수술 전 초음파 검사 하 세침검사에서 입증되었으면 반드시 시행해야 한다.
AACE and ACE guidelines
12)중앙경부 림프절 절제는 재수술이 어렵고 합병증의 위험이 높아 필수적이며, 측경부의 림프절 절제는 임 상적으로 만져지는 경우에만 변형적 근치절제술을 권 고하고 있다. 그러나 예방적 측경부 림프 절제술은 권 고되고 있지 않다.
ATA guidelines 림프절제술
10)일상적(routine)인 중앙경부 림프절제술이 유두상 암 과 Hürthle 세포암에서 고려되어야 한다. 측경부 림프 절 절제는 임상적으로 혹은 수술 전 초음파 검사 상이 나 수술 중 입증된 경우에 시행한다.
Table 3. MACIS prognostic factors in thyroid cancer MACIS
Score = 3.1 (if age <40 years) or 0.08×age (if age ≥40 years)
+0.3×tumor size (cm maximum diameter) +1 (if incompletely resected)
+1 (if locally invasive) +3 (if distant spread)
Survival by MACIS score (20 years) <6= 99%
6∼6.99=89%
7∼7.99=56%
≥8.00=24%
Based on Mayo Clinic data
Table 4. AMES risk patients with papillary and follicular thyroid cancer
Low risk
All young patients (men ≤40 years old, women ≤50 years old) without distant metastases
All older patients with
Intrathyroidal papillary or follicular thyroid cancer with minor tumor capsular invasion
Primary tumor <5 cm No distant metastases High risk
All patients with distant metastases
Extra-thyroid papillary, major capsular invasion follicular Primary cancers ≥5.0 cm in older patients (men >40,
women >50)
Survival by AMES risk groups (20 years) Low risk=99%
High risk=61%
European Guideline
11)수술 전이나 수술 중 입증된 림프절 전이는 구획 림 프절 절제(microdissection)를 하여야 한다. 수술 전 이 나 수술 중 입증되지 않은 환자의 예방적 중앙경부 림 프절 절제의 이득에 대해서는 논란이 있는데, 예방적 림프절제술이 재발이나 사망률을 영향을 미친다는 증 거가 없으나, 정확한 병기 결정에는 도움이 된다.
분화갑상선의 위험도 분류 및 수술 범위결정에 미치는 영향
종양의 크기가 작고, 비침습적인 경우 또한 젊은 환 자는 저위험군에 속하며 예후는 아주 좋다(Table 2). 반 면 종양이 크고, 침습적인 종양을 갖고 있는 고연령 환 자는 고위험군에 속한다. 그러나 불행히도 대부분의 위험분류 체계들은 수술 후 결정되는 것들이고 수술 전 수술범위에 적용 가능한 system은 없다. 위험분류 system들로는 1987년 Mayo Clinic에서 개발한 AGES (age, histologic grade of tumor, extrathyroidal invasion, distant metastases, tumor size)와 이를 개정한 MACIS scoring system (metastases, age, completeness of resec- tion, extrathyroidal invasion, tumor size)이 있는데 MACIS scoring system은 유두상 암환자를 4군(점수에 따라 6.00, 6.00∼6.99, 7.00∼7.99, >8.00)으로 나누어 비교적 예후를 잘 예측할 수 있다(Table 3). 1988년에 Lahey Clinic의 Cady와 Rossi는 AMES system (age, metastases, extrathyroidal invasion, primary tumor size) 을 저위험군과 고위험군으로 나누는데 사용하였으나 (Table 4) 유두상 암 환자와 여포성 암 환자를 따로 분
리하지는 않았다. 다음은 SAG system (sex, age, his- tologic grade)으로 score 2 이상이면 고위험군이라 하였 다. TNM (primary tumor size, nodal status, distant metastasis status) staging system도 역시 고위험군과 저 위험군을 구별하는데 사용되고 있다. DeGroot 분류법 은 TNM staging system과 유사한 system인데 class I (intrathyroidal), class II (cervical node metastases), class III (extrathyroidal extension)와 class IV (distant meta- stases) 군으로 분류한다.
상기 위험분류 system들의 공통점은 연령, 성별, 종 양의 크기를 포함하는 것이며 결국 수술 전에 위험군 을 나눌 수 있는 기준은 연령, 성별과 종양의 크기뿐이 다.
대부분의 연구들에서 저위험군의 10년에서 20년 사 망률은 2∼5%, 고위험군의 사망률은 40∼50%로, 재발 율은 저위험군에서 약 10%, 고위험군에서 약 45%로 보 고하고 있다(Table 2).
그러므로 고위험군에서는 갑상선 전 절제술과 방사 성동위원소 치료 및 수술 후 TSH 억제 치료 등이 필요 하다는 데에 이견이 없다. 저위험군에서는 협부를 포 함한 일엽절제로 만족할 만한 치료효과를 얻을 수 있 다고 하나 재발되면 사망률이 33∼50%로 높아져 저위 험군에서도 사망률을 감소시키기 위하여는 근전절제 나 전 절제를 시행하여야 한다고 많은 후향적 연구들 에서 주장되고 있다.15,18,20)
Memorial Sloan-Kettering Cancer Center21)는 연령, 성별 등의 환자 요소와 종양의 크기, 분화도, 갑상선 주위침범, 원격전이 등의 종양 요소를 바탕으로 저위 험군, 중간위험군, 고위험군으로 나누었다(Table 5). 저
Table 5. Memorial Sloan-Kettering cancer center risk-groups definitions in differentiated carcinoma of the thyroid Low risk Intermediate risk Intermediate risk High risk
Age (years) Distant metastasis Tumor size
Histology and grade
5-year survival 20-year survival
<45 M0 T1, T2 (<4 cm)
Papillary
100%
99%
<45 M+
T3, T4 (>4 cm) Follicular and/or
high-grade 96%
85%
>45 M0 T1, T2 (<4 cm)
Papillary
96%
85%
>45 M+
T3, T4 (>4 cm) Follicular and/or
high-grade 72%
57%
위험군에서는 방사성 동위원소 치료의 이점이 없으므 로 일엽절제가 충분한 치료라고 전제하였고, 중간 위 험군의 수술 범위는 종양의 공격성, 크기와 림프절 전 이 여부에 따라 결정되어야 한다고 하였다. 고위험군 에서는 적극적인 국소 치료와 방사성 동위원소 치료가 도움이 된다고 하였다.
결 론
갑상선암의 수술 시 림프절 절제에 대해서는 권고안 들간에 어느 정도 의견의 일치가 이루어져 있는 것 같 다. 근거중심에 기반한 연구들은 통상적 중앙경부 림 프절제술을 권고하고 있으며, 측경부 광범위 림프 절 제술에 대해서는 대부분의 권고안들에 의하면 수술 전 이나 수술 중 림프절 전이가 의심되거나 확진된 경우 에만 치료적 수술이 권고되고 있다.
그러나 갑상선 절제범위에 대해서는 다양한 주장들 이 제기되고 있다. 일반적으로 고위험군이거나, 양측 엽의 종양 혹은 국소 침범한 갑상선암일 경우 갑상선 전 절제나 근전절제의 시행에 대해서는 이견이 없다.
또한 1 cm 이하의 미세암은 일엽절제가 적당하다는 것 에도 의견이 일치되고 있지만, 저위험군의 수술 범위 에 대해서는 상당한 논란이 있다. 위험도 분류 system 들을 사용할 수 있지만, 불행히도 수술 전에 적용 가능 한 요소들은 연령, 성별 및 종양의 크기에 국한된다.
그러나 대부분의 권고안들은 저위험군이라 하더라도 갑상선유두암종의 첫 수술 시 전 절제술을 권고하고 있다. 또한 과거에 방사선 조사력이 있거나, 가족력이 있거나, 갑상선 주위조직 침범이 있거나, 경부림프절의 전이나 원격전이가 있는 경우, 종양이 4 cm보다 큰 경 우 또한 공격적인 병리조직을 보이는 변형적 유두암 (tall cell, insular, diffuse sclerosing and columnar cell subtype)이 있을 경우에는 반드시 갑상선 전 절제술을 권고하고 있다.
중심 단어: 분화성 갑상선암, 수술범위 결정, 위험군 분류.
References
1) Stulak JM, Grant CS, Farley DR, Thompson GB, van Heerden JA, Hay ID, et al. Value of preoperative ultrasonography in the surgical management of initial and reoperative papillary thyroid cancer. Arch Surg 2006;141(5):489-96.
2) Kouvaraki MA, Shapiro SE, Fornage BD, Edeiken-Monro BS, Sherman SI, Vassilopoulou-Sellin R, et al. Role of preoperative ultrasonography in the surgical management of patients with thyroid cancer. Surgery 2003;134(6):946-55.
3) Jossart G, Clark OH. Well differentiated thyroid cancer. Curr Probl Surg 1994;31(12):933-1012.
4) Singer PA, Cooper DS, Daniels GH, Ladenson PW, Greenspan FS, Levy EG, et al. Treatment guidelines for patients with thyroid nodules and well-differentiated thyroid cancer. American Thyroid Association. Arch Intern Med 1996;156(19):2165-72.
5) Shaha AR, Byers RM, Terz JJ. Society of Surgical Oncology Practice Guidelines. Thyroid cancer surgical practice guidelines.
Oncology (Williston Park) 1997;11(8):1228-32, 1234.
6) Hay ID, Feld S, Garcia M. AACE clinical practice guidelines for the management of thyroid carcinoma. Endocr Pract 1997;
3:60.
7) Haigh PI, Urbach DR, Rotstein LE. Extent of thyroidectomy is not a major determinant of survival in low or high-risk papillary thyroid cancer. Ann Surg Oncol 2005;12(1):81-9.
8) Lundgren CI , Hall P, Dickman PW, Zedenius J. Influence of surgical and postoperative treatment on survival in dif- ferentiated thyroid cancer. Br J Surg 2007;94(5):571-7.
9) Bilimoria KY, Bentrem DJ, Ko CY, Stewart AK, Winchester DP, Talamonti MS, et al. Extent of surgery affects survival for papillary thyroid cancer. Ann Surg 2007;246(3):375-84.
10) Cooper DS, Doherty GM, Haugen BR, Kloos RT, Lee SL, Mandel SJ, et al. Management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 2006;16(2):109-42.
11) Pacini F, Schlumberger M, Dralle H, Elisei R, Smit JW, Wiersinga W, et al. European consensus for the management of patients with differentiated thyroid carcinoma of the follicular epithelium. Eur J Endocrinol 2006;154(6):787-803.
12) AACE/AME Task Force on Thyroid Nodules. American
association of clinical endocrinologists and associazione medici endocrinologi Medical guidelines for clinical practice for the diagnosis and management of thyroid nodules. Endocr Pract 2006;12(1):63-102.
13) National Comprehensive Cancer Network Clinical Practice Guidelines in Oncology: Thyroid Carcinoma v.2.2007.
http://www.nccn.org/professionals/physician_gls/PDF/thyroid.
pdf. Accessed August 10, 2007
14) Clark OH. Papillary thyroid carcinoma: Rationale for total thyroidectomy in textbook of endocrine surgery. 2nd ed. Phila- delphia: Elsevier Saunders; 2005. p.110-4.
15) DeGroot LJ, Kaplan EL, McCormick M, Straus FH. Natural history, treatment, and course of papillary thyroid carcinoma. J Clin Endocrinol Metab 1990;71(2):414-24.
16) Harwood J, Clark OH, Dunphy JE. Significance of lymph node metastasis in differentiated thyroid cancer. Am J Surg 1978;
136(1):107-12.
17) McConahey WM, Hay ID, Woolner LB, van Heerden JA, Taylor WF. Papillary thyroid cancer treated at the Mayo Clinic, 1946 through 1970: Initial manifestations, pathologic findings, therapy, and outcome. Mayo Clin Proc 1986;61(12):978-96.
18) Mazzeferri EL, Jhiang SM. Long-term impact of initial surgical and medical therapy on papillary and follicular thyroid cancer.
Am J Med 1994;97(5):418-28.
19) White ML, Gauger PG, Doherty GM. Central lymph node dissection in differentiated thyroid cancer. World J Surg 2007;
31(5):895-904.
20) Hay ID, Grant CS, Bergstralh EJ, Thompson GB, van Heerden JA, Goellner JR. Unilateral total lobectomy: Is it sufficient surgical treatment for patients with AMES low-risk papillary thyroid carcinoma? Surgery 1998;124(6):958-64.
21) Shaha A. Treatment of thyroid cancer based on risk groups. J Surgl Oncol 2006;94(8):683-91.