서 론
대사증후군은 복부 비만, 고혈압, 이상지질혈증, 공복 혈 당 장애가 한 사람에서 군집적으로 나타나는 것을 말하며, 이는 심혈관 질환 및 제2형 당뇨병의 발생 위험을 증가시키 는 것으로 잘 알려져 있다. 대사증후군의 발생 기전은 아직 까지 완전히 밝혀져 있지 않지만, 복부 비만과 인슐린 저항
성이 주요 병인으로 생각되고 있다. 그리고, 대사증후군은 코골이와 관련성이 있는 것으로 보고되어 있다.1-3)
수면호흡장애는 수면 중 상기도의 저항 증가로 일어나는 호흡 이상으로 코골이, 상기도 저항증후군, 수면무호흡증 등 영역이 다양하고, 비만 인구 증가와 더불어 높은 유병률을 보여 이미 서양에서는 중요한 건강 문제로 인식되어 활발히 연구되어 왔다. 코골이는 수면무호흡증의 주요 증상이며 여
성인 남성에서 코골이와 대사증후군의 관련성
순천향대학교 의과대학 가정의학교실
오정은*․조주연
The Relationship between Snoring and Metabolic Syndrome in Men
Jung Eun Oh*, Choo Yon Cho
Department of Family Medicine, Soonchunhyang University Hospital
요 약
연구배경: 코골이는 수면무호흡증의 대표적 증상으로 심혈관 질환의 발생 위험을 증가시키는 요인이다. 대사증 후군 또한 심혈관 질환의 위험을 증가시키는 주요 요인으로 알려져 있다. 우리나라의 경우 비만 인구가 지속적으로 증가하고 있기 때문에 서양에서처럼 코골이나 수면무호흡증의 유병률이 높을 것으로 예상되지만, 수면 호흡 장애에 대한 연구 자료는 매우 적은 실정이다. 이에 코골이와 대사증후군과의 관련성에 대해 알아보고자 한다.
방법: 이 단면 연구는 2009년 4월부터 12월까지 일개 대학병원에서 건강검진을 받은 20세 이상 성인 남성 2,884 명을 대상으로 하였다. 대사증후군의 진단기준은 modified ATP III의 정의를 따랐고, 그 중 허리둘레는 한국인의 기준을 따랐다. 코골이의 빈도는 의사가 수검자를 직접 대면하여 조사하였고, 코골이 상태를 1주일 동안 코를 전혀 골지 않는 군, 3일 이하 고는 군, 4일 이상 고는 군으로 분류하였다. 다중 로지스틱 회귀분석을 이용하여 코골이와 대사증후군의 관련성을 조사하였다.
결과: 코를 자주 골수록 높은 혈압, 공복 고혈당, 고중성지방, 저고밀도지단백콜레스테롤, 복부 비만의 유병률이 증가하였고(P < 0.05), 더불어 대사증후군의 유병률도 증가하였다(P < 0.001). 코를 골지 않는 군을 기준으로 하였을 때 나이, 음주, 흡연, 체질량지수를 보정한 후 대사증후군의 교차비는 1주일 동안 3일 이하 코를 고는 군에서 1.18 (95% CI = 0.95~1.46)이었고, 1주일 동안 4일 이상 코를 고는 군에서는 1.63 (95% CI = 1.28~2.07)이었다. 그리고, 대사 이상 항목의 수가 증가할수록 1주일 동안 4일 이상 코를 고는 비율이 유의하게 증가하였다(P < 0.001).
결론: 코골이 빈도의 증가는 대사증후군 및 대사증후군의 개별 대사 이상 항목과 유의한 관련성이 있었고, 특히, 일주일 동안 4일 이상의 코골이는 나이, 음주, 흡연, 체질량지수와 독립적으로 대사증후군의 위험 증가와 관련이 있었다.
ꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏ 중심단어: 코골이, 대사증후군, 관련성
ꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏꠏ
접수일자: 2011년 4월 7일, 심사일자: 2011년 5월 19일, 게재승인일자: 2011년 8월 17일 교신저자: 오정은, (330-721) 충남 천안시 동남구 순천향 2길 8, 순천향대학교 천안병원 가정의학과 Tel: 041-570-2238, Fax: 041-592-3810, E-mail: [email protected]
러 역학 연구에서 무호흡 상태의 대용(surrogate)으로 사용 되어 왔다.4) 기존 연구 결과에 의하면 잦은 코골이는 대사 증후군 및 대사증후군의 구성 요소인 고혈압, 비만, 고혈당 과 관련되어 있고,2,5-7) 일부 연구에서는 비만에 독립적으로 혈관 질환과 관련되어 있는 것으로 나타나있다.8-10) 수면호 흡장애가 대사증후군에 미치는 영향은 아직 잘 알려져 있지 않지만, 수면장애로 인해 당불내성이 발생하고, 코르티솔 농 도가 상승하며, 교감 신경계가 항진되는 것으로 연구되어 있다. 이러한 신경뇌분비계의 변화는 대사증후군의 발생 위 험을 증가시킬 가능성이 있다.11)
대사증후군과 수면무호흡증 각각은 심혈관 질환의 위험 성 증가와 관련되어 있다. 특히, 대사증후군은 우리나라에서 높은 유병률을 보이고 있는 중요한 건강 문제이고, 수면무 호흡증의 대표적 증상인 코골이는 남성에서 10.8~64%의 높 은 유병률을12) 보이는 흔한 문제이지만 이에 대한 국내 연 구 자료가 매우 드물어 코골이와 대사증후군 사이의 임상적 중요성을 판단하기 어려웠다. 이에 코골이와 대사증후군 사 이에 관련성이 있는지 알아보는 것이 임상적, 역학적, 그리 고, 국민 건강 증진을 위해 중요하다고 판단되어 건강 진단 을 받은 성인 남성을 대상으로 이번 연구를 시행하였다.
방 법 1. 연구 대상 및 기간
2009년 4월부터 2009년 12월까지 충남 지역의 한 대학 병원 건강 증진 센터를 방문했던 수검자 중에서 신체 계측 치나 혈액 검사 결과가 누락되거나 코골이 빈도에 대한 면 접 조사 결과 모르겠다고 대답한 수검자를 제외한 20세 이 상 성인 남성 2,884명을 대상으로 하였다.
2. 연구 방법
1) 신체 계측 및 혈액검사
신장과 체중은 자동신체계측기를 이용하여 측정하였고 [체중(kg)/신장(m)2]의 식을 이용하여 체질량지수(body mass index, BMI)를 계산하여, 아시아-태평양 비만 치료 지침에 따라 체질량지수를 23.0 kg/m2 미만군, 23.0 kg/m2 이상부터 25.0 kg/m2 미만군, 25.0 kg/m2 이상군으로 분류하였다. 허 리둘레는 직립 자세에서 늑골 최하단 부위와 장골능 최상단 부위의 중간 지점에서 줄자로 측정하였다. 혈압은 5분 이상 안정 상태를 유지한 후 자동 혈압 측정계로 양측 상완에서 측정하여 더 높은 쪽 혈압을 채택하였다. 12시간 이상 금식 후 전주 정맥(antecubital vein)에서 채혈을 한 후 혈당, 총콜 레스테롤, 중성지방, 고밀도지단백콜레스테롤을 측정하였다.
2) 코골이 및 생활습관 조사
가정의학과 의사가 연구 대상자를 대면하여 코골이 빈도, 음주, 흡연에 대하여 직접 조사하였다. 현재까지 코골이를
객관적으로 평가하는 표준이 없어서, 기존 연구에서 흔히 사용되었던 것처럼 코골이 빈도 조사 방법을 이용하였고,4) 분류 기준점도 연구 마다 일치하지 않아서, 이번 연구에서 는 1주일 동안 얼마나 자주 코를 고는지 질문하여 전혀 코를 골지 않는 군, 3일 이하 코골이군, 4일 이상 코골이군으로 구분하였다.13) 음주 습관은 1주일 동안 140 g 이하의 음주를 적절음주로, 1주일 동안 140 g 초과의 음주를 과음으로 정 의하여 비음주군, 적절음주군, 과음군으로 분류하였다. 흡연 습관은 비흡연군, 과거 흡연군, 현재 흡연군으로 구분하였다.
3) 대사증후군의 진단 기준
2001년 National cholesterol education program adult treatment panel III (NCEP ATP III)에서 제정한 진단 기준 을 바탕으로, 2005년 미국심장협회와 국립심폐혈관연구소 에서 새롭게 제시한 modified ATP III 진단 기준을 적용하 여14) 아래 5개의 대사 이상 항목 중 3개 이상을 만족할 경 우 대사증후군으로 진단하였다. 진단 기준 중 허리둘레 항 목은 인종간의 차이를 고려하여 한국인의 복부 비만 허리둘 레 기준인 90 cm 이상을 적용하였으며,15) 항고혈압 약물, 항당뇨병 약물, 이상지질혈증 치료 약물을 사용하고 있는 경우 해당 항목이 있는 것으로 간주하였다.
1) 허리둘레: ≥ 90 cm
2) 혈압: 수축기 혈압 ≥ 130 mmHg 또는 이완기 혈압
≥ 85 mmHg, 또는 약물 치료
3) 공복혈당: ≥ 100 mg/dL, 또는 약물 치료 4) 중성지방: ≥ 150 mg/dL, 또는 약물 치료
5) 고밀도지단백콜레스테롤: < 40 mg/dL 또는 약물 치료
3. 통계 분석
일원배치분산분석과 카이제곱검정을 통하여 연구 대상자 들의 연령, 체질량지수, 허리둘레, 음주 습관, 흡연 습관 등 일반적 특성을 전혀 코를 골지 않는 군, 코골이 횟수가 일주 일 동안 3일 이하인 군, 일주일 동안 4일 이상인 군으로 구 분하여 비교하였다. 카이제곱검정을 이용하여 코골이 빈도 에 따른 대사증후군 및 개별 대사 이상 항목의 관련성을 분 석하였다. 로지스틱 회귀분석을 이용하여 연령, 음주, 흡연, 체질량지수를 보정한 후 코골이가 대사증후군 및 개별 대사 이상에 미치는 영향을 평가하였다. 대사증후군의 개별 대사 이상 항목 개수에 따른 1주일 동안 4일 이상 코골이의 비율 을 구하고, 카이제곱검정(선형 대 선형 결합)을 이용하여 대 사 이상 항목의 개수가 증가할수록 그 비율이 직선적으로 증 가하는지 알아보았다. 모든 통계분석은 Statistical Package for the Social Science 14.0 KO for windows (SPSS, INC., Chicago, USA)를 사용하였고 신뢰수준은 95%로 하여, P값 이 0.05 미만일 때 통계학적으로 유의한 것으로 판정하였다.
결 과
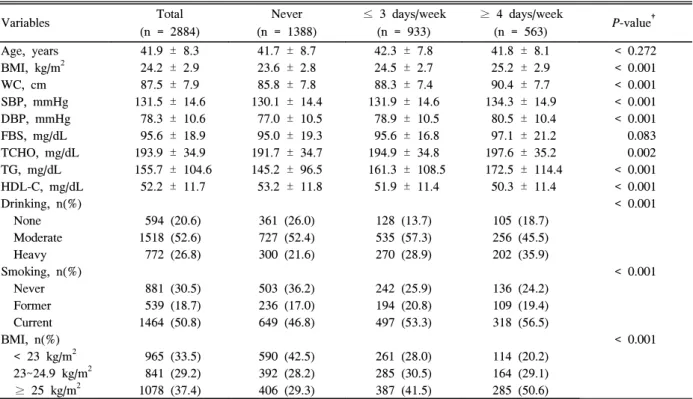
1. 코골이 빈도에 따른 연구 대상자의 특성 비교 (Table 1)
전체 연구 대상자는 2,884명이었고, 평균 연령은 41.9 ± 8.3세이었으며, 과음의 비율은 26.8%, 현재 흡연율은 50.8%
이었고, 비만의 유병률은 37.4%이었으며, 대사증후군의 유 병률은 28.0%이었다. 전혀 코를 골지 않는 사람이 1,388명 (48.1%)이었고, 일주일 동안 3일 이하 코를 고는 사람은 933명(32.4%)이었으며, 일주일 동안 4일 이상 코를 고는 사
람은 563명(19.5%)이었다. 코를 자주 골수록 평균 체질량지 수, 허리둘레, 수축기 혈압, 이완기 혈압, 총콜레스테롤, 중 성지방 수치는 증가하였고, 고밀도지단백콜레스테롤의 농도 는 감소하였으며 통계적으로도 유의하였다(P < 0.05). 과음 의 비율은 주당 4일 이상 코를 고는 군에서 35.9%, 주당 3 일 이하 코를 고는 군에서 28.9%, 비음주군에서 21.6%로 코를 자주 골수록 의미 있게 증가하였다(P < 0.001). 현재 흡연율과 비만의 유병률도 코를 자주 골수록 의미 있게 증 가하였다(P < 0.001).
Table 1. Clinical characteristics of subjects according to the snoring status*
Variables Total
(n = 2884)
Never (n = 1388)
≤ 3 days/week (n = 933)
≥ 4 days/week
(n = 563) P-value†
Age, years 41.9 ± 8.3 41.7 ± 8.7 42.3 ± 7.8 41.8 ± 8.1 < 0.272
BMI, kg/m2 24.2 ± 2.9 23.6 ± 2.8 24.5 ± 2.7 25.2 ± 2.9 < 0.001
WC, cm 87.5 ± 7.9 85.8 ± 7.8 88.3 ± 7.4 90.4 ± 7.7 < 0.001
SBP, mmHg 131.5 ± 14.6 130.1 ± 14.4 131.9 ± 14.6 134.3 ± 14.9 < 0.001 DBP, mmHg 78.3 ± 10.6 77.0 ± 10.5 78.9 ± 10.5 80.5 ± 10.4 < 0.001 FBS, mg/dL 95.6 ± 18.9 95.0 ± 19.3 95.6 ± 16.8 97.1 ± 21.2 0.083 TCHO, mg/dL 193.9 ± 34.9 191.7 ± 34.7 194.9 ± 34.8 197.6 ± 35.2 0.002 TG, mg/dL 155.7 ± 104.6 145.2 ± 96.5 161.3 ± 108.5 172.5 ± 114.4 < 0.001 HDL-C, mg/dL 52.2 ± 11.7 53.2 ± 11.8 51.9 ± 11.4 50.3 ± 11.4 < 0.001
Drinking, n(%) < 0.001
None 594 (20.6) 361 (26.0) 128 (13.7) 105 (18.7)
Moderate 1518 (52.6) 727 (52.4) 535 (57.3) 256 (45.5)
Heavy 772 (26.8) 300 (21.6) 270 (28.9) 202 (35.9)
Smoking, n(%) < 0.001
Never 881 (30.5) 503 (36.2) 242 (25.9) 136 (24.2)
Former 539 (18.7) 236 (17.0) 194 (20.8) 109 (19.4)
Current 1464 (50.8) 649 (46.8) 497 (53.3) 318 (56.5)
BMI, n(%) < 0.001
< 23 kg/m2 965 (33.5) 590 (42.5) 261 (28.0) 114 (20.2) 23~24.9 kg/m2 841 (29.2) 392 (28.2) 285 (30.5) 164 (29.1)
≥ 25 kg/m2 1078 (37.4) 406 (29.3) 387 (41.5) 285 (50.6)
BMI, Body Mass Index; WC, Waist circumference; SBP, systolic blood pressure; DBP, diastolic blood pressure; FBS, fasting blood sugar; TCHO, total cholesterol; TG, triglyceride; HDL-C, high density lipoprotein-cholesterol.
* Data were presented as means ± SD or number (%).
†P-values were obtained by ANOVA or chi-square test (linear by linear association).
Table 2. Prevalence of individual metabolic abnormalities of metabolic syndrome according to the snoring status* Snoring
P-value† Never
(n = 1388)
≤ 3 days/week (n = 933)
≥ 4 days/week (n = 563)
BP ≥ 130/85 mmHg 717 (51.7) 545 (58.4) 366 (65.0) < 0.001
FBS ≥ 100 mg/dL 304 (21.9) 236 (25.3) 150 (26.6) 0.014
TG ≥ 150 mg/dL 477 (34.5) 414 (44.4) 271 (48.1) < 0.001
HDL-C < 40 mg/dL 160 (11.5) 91 (9.8) 99 (17.6) 0.004
WC ≥ 90 cm 422 (30.4) 400 (42.9) 316 (56.1) < 0.001
Metabolic syndrome 294 (21.2) 285 (30.5) 228 (40.5) < 0.001
BP, blood pressure; FBS, Fasting blood sugar; TG, triglyceride; HDL-C, high density lipoprotein cholesterol; WC, waist circumference.
* Data were presented as number (%).
†P-values were obtained by chi-square test (linear by linear association).
2. 코골이 상태에 따른 대사증후군 및 개별 대사 이상의 유병률(Table 2)
높은 혈압, 공복 고혈당, 고중성지방, 저고밀도지단백콜 레스테롤, 복부비만의 유병률은 코골이 빈도가 증가할수록 모두 유의하게 높아졌다(P < 0.05). 대사증후군의 유병률도 전혀 코를 골지 않는 군에서 21.2%, 주당 3일 이하 코를 고 는 군에서 30.5%, 주당 4일 이상 코를 고는 군에서 40.5%
로 코를 자주 골수록 유의하게 증가하였다(P < 0.001).
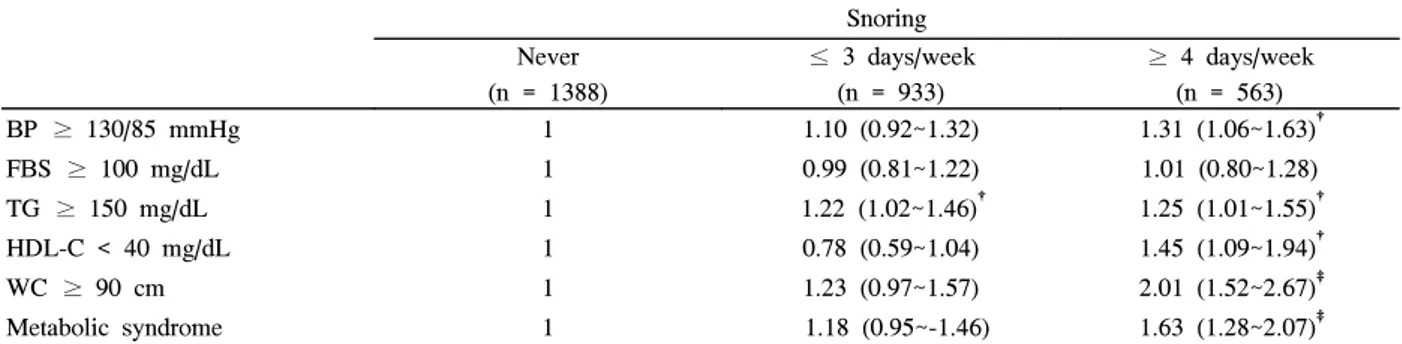
3. 코골이 상태에 따른 대사증후군 및 개별 대사 이상의 교차비(Table 3)
연령, 음주, 흡연, 체질량지수를 보정한 후 개별 대사 이 상의 교차비(odds ratio)는 코를 전혀 골지 않는 군에 비해 일주일 동안 3일 이하 코를 고는 군에서 고중성지방의 위험 도가 1.22배(95% CI = 1.02~1.46) 높게 나타났고, 통계학 적으로 유의하였으며, 높은 혈압, 공복 고혈당, 저고밀도지 단백콜레스테롤 항목의 교차비는 통계학적으로 유의하지 않았다. 코를 전혀 골지 않는 군에 비해 일주일 동안 4일 이 상 코를 고는 군에서 높은 혈압의 교차비는 1.31 (95% CI
= 1.06~1.63), 고중성지방의 교차비는 1.25 (95% CI = 1.01~1.55), 저고밀도지단백콜레스테롤의 교차비는 1.45 (95% CI = 1.09~1.94), 복부 비만의 교차비는 2.01 (95%
CI = 1.52~2.67)로 높게 나타났고, 통계학적으로 유의하였 으나(P < 0.05), 공복 고혈당의 교차비는 통계적으로 유의 하지 않았다(교차비: 1.01, 95% CI = 0.80~1.28).
대사증후군의 교차비는 연령, 음주, 흡연, 체질량지수를 보정한 후 코를 전혀 골지 않는 군에 비해 일주일 동안 3일 이하 코를 고는 군에서는 1.18 (95% CI = 0.95~1.46)로 유 의하지 않았지만, 일주일 동안 4일 이상 코를 고는 군에서 는 1.63 (95% CI = 1.28~2.07)으로 높았고, 통계적으로 유 의하였다(P < 0.001).
4. 대사 이상 항목의 군집성에 따른 1주일 동안 4일 이상 코골이의 비율(Fig. 1)
대사증후군의 대사 이상 항목의 군집성에 따라 일주일 동안 4일 이상 코를 고는 군의 비율은 대사 이상 항목이 없 는 경우 10.1%, 1개 16.6%, 2개 20.1%, 3개 28.0%, 4개 28.1%, 5개 34.5%로 대사 이상 항목 개수가 증가할수록 유 의하게 증가하는 경향을 보였다(P < 0.001).
고 찰
성인 남성 건강 검진 수검자를 대상으로 했던 이번 단면 연구 결과 일주일 동안 4일 이상 코골이군의 40.5%, 3일 이 하 코골이군의 30.5%, 코를 전혀 골지 않는 군의 21.2%가 대사증후군으로 나타나 코를 자주 골수록 대사증후군의 유 병률이 유의하게 증가하는 경향을 보였다. 대사증후군의 위 험은 일주일 동안 4일 이상의 코골이가 있는 경우 연령, 음 Fig. 1. Proportion of snoring ≥ 4 days per week according to the number of components of metabolic syndrome. P-value was obtained by chi-square test (linear by linear association).
Table 3. The adjusted* odds ratios (95% confidence interval) for metabolic syndrome and its individual abnormalities in snoring status against non-snorer by logistic regression analysis
Snoring Never
(n = 1388)
≤ 3 days/week (n = 933)
≥ 4 days/week (n = 563)
BP ≥ 130/85 mmHg 1 1.10 (0.92~1.32) 1.31 (1.06~1.63)†
FBS ≥ 100 mg/dL 1 0.99 (0.81~1.22) 1.01 (0.80~1.28)
TG ≥ 150 mg/dL 1 1.22 (1.02~1.46)† 1.25 (1.01~1.55)†
HDL-C < 40 mg/dL 1 0.78 (0.59~1.04) 1.45 (1.09~1.94)†
WC ≥ 90 cm 1 1.23 (0.97~1.57) 2.01 (1.52~2.67)‡
Metabolic syndrome 1 1.18 (0.95~-1.46) 1.63 (1.28~2.07)‡
BP, blood pressure; FBS, Fasting blood sugar; TG, triglyceride; HDL-C, high density lipoprotein-cholesterol; WC, waist circumference.
* Adjusted for age, alcohol consumption, cigarette smoking, and body mass index.
†P < 0.05, ‡P < 0.001, P-values were obtained by binary logistic regression analysis.
주, 흡연, 체질량지수를 보정한 후에도 1.63배(95% CI = 1.28~2.07) 증가하였고 통계적으로 의미가 있었다. 거꾸로, 대사증후군의 개별 대사 이상 항목의 개수가 증가할수록 주 당 4일 이상 코를 고는 비율이 유의하게 증가하였다. 이러 한 결과들은 잦은 코골이와 대사증후군 사이에 밀접한 관련 성이 있음을 보여주는 것이다. 기존 연구에서도 코골이나 수면무호흡증이 있는 경우 혼란 변수에 독립적으로 대사증 후군의 유병률이 증가하였고,2,16) 대사증후군이 있는 경우 수면무호흡증의 위험이 증가하였다.17) 코골이와 비만 그리 고, 대사증후군과 비만은 서로 밀접한 관련성이 있는 것으 로 잘 알려져 있지만, 이번 연구에서 비만에 독립적으로 코 골이와 대사증후군은 뚜렷한 관련성이 있었다. 이러한 결과 는 코골이와 혈관 질환이 비만에 독립적으로 관련되어 있음 을 나타냈던 기존 연구 결과들을 지지하는 것이다.8-10) 수면 호흡장애로 인한 반복적인 저산소증과 수면 분절(sleep fragmentation)은 인슐린 저항성의 발생 기전에 관련되어 있다. 수면무호흡증이 교감 신경계를 활성화 시켜 당질과 지방질 대사에 영향을 미치고18), 수면 분절과 저산소증이 직접적으로 인슐린 감수성을 저하시켜 당내성이 악화될 수
있다.19,20) 그리고, 시상하부-뇌하수체-부신 축의 활성화와
코르티솔 농도의 상승은 인슐린 감수성을 약화시킬 수 있 다.21) 비만에 독립적으로 수면무호흡증이 있는 경우 염증 표지자 농도가 상승하였다.22) 그리고, 수면호흡장애로 인해 다음날 피로와 주간 졸림이 증가될 수 있고, 이로 인한 신체 활동 감소는 당뇨병의 위험을 증가시킬 가능성이 있다.23)
기존의 여러 단면 연구에서 코골이와 고혈압은 관련성이 있는 것으로 발표되어 있다.24,25) 이후 발표된 전향적 연구들 도 코골이와 고혈압에 공통적으로 영향을 줄 수 있는 변수 인 체질량지수, 나이, 음주, 흡연, 운동 등을 보정해도 코골 이가 지속될 경우 고혈압 발생이 증가하는 것으로 보고하였
고5,26), Peppard 등27)은 비만 등 교란변수에 독립적으로 수
면무호흡증이 심각할수록 고혈압 위험이 높아졌다고 발표 하였다. 이번 연구 결과에서도, 코골이 빈도가 증가할수록 수축기 혈압과 이완기 혈압이 유의하게 증가하는 경향을 보 였고, 연령, 음주, 흡연, 체질량지수를 보정한 후에도 일주일 동안 4일 이상의 코골이군은 코를 전혀 골지 않는 군에 비 해 높은 혈압의 위험성이 유의하게 증가하였고(교차비:
1.31, 95% CI = 1.06~1.63), 이는 기존 연구 결과와 일치하 는 것이다.
Elmasry 등28)은 30에서 69세 성인 남성을 대상으로 10 년간의 전향적 연구 후 코골이가 당뇨병 발생의 위험을 증 가시킨다고 보고하였고, Al-Delaimy 등29)이 시행했던 전향 적 연구에서도 코골이는 당뇨병 발생과 관련성이 있었다.
본 연구에서는 코골이 빈도가 증가할수록 공복 고혈당의 유 병률이 높아지는 경향을 보였다. 그러나, 연령, 음주, 흡연, 체질량지수를 보정한 후 공복 혈당 이상에 대한 코골이의
영향은 없어졌다. 기존의 몇몇 단면 연구에서도 교란 변수 보정 후 연관성을 보이지 않았던 결과가 있다. 이는 코골이 에 영향을 주는 교란 변수 보정으로 인한 결과이거나 위에 서 언급한 전향적 연구와 달리 코골이가 미치는 영향을 평 가하기에 단면 연구가 한계가 있기 때문으로 생각한다.
본 연구에서는 코골이의 빈도가 증가할수록 고중성지방 과 저고밀도지단백콜레스테롤의 유병률이 유의하게 증가하 였고, 연령, 음주, 흡연, 체질량지수를 보정한 후에도 일주일 동안 4일 이상의 코골이군은 코를 전혀 골지 않는 군에 비 해 고중성지방(교차비: 1.25, 95% CI = 1.01~1.55)과 저고 밀도지단백콜레스테롤(교차비: 1.45, 95% CI = 1.09~1.94) 의 위험성이 유의하게 증가하였다. 이 결과는 Chou 등30)의 연구 결과와 일치하지만, 수면무호흡증과 총콜레스테롤, 중 성지방, HDL-콜레스테롤이 관련성이 없다고 보고했던 Peled 등31)의 연구 결과와는 일치하지 않았다. 수면 호흡 장 애와 이상지질혈증의 관련성에 대한 연구는 아직 활발히 진 행되어 있지 않아, 향후 더 많은 연구가 이뤄져야 할 것으로 생각한다.
비만은 코골이의 위험 요인으로 잘 알려져 있는데6), 인두 부위에 지방이 과도하게 축적되면 상기도 저항이 증가하여 코골이가 발생한다.32) 본 연구에서도 코골이 빈도가 증가할 수록 복부 비만의 유병률이 유의하게 증가하는 경향을 보여 주었고, 체질량지수, 연령, 음주, 흡연을 보정한 후에도 일주 일 동안 4일 이상의 코골이는 복부 비만과 유의한 관련성이 있었다(교차비: 2.01, 95% CI = 1.52~2.67). 체질량지수 보 정 후에 보여준 이번 연구 결과는 코골이가 내장 지방과 관 련이 있음을 암시하는 것이다.
이번 연구 결과 일주일 동안 4일 이상 자주 코를 고는 비 율은 19.5%로 높았다. Park 등33)은 우리나라 성인 남성의 습관적 코골이의 유병률을 15.6%로 보고하였는데 이는 본 연구 결과와 매우 유사하였다.
본 연구는 몇 가지 제한점을 갖고 있다. 첫째, 이 연구는 단면 연구이므로 코골이와 대사증후군의 관련성을 원인-결 과의 관계로 추정하기 어려워 향후 전향적인 연구가 더 진 행되어야 할 것이다. 둘째, 연구 대상인 건강 검진 수검자 대부분이 성인 남성 근로자인 관계로 여성 수검자 자료를 충분히 얻을 수 없어서 이번 연구에 여성을 포함하지 못하 였다는 점이다. 그렇지만, 기존 서양 연구에 의해 남성이 코 골이의 위험 요인으로 밝혀져 있고, 코골이와 관련된 국내 연구 결과가 매우 적은 실정이기 때문에 우선 성인 남성을 대상으로 연구하는 것도 의미가 있다고 생각하였다. 셋째, 얼마나 자주 코를 고는지 질문하여 평가하는 방법은 타당성 에 한계가 있다. 그 이유는 현재까지 코골이를 객관적으로 측정하는 표준화된 방법이 없어 타당성 평가가 어렵기 때문 이다.34) 그렇지만 코골이는 수면무호흡증의 주요 증상이며, 코골이 빈도를 질문하는 방법은 기존 역학 연구에서 흔히
사용되어 온 방법이다. 코골이 상태의 평가 도구로서 설문 지를 통해 얼마나 자주 코를 고는지 질문하여 ‘전혀’, ‘가 끔’, ‘자주’ 등으로 대답하거나 ‘주당 코를 고는 날짜수’로 대답하는 방법이 사용되어 왔다.4) 그런데, 설문 조사는 응답 자의 의지가 낮으면 응답을 하지 않을 수 있고, 답변 내용을 해석하기 어려운 경우도 있다. 특히, 코골이의 빈도 조사 시 피곤할 때, 술 마실 때 등과 같이 애매한 답변을 하는 경우 코골이의 빈도 분류가 어려울 수 있다. 이에 본 연구에서는 응답률을 높이고, 해석하기 쉬운 답변을 얻기 위해 의사가 연구 대상자와 대면하여 일주일에 며칠이나 코를 고는 지 직접 질문하여 날짜수로 답변을 받았다.
위에서 이미 언급했듯이 코골이와 대사증후군은 기존 연 구를 통해 관련성이 확인되었지만, 아직까지 그 기전 및 인 과 관계가 불확실하다. 이번 연구에서 코골이 환자에서 무 호흡의 동반 여부를 확인하지 못하여 코골이가 있으면서 무 호흡 상태가 동반된 경우만 대사증후군과 관련된 것인지 무 호흡이 동반되지 않은 코골이의 경우도 대사증후군과 관련 되어 있는 것인지 결론 내릴 수는 없지만, 잦은 코골이는 비 만, 나이, 음주, 흡연 등에 독립적으로 대사증후군의 위험을 증가시켰다. 이는 코골이가 잦을수록 수면무호흡증의 발생 가능성이 증가할 가능성과, 수면 중 반복적으로 발생하는 잠깐 동안의 각성이 교감신경계를 자극하고 신경내분비계 에 영향을 미치며 코골이 다음 날까지 피로, 졸림, 활동성 감소를 일으킬 가능성을 암시하는 것이다. 이러한 일련의 변화가 상호작용하여 대사 이상을 발생시킬 가능성을 추측 해 볼 수 있을 것이다.
결론적으로 이번 연구 결과 코골이와 대사증후군은 연령, 음주, 흡연, 체질량지수와 독립적으로 뚜렷한 관련성이 있었 고, 대사 이상 항목의 개수가 증가할수록 일주일 동안 4일 이상 코골이의 유병률도 유의하게 증가하였다. 코골이와 대 사증후군의 관련성을 명확히 하기 위해서 향후 코골이가 있 는 사람에서 수면다원검사를 통해 무호흡이 있는지 평가하 여 코골이 자체가 대사증후군과 관련성이 있는 것인지, 아 니면 무호흡이 동반된 코골이만 대사증후군과 관련성이 있 는 것인지 밝혀줄 추가적인 연구가 필요하다고 생각한다.
그리고, 이러한 연구 결과들은 환자 진료에 있어 코골이 상 태를 파악하여 이를 적극적으로 개선시키는 것이 대사증후 군의 위험성 및 합병증을 감소시키는 데 있어 의미가 있는 지 판단하는 데 중요한 근거가 될 수 있을 것이다.
ABSTRACT
The Relationship between Snoring and Metabolic Syndrome in Men
Background: Snoring and metabolic syndrome are
highly prevalent and associated with cardiovascular disease. The purpose of this study was to examine the association between snoring and metabolic syndrome among Korean men.
Methods: Subjects for this cross-sectional study included 2,884 males over age 20 who visited the hospital for a health check-up. Anthropometric evaluations and biochemical studies were conducted. Information on snoring frequency was obtained by standardized interview.
Multiple logistic regression analysis examined the risk of metabolic syndrome according to snoring status.
Results: The prevalence of the metabolic syndrome and each component of metabolic syndrome (high fasting blood glucose, abdominal obesity, high blood pressure, high triglyceride, and low HDL-cholesterol) significantly increased with higher snoring frequency (P < 0.05). When compared with the non-snoring group, the age, body mass index, alcohol and smoking adjusted-odds ratio for the metabolic syndrome among those with a snoring status of
≤ 3 days per week and those with ≥ 4 days per week were 1.18 (95% CI = 0.95~1.46) and 1.63 (95% CI = 1.28~2.07), respectively. The snoring status of ≥ 4 days per week increased significantly in proportion to the number of components of metabolic syndrome (P <
0.001).
Conclusion: These findings show that higher snoring frequency is significantly related to the metabolic syndrome. Evaluating one’s snoring frequency could be a useful method to predict of the risk of metabolic syndrome and to prevent its complication.
Key words: Snoring, Metabolic syndrome, Relationship
참 고 문 헌
1. Sadikot SM. An overview: Obstructive Sleep Apnea and the Metabolic Syndrome: Should “X” be changed to “Zzz…Zzzz….Zzzzzzzzz….Zzz”? Diabetes and Metabolic Syndrome: Clinical Research and Reviews 2007;1:287-302.
2. Leineweber C, Kecklund G, Akerstedt T, Janszky I, Orth-Gomér K. Snoring and the metabolic syndrome in women. Sleep Med 2003;4:531-6.
3. Troxel WM, Buysse DJ, Matthews KA, Kip KE, Strollo PJ, Hall M, et al. Sleep symptoms predict the development of the metabolic syndrome. Sleep
2010;33:1633-40.
4. Lindberg E, Gislason T. Epidemiology of sleep-related obstructive breathing. Sleep Med Rev 2000;4:411-33.
5. Lindberg E, Jansson C, Gislason T, Svärdsudd T, Hetta J, Boman G. Snoring and hypertension: a 10-year follow-up. Eur Respir J 1998;11:884-9.
6. Lindberg E, Taube A, Jansson C, Gislason T, Svärdsudd T, Boman G. A 10-year follow-up of snoring in men. Chest 1998;114:1048-55.
7. Elmasry A, Janson C, Lindberg E, Gislason T, Tageldin MA, Boman G. The role of habitual snoring and obesity in the development of diabetes: a 10-year follow-up study in a male population. J Intern Med 2000;248:13-20.
8. Hu FB, Willett WC, Manson JE, Colditz GA, Rimm EB, Speizer FE, et al. Snoring and risk of cardiovascular disease in women. J Am Coll Cardiol 2000;35:308-13.
9. D'Alessandro R, Magelli C, Gamberini G, Bacchelli S, Cristina E, Magnani B, et al. Snoring every night as a risk factor for myocardial infarction: a case-control study. BMJ 1990;300:1557-8.
10. Smirne S, Palazzi S, Zucconi M, Chierchia S, Ferini-Strambi L. Habitual snoring as a risk factor for acute vascular disease. Eur Respir J 1993;6:1357-61.
11. Spiegel K, Leproult R, Van Cauter E. Impact of sleep debt on metabolic and endocrine function. Lancet 1999;354:1435-9.
12. Banno K, Kryger MH. Sleep apnea: clinical investigation in humans. Sleep Med 2007;8:400-26.
13. Cho NH, Joo SJ, Kim JK, Abbott RD, Kim J, Kimm K, et al. Relation of habitual snoring with components of metabolic syndrome in Korean adults. Diabetes Res Clin Pract 2006;71:256-63.
14. Grundy BM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin BA, et al. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005;112:
2735-52.
15. Lee SY, Park HS, Kim DJ, Han JH, Kim SM, Cho GJ, et al. Appropriate waist circumference cutoff points for central obesity in Korean adults. Diabetes Res Clin Pract 2007;75:72-80.
16. Coughlin SR, Mawdsley L, Mugarza JA, Calverley PM, Wilding JP. Obstructive sleep apnoea is
independently associated with an increased prevalence of metabolic syndrome. Eur Heart J 2004;25:735-41.
17. Lam JC, Lam B, Lam CL, Fong D, Wang JK, Tse HF, et al. Obstructive sleep apnea and the metabolic syndrome in community-based Chinese adults in Hong Kong. Respir Med 2006;100:980-7.
18. Nonogaki K. New insights into sympathetic regulation of glucose and fat metabolism. Diabetologia 2000;43:
533-49.
19. Stamatakis KA, Punjabi NM. Effects of sleep fragmentation on glucose metabolism in normal subjects. Chest 2010;137:95-101.
20. Louis M, Punjabi NM. Effects of acute intermittent hypoxia on glucose metabolism in awake healthy volunteers. J Appl Physiol 2009;106:1538-44.
21. Larsen JJ, Hansen JM, Olsen NV, Galbo H, Dela F.
The effect of altitude hypoxia on glucose homeostatis in men. J Physiol 1997;504:241-9.
22. Punjabi NM, Beamer BA. C-reactive protein is associated with sleep disordered breathing independent of adiposity. Sleep 2007;30:29-34.
23. Shaw JE, Punjabi NM, Wilding JP, Alberti KG, Zimmet PZ. Sleep-disordered breathing and type 2 diabetes: a report from the International Diabetes Federation Taskforce on Epidemiology and Prevention. Diabetes Res Clin Pract 2008;81:2-12.
24. Koskenvuo M, Kaprio J, Partinen M, Langinvainio H, Sarna S, Heikkilä K. Snoring as a risk factor for hypertension and angina pectoris. Lancet 1985;1:893 -6.
25. Norton PG, Dunn EV. Snoring as a risk factor for disease: an epidemiological survey. Br Med J (Clin Res Ed) 1985;291:630-2.
26. Hu FB, Willett WC, Colditz GA, Ascherio A, Speizer FE, Rosner B, et al. Prospective study of snoring and risk of hypertension in women. Am J Epidemiol 1999;150:806-16.
27. Peppard PE, Young T, Palta M, Skatrud J.
Prospective study of the association between sleep-disordered breathing and hypertension. N Engl J Med 2000;342:1378-84.
28. Elmasry A, Janson C, Lindberg E, Gislason T, Tageldin MA, Boman G. The role of habitual snoring and obesity in the development of diabetes: a 10-year follow-up study in a male population. J Intern Med 2000;248:13-20.
29. Al-Delaimy WK, Manson JE, Willett WC, Stampfer MJ, Hu FB. Snoring as a Risk Factor for Type II Diabetes Mellitus: A Prospective Study. Am J Epidemiol 2002;155:387-93.
30. Chou YT, Chuang LP, Li HY, Fu JY, Lin SW, Yang CT, et al. Hyperlipidemia in patients with sleep-related breathing disorders: Prevalence & risk factors. Indian J Med Res 2010;131:121-5.
31. Peled N, Kassirer M, Shitrit D, Kogan Y, Shlomi D, Berliner AS, et al. The association of OSA with
insulin resistance, inflammation and metabolic syndrome. Respir Med 2007;101:1696-701.
32. Shelton KE, Woodson H, Gay S, Suratt PM.
Pharyngeal fat in obstructive sleep apnea. Am Rev Respir Dis 1993;148:462-6.
33. Park CG, Shin C. Prevalence and association of snoring, anthropometry and hypertension in Korea.
Blood Press 2005;14:210-6.
34. Hoffstein V. Snoring. Chest 1996;109:201-22.