투고일: 2018년 6월 15일, 심사일: 2018년 7월 3일, 게재확정일: 2018년 7월 3일 책임저자:안강민, 서울시 송파구 88올림픽로 43길
(05505) 울산대학교 의과대학 서울아산병원 구강악안면외과 Tel: 02) 3010-5901, Fax: 02) 3010-6967
E-mail: [email protected]
Copyrights ⓒ The Korean Dysphagia Society, 2018.
방사선 치료와 관련된 치과적 문제
정용재ㆍ홍준희ㆍ안강민
울산대학교 의과대학 서울아산병원 구강악안면외과학교실
Dental Problems Associated with Radiation Therapy
Yong-Jae Joung, D.D.S., Jun-Hee Hong, D.D.S., M.S.D., Kang-Min Ahn, D.D.S., M.S.D., Ph.D.
Department of Oral and Maxillofacial Surgery, Asan Medical Center, College of Medicine, University of Ulsan, Seoul, Korea
Dental problems associated with radiation therapy are difficult to treat because of the irreversible nature of radiation therapy and permanent tissue damage. Common oral complications include oral mucosa ulceration, xerostomia, and radiation caries. Other oral complications found infrequently are mouth opening limitation and osteonecrosis of the jaw bone. The acute complication of oral ulceration is associated with dysphagia. In addition, delayed complica- tions, such as xerostomia and dental caries, could lower the quality of life, particularly in terms of chewing and swallowing. The treatment of each complication is dependent on the condition and severity. Symptomatic treatment to relieve pain and discomfort is typical for oral complications. Surgical and radical resection is required for the ad- vanced stage of osteoradionecrosis. In this review, oral complications and their treatments are suggested for clinical guidance. (JKDS 2018;8:76-81)
Keywords: Radiation therapy, Dysphasia, Oral complication, Xerostomia, Osteoradionecrosis
서론
두경부의 방사선 치료는 구강암이나 타액선 암 그리고 구인두, 후두암의 치료에 치료목적으로 혹은 수술 후 보조 적 치료 목적으로 시행된다. 방사선 치료는 암재발의 위험 성을 낮추고 일부 암의 완전한 치료를 가능하게 한다1. 구 강암의 수술 후 방사선 치료는 통상 25-35회에 걸쳐서 50-70 Gy의 방사선량을 조사 하게 되는데 방사선 조사 중 환자는 다양한 구강내 및 피부에 합병증을 호소한다2. 방사 선 치료 도중에 합병증이 심하게 되면 치료를 일시적으로 중단하여야 하며 증상이 완화되면 다시 방사선 치료를 시작
하게 되는 데3,4 이는 치료 기간의 연장과 암의 재발 가능성 을 높이게 되기 때문에 치과의사는 치료 도중에 발생하는 구강내 합병증을 조기에 발견하고 불편함을 최소화 하도록 하여야 한다5,6.
방사선치료와 관련된 치과적 문제점은 구강 점막, 타액 선, 치아, 악골의 문제로 나눌 수 있으며 본 연구에서는 각 각의 합병증과 치료방법에 관하여 논하고자 한다.
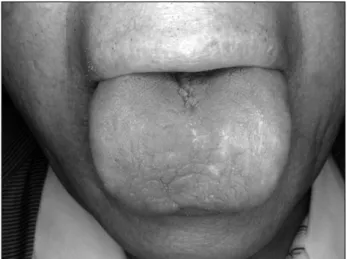
Fig. 2. Xerostomia and fissured tongue in the dorsal surface of the tongue.
Fig. 1. (A) Oral ulceration due to ra- diation therapy for tongue cancer, (B) Candidiasis in oral mucosa and lateral tongue surface.
본론
1. 구강점막과 관련된 합병증
구강점막 궤양 및 통증, 연하장애(oral pain and ulcera- tion)는 방사선치료 후 2주 정도에 통상 시작이 되며 방사 선 치료 내내 환자의 삶의 질에 많은 영향을 미친다2. 방사 선 치료 하고 나서 총 조사량이 25 Gy를 넘게 되면 구강내 점막세포에 영향을 미치게 되며 증상은 점막이 얇아지면서 홍조를 띄게 되고 점막의 상피부분이 괴사되면서 가피 (psedomembrane)을 형성하고 가피가 벗겨지면 궤양이 형성된다.(Fig. 1A) 구강내 궤양은 심한 통증을 가져와 환 자는 입으로 음식을 섭취하기 어렵고 정상 연하기능을 상실 하게 되므로 저자극성 유동식을 섭취하는 것을 권유한다7. 구강내 궤양은 특별한 치료법이 없으며 방사선 치료를 중단 하면 2주-2개월 내 점막이 치유 된다. 궤양이 발생하여 통 증이 심한 경우 리도케인 가글이나 구강내 점막의 치유를 촉진해 주는 연고를 처방한다. 궤양이 혀와 점막에서 진행 되어 연구개 및 구인두로 퍼지게 되면 연하장애가 발생하며 환자는 구강기와 인두기에 장애를 가져온다. 심한 경우 경 구 투여를 중단해야 하며 수액으로 치료를 받아야 한다.
구강내 궤양으로 인한 구강내 위생관리 부족은 다양한 원인의 감염질환을 동반하고 가장 흔히 발생하는 감염질환 은 캔디다증이다. 캔디다균는 구강내 상주하는 곰팡이 균 으로서 정상인에 있어서는 발현이 되지 않지만 면역이 떨어 지거나 구강내 위생이 관리가 되지 않으면 발생한다. 특징 적으로 흰색의 패치가 관찰되며 이는 부드러운 거즈로 닦아 서 제거가 되지 않는다.(Fig. 1B) 캔디다증은 니스타틴 가 글(Nystatine gargle)을 사용하여 치료가 가능하며 환자에 게 하루 3번 정도 약 1-3분 정도 가글을 물고있게 한다.
2. 타액선과 관련된 합병증
구강건조증(xerostomia)은 타액선의 기능 저하로 인하
여 발생하는 구강내 타액의 부족 현상으로 방사선 치료 중 타액선에 방사선이 직접 혹은 간접 조사가 된 경우 주로 발생한다8. 구강건조증이 심해지면 혀가 갈라지는 현상이 생기고 목마름 증상으로 환자는 평소 많은 물을 섭취한 다.(Fig. 2) 식사 시 음식을 잘게 조각내어 상하악 사이에 식괴를 넣어야 하는 기능 조절이 잘 되지 않고 저작 및 연 하 장애 증상이 동반된다. 구강건조증의 치료를 타액을 대 신할 수 있는 인공타액이나 물을 자주 마시게 하는 대증요 법과 전신적으로 약을 투여하는 방법으로 나눌 수 있다. 대 증요법은 식사시 물을 조금씩 자주 마시게 하고 건조한 음 식의 섭취를 제한할 수 있다. 구강내 가글을 자주 사용하고 물을 마셔도 입마름 증상이 지속되면 혀나 점막을 일부 코 팅할 수 있는 연고를 처방하거나 인공타액을 처방 한다. 껌 을 씹게 되면 타액을 분비가 촉진되어 추천 할 수 있지만 반드시 설탕이 없는 껌을 처방해야 한다. 밤에 잘때는 가습 기를 틀어서 구강내와 목이 건조해 지는 것을 방지해야 하
Fig. 3. (A) Cervical caries after radiation therapy, (B) fracture of multiple teeth crown after radiation therapy, (C) extraction and insertion of collagen sponge into socket.
고 음식중에 구강내 점막을 건조시키거나 탈수 시킬수 있는 카페인이나 알코올의 섭취는 제한하는 것이 좋다. 전신적 인 치료로는 부교감 신경을 자극 할 수 있는 필로칼핀 약제 (Pilocarpine 5 mg p.o., t.i.d.)를 처방하는 것이 추천되 는데 이는 타액선 스캔 검사을 통하여 잔존하는 타액선의 기능을 확인 한 후에 처방하는 것이 좋다9. 잔존 타액선의 기능이 거의 없는 경우에는 필로칼핀 약제를 복용해도 타액 이 분비 되지 않는다. 필로칼핀을 경구로 복용하면 통상 30 분 정도 경과 후 타액이 분비되는데 이때 땀도 같이 배출되 는 경우가 있어서 약제의 부작용을 반드시 환자에게 주지시 켜 불편감에 대비하여야 한다. 통상 환자들은 잘 때 가장 많은 불편감을 호소하고 자는 도중 입마름증이 심해져서 밤 에 자주 깨는 증상을 호소하기 때문에 취침 30분전 약을 복용하는 것이 추천된다.
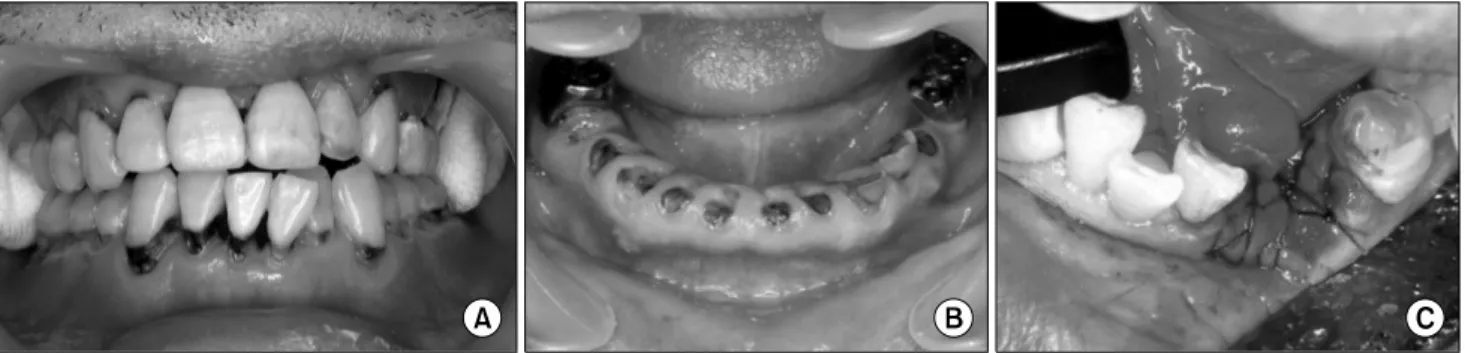
3. 방사선 치아 우식증(radiation dental caries) 방사선치아 우식증은 다른 일반적인 치아 우식증과 다른 양상을 보인다. 일반인에게 나타나는 치아 우식증은 치아 의 교합면의 열구에서 시작 하거나 치아와 치아 사이의 인 접면에서 시작이 되는 경우가 대부분인데 방사선 치료 후에 발생하는 치아 우식증은 치경부에서 생기는 경우가 많 다.(Fig. 3A) 치경부에 우식이 발생하면 조기 발견이 어렵 고 치아 우식증의 치료가 어렵다. 치경부는 치아의 가장 단 단한 법랑질이 백악질로 연결되는 부위이기 때문에 산 (acid)에 약하며 방사선 치료 후에 발생하는 구강건조증으 로 인하여 치경부에 평소 타액이 보호를 해주지 못하여 우 식에 아주 취약함을 보인다. Fig. 3A에서와 같이 하악 전치 부에 발생한 검은 치경부 우식은 심미적으로 좋지 못하여 치료를 요하나, 치아우식 부위를 제거 하는 도중 치아가 파 절되는 경우가 많다.
치경부에 발생한 치아우식을 치료하지 않고 방치 하는
경우 치아가 약해지면 환자는 찬물이나 양치질 시 치아가 시린 것을 주로 호소한다. 치료를 하지 않고 방치하게 되면 치아의 치관 부위가 파절되며 이때 치수가 노출되어 심한 통증을 호소 하는 경우도 있으나, 장기간의 시간에 걸쳐 서 서히 치아 우식이 진행된 경우 이미 치수의 신경이 괴사 되어 통증을 못 느끼는 경우도 있다.(Fig. 3B)
방사선 치아 우식증이 생기기 전에 예방하는 것이 아주 중요하며 이는 주기적이고 지속적인 치과 진료와 예방에 달 려 있다. 방사선 치료를 받기 전 환자는 치과검진을 통하여 보존이 가능한 치아와 발치 해야 할 치아를 선별하여야 하 고 진단이 내려지면 환자의 전신상태에 따라 발치를 단독 혹은 여러 번에 나누어서 시행한다. 통상 방사선 치료 2주 전에는 발치하는 것을 권유하는데 이는 발치하고 나서 노출 된 발치와가 상피에 의해서 피개되는데 약2주가 걸리기 때 문이다. 하지만 2주라는 숫자는 절대적이지 않으며 치아가 만성 치주염에 의해 골파괴가 심하고 이미 치근단까지 치조 골의 소실이 있으며 발치와가 육아종으로 차 있는 경우는 발치를 하고 난 뒤 조기에 방사선 치료가 가능 할 수도 있 으니 반드시 수술 전 구강악안면외과 전문의의 진료를 받을 것을 추천한다. 그리고 불소 도포치료는 잔존 치아에 우식 이 발생하는 것을 예방해 줄 수 있으므로 방사선 치료 전후 에 도포를 권유한다10.
방사선 치료 도중, 환자는 매주 치과에 방문하여 치료과 정 중에 발생 할 수 있는 구강내 합병증을 치료 하여야 하 는데 만약 발치 할 치아가 방사선 치료 도중에 생기는 경우 는 최대한 발치를 연기하여야 한다. 하지만 치아 원인으로 농양이 생기는 경우에는 방사선 치료를 일시적으로 중단하 고 발치를 하여 감염관리를 하여야 한다. 방사선 조사를 받 은 악골의 치아를 발치 해야 하는 경우 발치후에 발생할 수 있는 방사선골괴사증을 예방해야 하며 발치의 원칙으로 는 첫째, 발치는 한번에 발치를 하지 말고 여러 번에 나누어
Fig. 4. (A) Mouth opening limitation after radiation therapy, (B) coronoi- dectomy for mouth opening.
서 발치를 하여 조금이라도 치유에 문제가 있는 경우는 발 치를 연기하여야 하고, 둘째 최소한의 외상을 주어야 하고 무균시술을 하여야 한다는 것이다. 셋째는 점막피판을 최 소한으로 거상하고 넷째 튀어나온 골조직이 있으며 반드시 부드럽게 삭제하여 최소한은 골이 노출되게 하는 것이다.
최근에는 치아 발치한 곳에 콜라겐 스폰지를 넣고 봉합하여 골의 노출을 최소한으로 하여 방사선 골괴사를 막는 방법이 개발되어 있다.(Fig. 3C)
4. 악골과 관련된 합병증
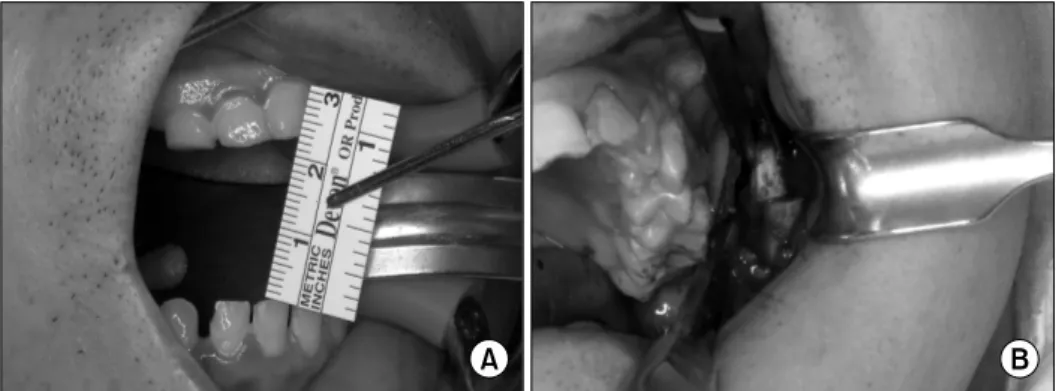
1) 개구제한(trismus, mouth opening limitation) 방사선 치료 후 입이 잘 벌어지지 않는 것은 섬유화가 진행되기 때문이다11. 개구제한은 통상 2가지 원인에 의해 발생하며 가장 흔한 것은 턱관절의 장애에 의한 입벌림의 장애이다. 턱관절에 골유합이나 턱관절 디스크의 내장증으 로 인하여 발생하는 것이 가장 흔하며 이는 수술적인 치료 를 통하여 골유합을 제거 하거나 스플린트나 기타 물리치료 를 통하여 해결 할 수 있다. 두번째 개구제한의 원인으로는 구강내 점막의 섬유화 혹은 근육의 강직이다. 방사선 치료 를 하게 되면 구강내 점막 조직이 직접적으로 손상을 받게 되며 치유 되는 과정에 섬유화가 일어난다12. 개구제한을 진단하는 것은 타인의 힘을 빌리지 않고 기타 기구를 사용 하지 않은 상태에서 최대한 개구를 했을 때 35 mm 이하로 벌어진 경우로 판단한다13.(Fig. 4A) 하지만 개구 위는 여 자와 남자에게 있어서 차이가 있으며, 여자의 경우는 남자 보다 10 mm 정도 적게 벌어지며 악골의 크기에 따라서도 많은 차이가 있기 때문에 숫자로 판단하기는 어려우며 환자 를 진찰 하고 문진 할 때 식사 시 숟가락이 들어가지 않거 나 햄버거와 같은 음식을 못먹는 경우 임상적으로 개구제한 으로 판단할 수 있다.
개구제한의 치료는 물리치료, 약물치료 및 수술치료로 나눌 수 있다. 물리치료는 입을 강제로 벌릴 수 있는 기구
를 사용하는 것으로, 특별히 제작된 개구기를 사용할 수도 있고 간단하게 설압자를 이용하여 구치부에 지랫대로 사용 하여 입을 벌릴 수 있다. 약물치료는 근이완제와 진통소염 제를 같이 복용하면서 근육의 이완을 시키고 물리치료와 따 뜻한 찜질을 반복하여 개구를 늘려주는 방법이다. 위에 2가 지 방법은 섬유화가 진행되지 않은 경우에 가능하며 연조직 의 탄성이 있는 경우에 사용할 수 있다.
수술적 치료는 기존의 물리치료나 약물치료로 인한 개구 량의 개선이 없을 경우 사용할 수 있다. 구강내 점막이 섬 유화가 많이 진행되어 개구제한이 발생한 경우는 연조직의 이완 수술을 하고 유리피판을 이용한 재건을 고려 할 수 있지만 수술의 범위가 커지고 시간이 오래 걸리는 단점이 있다14. 구강내 섬유화가 비교적 덜 진행되어서 연조직의 탄성이 있으나 입이 벌어지지 않는 경우는 양측 하악골 근 돌기(coronoid process)의 제거를 고려해 볼수 있다. 하악 근돌기에는 측두근이 부착되어 있는데 폐구근으로 작용하 는 근육이 부착을 제거함으로써 정상적인 개구를 유도 할 수 있다.(Fig. 4B)
2) 방사선 골괴사증(osteo-radio-necrosis)
방사선 골괴사증은 방사선 치료 후 발생할 수 있는 가장 심각한 합병증으로 구강내나 구강외로 악골의 노출이 되면 서 점막의 치유가 되지 않고 점차 악골 골수염으로 퍼져서 악골의 병적 골절이나 피부로 누공이 생길 수 있다15.(Fig. 5) 주로 하악골에 발생하지만 상악에서도 발생하는 경우가 많으며 치료는 심한 정도에 따라 달라진다. 방사선 골괴사 증의 가장 흔한 원인은 치아 발치이며 기타 구강내 소수술, 의치의 착용등이 원인이 될 수 있지만 원인 인자 없이 점막 의 괴사로 골조직이 노출되기도 한다16,17.
방사선 골괴사의 1단계인 최소한의 피질골 이환이나 점 막에 한정되어 있는 경우는 클로로헥시딘 가글과 관리를 통 해서 점막의 자연적인 치유를 기대할 수 있다. 하지만 골조 직의 노출이 심해지거나 피질골 하방의 골수조직까지 포함
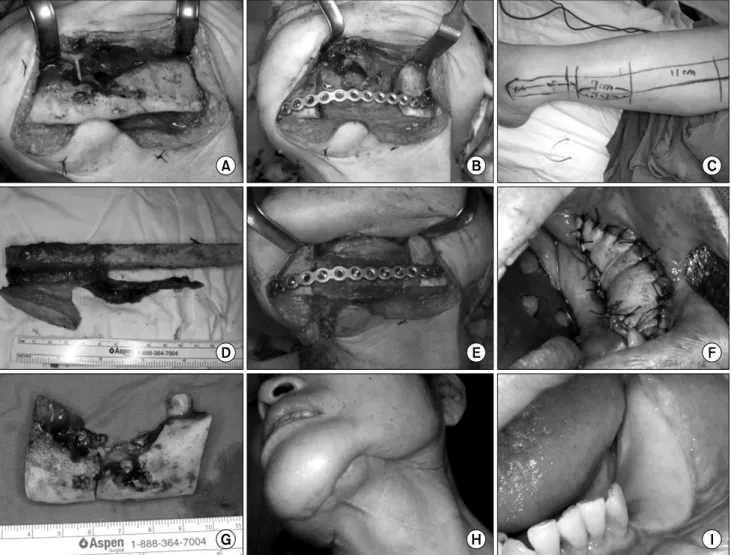
Fig. 6. (A) Extraoral skin fistula and bone destruction due to osteoradionecrosis, (B) partial mandibulectomy and reconstruction ti- tanium plate application, (C) fibular free flap design, (D) harvested free fibular flap, (E) insertion of the fibular flap, (F) intraoral skin suture, (G) resected mandible, (H) skin wound 3 months after operation, (I) intraoral wound one year after operation.
Fig. 5. Osteoradionecrosis of the left mandible showing severe bone destruction in edentulous alveolar ridge and basal bone.
하는 2단계에서는 고압산소치료가 권장되고 수술적 치료가 고려되어야 한다18. 구강내로 노출된 골조직은 괴사가 되어 제거 되어야 하지만 연조직의 1차 봉합이 보장되지 않으면 반복적인 노출로 인하여 재발이 되므로 수술적 치료는 신중 하게 결정하여야 한다. 방사선 골괴사증의 3단계인 구강-피 부 누공 발생이나 하악골의 병적골절이 발생한 경우는 병소 의 완전절제와 유리 비골피판을 이용한 재건이 추천된다19.(Fig.
6A-I) 결론
방사선 치료는 구강내에 다양한 합병증을 유발하며 점 막, 타액선, 치아 및 악골 전반에 걸쳐 후유증을 남긴다.
점막이나 혀에 발생하는 궤양이나 점막염은 방사선 치료 후 서서히 회복을 하지만 타액선이나 악골에 미치는 영향은 지 속된다. 합병증을 최소화 하기 위해서는 방사선 전에 발치 해야 할 치아와 치료해야 할 치아를 선별하여 치과치료를 마무리하고 난 뒤 2주 뒤에 치료하는 것이 권장되며 방사선 치료 도중과 후에도 정기적인 치과검진으로 방사선치아 우 식증과 개구제한 그리고 방사선골괴사증의 예방에 노력해 야 한다.
REFERENCES
1. Ozyigit G, Yang T, Chao KS. Intensity-modulated radia- tion therapy for head and neck cancer. Curr Treat Options Oncol. 2004;5:3-9.
2. Hancock PJ, Epstein JB, Sadler GR. Oral and dental management related to radiation therapy for head and neck cancer. J Can Dent Assoc. 2003;69:585-90.
3. Rose-Ped AM, Bellm LA, Epstein JB, Trotti A, Gwede C, Fuchs HJ. Complications of radiation therapy for head and neck cancers. The patient's perspective. Cancer Nurs.
2002;25:461-7; quiz 8-9.
4. Kwon CH, Jung IY, Han TR. Delayed onset severe dys- phasia due to radiation neuropathy - a case report. J Korean Dysphagia Soc. 2013;3:32-5.
5. Stubbe CE, Valero M. Complementary strategies for the management of radiation therapy side effects. J Adv Pract Oncol. 2013;4:219-31.
6. Lim YS. Radiation induce dysphasia. J Korean Dysphagia Soc. 2017:13-8.
7. Ahn KM. Anatomy and physiology of normal swallowing.
J Korean Dysphagia Soc. 2011;1:9-18.
8. Owosho AA, Thor M, Oh JH, Riaz N, Tsai CJ, Rosenberg H, et al. The role of parotid gland irradiation in the de- velopment of severe hyposalivation (xerostomia) after intensity-modulated radiation therapy for head and neck cancer: Temporal patterns, risk factors, and testing the QUANTEC guidelines. J Craniomaxillofac Surg. 2017;45:
595-600.
9. Scarantino C, LeVeque F, Swann RS, White R, Schulsinger A, Hodson DI, et al. Effect of pilocarpine during radia- tion therapy: results of RTOG 97-09, a phase III rando- mized study in head and neck cancer patients. J Support
Oncol. 2006;4:252-8.
10. Murdoch-Kinch CA, Zwetchkenbaum S. Dental manage- ment of the head and neck cancer patient treated with radiation therapy. J Mich Dent Assoc. 2011;93:28-37.
11. Lindblom U, Garskog O, Kjellen E, Laurell G, Levring Jaghagen E, Wahlberg P, et al. Radiation-induced tris- mus in the ARTSCAN head and neck trial. Acta Oncol.
2014;53:620-7.
12. Lennox AJ, Shafer JP, Hatcher M, Beil J, Funder SJ. Pilot study of impedance-controlled microcurrent therapy for managing radiation-induced fibrosis in head-and-neck cancer patients. Int J Radiat Oncol Biol Phys. 2002;54:
23-34.
13. Owosho AA, Pedreira Ramalho LM, Rosenberg HI, Yom SK, Drill E, Riedel E, et al. Objective assessment of tris- mus in oral and oropharyngeal cancer patients treated with intensity-modulated radiation therapy (IMRT). J Craniomaxillofac Surg. 2016;44:1408-13.
14. de Pablo A, Chen YT, Chen JK, Tsao CK. Trismus surgi- cal release and free flap reconstruction after radiation therapy in oral and oropharyngeal squamous cell carcin- oma. J Surg Oncol. 2018;117:142-9.
15. Studer G, Studer SP, Zwahlen RA, Huguenin P, Gratz KW, Lutolf UM, et al. Osteoradionecrosis of the man- dible: minimized risk profile following intensity-modulated radiation therapy (IMRT). Strahlenther Onkol. 2006;182:
283-8.
16. Nabil S, Samman N. Incidence and prevention of osteor- adionecrosis after dental extraction in irradiated patients:
a systematic review. Int J Oral Maxillofac Surg. 2011;40:
229-43.
17. Kuo TJ, Leung CM, Chang HS, Wu CN, Chen WL, Chen GJ, et al. Jaw osteoradionecrosis and dental extraction af- ter head and neck radiotherapy: A nationwide population- based retrospective study in Taiwan. Oral Oncol. 2016;
56:71-7.
18. Spiegelberg L, Djasim UM, van Neck HW, Wolvius EB, van der Wal KG. Hyperbaric oxygen therapy in the man- agement of radiation-induced injury in the head and neck region: a review of the literature. J Oral Maxillofac Surg.
2010;68:1732-9.
19. Park TJ, Kim HJ, Ahn KM. Mandibular reconstruction us- ing simulation surgery with 3D RP model in osteor- adionecrosis patient: A case report. J Int Soc Simul Surg 2015;2:76-9.