저작자표시 2.0 대한민국 이용자는 아래의 조건을 따르는 경우에 한하여 자유롭게 l 이 저작물을 복제, 배포, 전송, 전시, 공연 및 방송할 수 있습니다. l 이차적 저작물을 작성할 수 있습니다. l 이 저작물을 영리 목적으로 이용할 수 있습니다. 다음과 같은 조건을 따라야 합니다: l 귀하는, 이 저작물의 재이용이나 배포의 경우, 이 저작물에 적용된 이용허락조건 을 명확하게 나타내어야 합니다. l 저작권자로부터 별도의 허가를 받으면 이러한 조건들은 적용되지 않습니다. 저작권법에 따른 이용자의 권리는 위의 내용에 의하여 영향을 받지 않습니다. 이것은 이용허락규약(Legal Code)을 이해하기 쉽게 요약한 것입니다. Disclaimer 저작자표시. 귀하는 원저작자를 표시하여야 합니다.
이학 석사학위 논문
대사증후군의 진행단계에 따른
사회경제적 상태와 의료이용 및
건강행태 실천의 연관성
아주대학교 대학원
의 학 과/ 사회보건학전공
조 민 호
대사증후군의 진행단계에 따른
사회경제적 상태와 의료이용 및
건강행태 실천의 연관성
지도교수 전 기 홍
이 논문을 이학 석사학위 논문으로 제출함.
2014년 02월
아주대학교 대학원
의학과/ 사회보건학전공
조 민 호
조민호의 이학 석사학위 논문을
인준함.
심사위원장
전 기 홍
(서명)
심사위원
김 문 식
(서명)
심사위원
이 윤 환
(서명)
아주대학교 대학원
국문요약
-대사증후군의 진행단계에 따른 사회경제적 상태와
의료이용 및 건강행태 실천의 연관성
본 연구는 효과적인 대사증후군 관리를 위해 대사증후군을 관련 질환 진행 단계에 따라 분류하고 각 단계별 건강행태 실천과 의료이용이 소득수준에 따라 차이가 있는지를 보고자 하였다. 제 4기 국민건강영양조사 자료(2007년-2009년)를 이용하여 암을 진단 받지 않은 20세 이상의 국민건강보험 가입자를 대상으로 하였고 대사증후군을 진행 단계별로 분류하였다. 대사증후군의 진행단계가 높아질수록 낮은 교육수준과 소득수준의 분포가 많 아졌으며, 의료비용은 관련 질병의 진단을 받지 않은 대사증후군 집단에서 소 득계층에 따른 차이가 통계학적으로 유의하였다. 건강행태는 통계학적으로 유 의하지는 않았지만 진행단계와 관계없이 고소득계층에서 더 좋은 건강행태를 보였다. 관련 질병 유무와 소득수준 간 상호작용 효과는 의료비용에서 통계학적으로 유의하게 나타났고 관련 질병 없는 저소득계층의 경우 대사증후군 집단은 고소 득계층에 비하여 의료비용을 적게 사용하였다. 그러므로 대사증후군 저소득층 집단에 대한 예방사업의 필요성이 크고 의료 이용의 접근성을 높여 대사증후군이 관련 질병으로 이행하는 것을 예방하는 정 책이 시급하다. 핵심어: 대사증후군, 대사증후군 관련 질병, 불형평성, 상호작용효과차 례
국문요약 ···ⅰ 차 례 ···ⅱ 그림차례 ···ⅳ 표 차 례 ···ⅴⅠ. 서 론
···1 A. 연구의 필요성 ···1 B. 연구의 목적 ···3Ⅱ. 문헌 고찰
···4 A. 대사증후군의 중증도에 의한 분류 ···4 1. 대사증후군의 요소에 따른 중증도 ···4 2. 대사증후군 관련 질병에 따른 중증도 ···6 B. 의료 이용의 형평성 ···7 C. 상호작용 ···8Ⅲ. 연구 방법
···10 A. 연구 설계 ···10 B. 연구 자료 및 연구 대상 ···11 C. 대사증후군의 정의 및 진행단계 ···12 1. 대사증후군의 정의 ···123. 대사증후군 관련 질병에 의한 진행단계 분류 ···14 4. 최종 연구 대상자 ···16 D. 변수의 정의 ···17 1. 종속변수 ···17 2. 독립변수 ···17 E. 분석 방법 ···19
Ⅳ. 연구 결과
···20 A. 대상자의 일반적 특성 ···20 B. 대사증후군 집단 내에서 진행단계에 따른 의료이용과 건강행태 차이 ···· 22 C. 소득수준에 따른 의료이용과 건강행태의 차이 ···24 1. 소득수준에 따른 의료이용의 차이 ···24 2. 소득수준에 따른 건강행태의 차이 ···27 D. 대사증후군 집단의 의료이용 및 건강행태에 영향을 미치는 요인의 상호작 용 효과 분석 ···30Ⅳ. 고 찰
···35Ⅴ. 결 론
···38참고 문헌
···39Abstract
···44그림 차례
Fig. 1. Moderator effect model. ···9 Fig. 2. Research model. ···10 Fig. 3. Progressive stage of metabolic syndrome(MS) by MS-related disease. ···15 Fig. 4. Sorting by metabolic syndrome-related disease in study population. 16 Fig. 5. Difference of outpatient visit and cost by household income. ···26 Fig. 6. Difference of health behavior by household income. ···29 Fig. 7. Association between house income level and outpatient cost by having metabolic syndrome-related disease in metabolic syndrome group. ···34
표 차례
Table 1. Definition of metabolic syndrome (NCEP-ATPⅢ) ···5 Table 2. Definition of metabolic syndrome used in study (based on NCEP-ATPⅢ) ···13 Table 3. Variables for study ···18 Table 4. General characteristics of study subjects ···21 Table 5. Comparison of outpatient visit and cost of subjects by progressive stage of metabolic syndrome ···22 Table 6. Comparison of health behavior of subjects by progressive stage of metabolic syndrome ···23 Table 7. Comparison of outpatient visit and cost of subjects by household income ···25 Table 8. Comparison of health behavior of subjects by household income ··28 Table 9. Result of outpatient cost in general linear model ···31 Table 10. Result of outpatient visit in general linear model ···32 Table 11. Result of health behavior in general linear model ···33
Ⅰ. 서 론
A. 연구의 필요성
주요 사망원인이 만성질환인 현대 사회에서 심혈관질환과 당뇨병은 매우 중 요한 보건학적 문제이다. 대사증후군은 우리나라 주요 사망원인인 심뇌혈관질 환과 제2형당뇨병의 주요 위험요인들이 한 개인에게 군락화하여 발생하는 현상 이다. 일반적으로 대사증후군이 있을 경우 향후 제2형당뇨병 및 심혈관질환의 발생위험률이 대사증후군이 없는 사람에 비해 약 2배 이상 높은 것으로 보고되 고 있다(Wilson PW 등, 2005). 이렇듯 대사증후군은 다양하고 치명적인 질병 발생의 적신호이기 때문에 이에 대한 관심과 연구가 세계적으로 활발히 진행되 고 있다. 국내도 1998년부터 지속적으로 대사증후군 유병률이 증가한다고 보고하고 있 으며 현대적 서구 생활양식의 고착화로 인한 운동 부족과 고열량 식품 섭취를 그 원인으로 보고 있다(Lim S 등, 2007). 대사증후군의 증가 추세는 지속될 것 으로 예상되어 그 중요성은 더욱 커지고 있다. 대사증후군의 원인과 발병기전 을 분석하기 위하여 사회경제적 상태에 따른 대사증후군의 분포 (Wamala SP 등, 1999 ; Park YW 등, 2003 ; Park MJ 등 2006) 에 대한 연구를 비롯하여 대사증후군 집단의 의료비용 및 의료이용량에 대한 연구도 계속적으로 진행되 고 있다(Curtis LH 등, 2007 ; Doudreau D 등, 2009). 사회경제적 수준이 낮을수록 대사증후군의 유병률이 높다는 연구 결과는 미 국, 중국, 스웨덴 등 세계 여러 나라에서 공통적으로 보고되고 있다. 국내의 경 우도 사회경제적 상태가 안 좋을수록 대사증후군의 유병률이 증가한다는 연구 결과가 있다(Park YW 등, 2003 ; Park MJ 등, 2006). 이처럼 대사증후군의 유더 나아가 사회경제적 상태에 따른 대사증후군 유병 집단의 의료이용 혹은 건강행태 수행 등에 관한 연구는 인구집단에서 대사증후군을 예방 관리함에 있 어 자원의 효율적 배분 정책을 수립하는데 필수임에도 (Doudreau D 등, 2009) 불구하고 아직까지 국내에서는 연구가 진행된 바가 없다. 대사증후군은 개념적으로 당뇨병 및 다른 심혈관계 중증질환의 발병을 사전 에 예방하고 이에 대한 전인적인 관리를 하고자 할 때 무엇보다 중요하다 (Meigs JB 등, 2003). 특히 대사증후군 초기 단계에 있는 즉, 아직 특정 관련 질환을 의사에게 진단받지 않았지만 대사증후군의 범주에 속하는 집단은 예방 차원에서 중요하다. 이들의 질병 이환을 예방하고 나아가 심혈관질환과 같은 중증질환의 발병을 늦추기 위하여 이들에 대한 연구와 관리가 필요하다. 그러 므로 대사증후군을 진행 정도에 따라 분류하고 각 단계별로 예방과 관리를 어 떻게 하는지를 파악하여 이에 대해 정책적 대응을 할 필요가 있다. 이 연구에서는 효과적인 대사증후군의 관리를 위하여 대사증후군을 질병 진 행 상태에 따라서 집단을 분류하고 각 집단별 특성을 파악하고 사회경제적인 여건에 따라 건강행태 실천과 의료이용에 차이가 있는지를 파악하고자 하였다.
B. 연구의 목적
대사증후군을 진행 상태에 따라 분류하고 진행단계별 대사증후군 집단 내에 서 소득수준에 따라 의료이용 및 건강행태 실천에 차이가 있는 지를 보고자 하 였다. 구체적인 연구 목적은 다음과 같다. 첫째, 대사증후군 집단을 대사증후군 관련 질병의 진행 상태에 따라 중증도 를 분류 하였다. 둘째, 중증도별 대사증후군 그룹의 소득수준에 따라 의료이용과 건강행태의 차이를 파악하였다. 셋째, 다른 변수들을 통제하고 의료이용과 건강행태 실천 정도에 대사증후 군 관련 중증도와 소득수준간의 상호작용 효과가 존재하는지를 보고자 하였 다.Ⅱ. 문헌고찰
A. 대사증후군의 중증도에 의한 분류
1. 대사증후군의 요소에 따른 중증도
대사증후군은 복부비만, 이상지혈증, 고혈압, 공복혈당 장애 등 심혈관질환 및 당뇨병의 위험요인이 동시다발적으로 나타나는 현상으로 세계적으로 여러 가지 진단 기준이 존재하고 연구자 마다 다른 기준을 제시하고 있다 (허갑범, 2009). 그 중 대사증후군의 판별에 가장 널리 사용되는 기준은 National Cholesterol Education Program (NCEP)의 Adult Treatment Panel Ⅲ(ATP Ⅲ) 보고서에서 밝힌 기준으로 그 구성요소는 Table 1과 같다. 다수의 연구에서 대사증후군 집단의 중증도를 나타내는 기준으로 ATP Ⅲ에 서와 같은 기준에서 정의한 각 구성요소의 수를 점수화하여 평가하고 있다. 대 사증후군 구성요소 수가 많아질수록 심장확장성기능 장애가 빈번해지는 결과가 보고되고 있다(Azevedo A 등, 2007). 또한 Solymoss(2004) 연구에 따르면 심혈 관계 환자가 가지고 있는 대사증후군 구성요소의 수로 평가한 MS score가 높 아질수록 환자의 관상동맥질환의 중증도가 높아지고 협심증과 급성 심근경색의 빈도를 높이는 결과가 나타났다. 우울증상 점수(Depressive symptoms score)와 불안증상 점수(Anxiety symptoms score)와 같은 정신적 위험요소가 대사증후 군에 미치는 영향을 평가하는 연구에서도 대사증후군의 중증도를 구성요소의 수로 정의하였다(Vogelzangs N 등, 2007). 이와 같이 대사증후군 관련 질환(고혈압, 당뇨병, 고지혈증 등)의 발병 유무 보다는 구성요소 수를 기준으로 한 중증도를 사용하여 최종 결과에 해당하는 관상동맥질환 등의 위험 정도를 평가하였고, 이 지표를 심혈관 사건 발생의 예 측에 유용한 지표로 사용될 수 있다고 보고하고 있다.Components Defining level Waist Circumference Male > 102cm
Female > 88cm
Triglycerides ≥ 150 mg/dL
High Density Lipoprotein Male < 40 mg/dL Female < 50 mg/dL
Blood Pressure ≥ 130/85 mmHg
Fasting Blood Sugar ≥ 100 mmHg
2. 대사증후군 관련 질병에 따른 중증도
대사증후군의 임상적 기준에 근거하여 정의되는 대표적 질병에는 고혈압과 당뇨병, 이상지질혈증이 있다. 제2형당뇨병의 경우 인슐린 장애와 인슐린 저항 성이 제2형 당뇨병 발병기전의 두 축인데, 이 중 대사증후군의 기원이라고 할 수 있는 인슐린 저항성이 더 중요하다(Eckel RH 등, 2005). 따라서 대사증후군 이 제2형당뇨병 발생의 위험인자라는 것은 의심의 여지가 없다. 이상지질혈증 은 합병증 발생 위험이 높은 질환으로 복부비만, 인슐린 저항성 등이 동반되는 경우가 많으므로 적극적으로 치료해야 한다고 보고하고 있다. 특히 국내의 경 우 저 HDL혈증의 빈도가 상당하고 이로 인한 관상동맥질환 발생이 유의한 것 으로 보고되고 있다(Lim S 등, 2007). 이와 같이 대사증후군의 임상적 양상을 통하여 직결되는 질병은 고혈압, 당뇨병, 이상지혈증이다. 사망 위험이 큰 심혈관질환(cardiovascular disease, CVD)은 선진국에서도 가 장 주요한 보건 문제로 다뤄지고 있고 미국에서는 매년 약 1,500만 명의 환자 가 발생하고 있다. 대사증후군의 구성요소들은 모두 심혈관질환을 악화 시키는 위험요인으로 작용하기 때문에 대사증후군이 있는 집단은 심혈관질환의 발병률 이 높고 그로 인한 사망률도 유의하게 높은 것으로 보고되고 있다(Alexander CM 등, 2003 ; Tong W 등, 2005). 특히 Hunt(2007)에 의하면 대사증후군은 성 별과 무관하게 심혈관계 위험도와 연관이 깊었으며 이로 인한 사망률이 유의하 게 높은 것으로 밝혀졌다. 또 대사증후군과 관련된 위험인자들은 다양한 기전 을 통하여 뇌졸중의 위험을 증가시킨다. Meigs(2003)의 연구에 따르면 대사증 후군이 있는 사람들의 뇌졸중 발생의 위험도(OR)가 2.1 (95% CI : 1.37-3.22)이 었고 당뇨가 있는 집단은 2.47 (95% CI : 1.31-4.65), 두 가지를 동반한 집단은 3.28 (95% CI : 1.82-5.92)로 나타났다. 그 외에 국소성 분절성 사구체 경화증 및 만성 신부전증의 발병이 대사증후군 구성요소들과 밀접한 관련이 있다는 선 행 연구 또한 다수 존재한다(Chen J 등, 2004 ; Kurella M 등, 2005 ; Rits E 등, 2011). 선행 연구들을 종합해 볼 때 대사증후군과 관련한 질병은 고혈압, 이상지질혈증, 당뇨병, 심혈관질환, 뇌졸중, 만성 신부전증으로 대표할 수 있다 (Sanisoglu SY 등, 2006 ; Fu T 등, 2008).
B. 의료이용의 형평성
형평성의 개념은 보건의료 정책 목표 중 매우 중요한 가치로 간주되고 있다. 보건의료에서의 형평성은 의료이용의 평등, 접근성의 평등, 필요에 의한 분배, 건강의 평등 이렇게 네 가지의 큰 개념으로 정의된다(Culyer AJ 등, 1992). 건 강의 평등은 결과(outcome)의 형평성으로 볼 수 있으며 의료이용에 관한 정의 는 과정(process)의 형평성이다(Wagstaff A와 van Doorslaer E, 1993). 보건의 료가 최종적으로 지향하는 가치는 결과의 형평성이지만 실질적으로 건강에 대 한 정의는 측정이 어렵기 때문에 소득계층간의 의료이용에 관한 형평성에 대한 연구가 대다수이다(Sambamoorthi U와 McAlpine D, 2003 ; 전영숙, 2011 ; 이 용재, 2012). 의료이용 중에서도 대사증후군 집단이 특히 초점을 맞춰야 할 부분은 예방 의료이용에 대한 불형평성이다. Lorant(2002)의 연구에 따르면 전문의 진료와 1 차 진료의 진료에서 고소득계층으로의 수평적 불형평성이 나타난다는 결과가 나타났으며 콜레스테롤 검사에서도 저소득계층이 고소득계층에 비하여 더 적은 시행(OR=0.7, 95% CI : 0.61-0.85)을 받는다고 보고하고 있다. 미국의 MEPS(Medical Expenditure Panel Survey) 자료를 가지고 분석한 연구에 의하 면 혈압검사 (OR=1.74, 95% CI : 1.11-2.74)와 콜레스테롤 검사 (OR=2.11, 95% CI : 1.31-3.40)에서 고소득계층이 저소득계층에 비하여 적절한 검사를 수행하 고 있다고 보고하고 있다(Usha S 등, 2003). 국내의 경우 현재 예방 검사에 대 한 형평성 연구가 필요하고 대사증후군 집단의 예방 의료 서비스에 대한 분석 을 통하여 대사증후군의 다른 질병으로의 전이를 막는 정책을 수립해야 한다.C. 상호작용
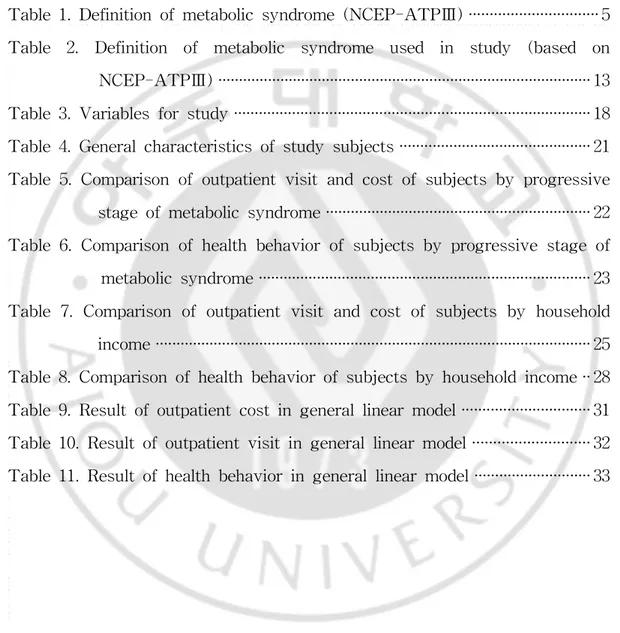
본 연구는 20세 이상의 국민건강보험 가입자를 대상으로 한 대사증후군 집단 에서 대사증후군 관련 질병으로 설정한 중증도와 사회경제적 요인간의 상호작 용을 분석하여 구체적인 관계를 파악하고자 한다. 이에 대한 근거로 완충효과 모델(Moderating effect model, Buffering effect model)을 적용하였다. 이 모델 은 스트레스와 건강 등, 다양한 연구에서 다루어진 모델로서 여러 외부 요인에 따른 스트레스가 건강에 미치는 악영향이 사회적인 지원에 의해서 완충된다는 연구에서 많이 사용되었다(Noh S와 Kaspar V, 2003 ; Lee JS 등, 2004).
조절변수(moderator)는 상호작용 효과를 갖게 하는 변수로 독립변수 (independent variable)와 종속변수(outcome variable)간의 관계에 영향을 줄 수 있는 중재 변수를 말하며 독립변수와의 강한 상관관계가 예측되지만 그 근거를 명확하게 제시하기 어려울 때 이를 규명하기 위하여 필요하다(Baron RM과 Kenny DA, 1986). 조절변수는 독립변수와 종속변수간의 관계에서 방향이나 강 도에 영향을 미친다. 다시 말해 독립변수가 종속변수에 정(positive)의 방향으 로, 또는 음(negative)의 방향의 영향 정도를 감소시키는 작용을 할 수 있다. 종 속변수에 대한 독립변수의 효과가 조절변수의 크기나 조건에 의해 달라진다는 것이다. 상호작용효과의 작용을 그림으로 표현하면 Fig.1과 같다. 또한 상호작 용효과는 독립변수와 조절변수의 상호작용(interaction) 통계학적으로 유의할 때 존재한다.(Bennett와 Jill A, 2000) 독립변수와 조절변수와의 상호작용효과 (경로 C)를 해석하면, 조절변수와 종 속변수의 관계(경로 B)에서 유의성을 보이지 않는 것이 바람직하다. 다시 말해 상호작용 효과는 반드시 유의한 결과를 보여야 하고, 조절변수와 종속변수간의 직접적인 관계는 유의하지 않는 것이 이상적이다.
Ⅲ. 연구방법
A. 연구설계
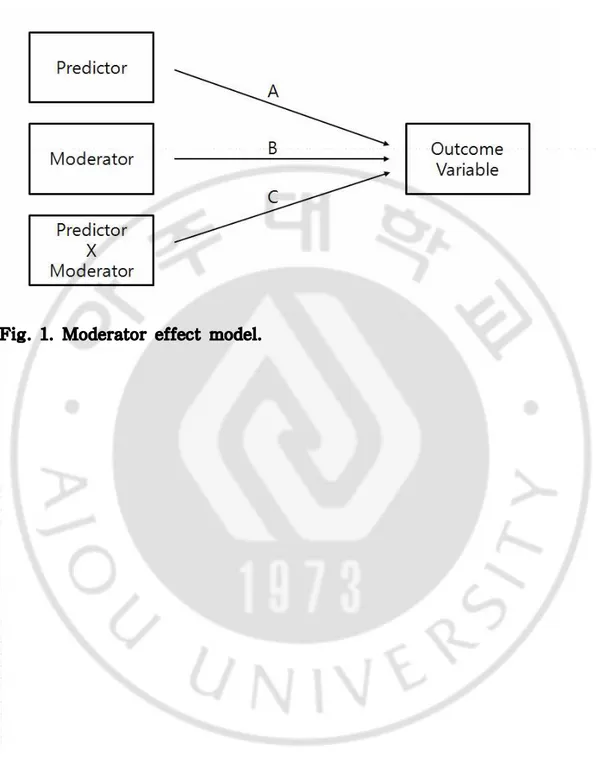
본 연구에서는 제4기 국민 건강영양조사자료 (2007년-2009년)에서 20세 이상 의 국민건강보험 가입자를 연구대상자로 선정하였다. 연구대상자를 대사증후군 유무로 나누고 대사증후군에 속한 대상자들을 관련 질병 유무에 따라 진행단계 를 구분하였다. 대사증후군 진행 단계에 따라 4분위 소득수준별 의료이용과 건 강행태에 차이가 있는지를 조사하고자 하였다. 구체적인 연구모형은 Fig.2와 같 다.B. 연구자료 및 연구대상
본 연구는 제4기 국민건강 영양조사 (2007년-2009년) 원자료 (raw data)를 사용하였다. 국민건강영양조사는 1969년 처음 실시 이후로 매년 행해진 국민영 양조사와 1962년에 시작된 국민건강 및 보건의학행태 조사를 통합하여 현재 이 루어지고 있는 조사로써 국민건강증진법 제16조를 근거로 하여 시행되고 있다. 국민건강영양조사는 1998년 제1기를 시작으로 2005년 제3기까지 3년 주기로 실 시하였고, 연중조사로 체계를 개편한 이후로 제4기(2007년-2009년)부터 매년 실 시하고 있으며, 현재 5기 (2010년-2012년)조사까지 수행되었다(질병관리본부, 2008). 국민건강영양조사 결과는 국민건강증진을 위한 목표 설정 및 평가, 효과적 건강증진 사업 프로그램 개발에 필요한 기초 자료로 활용되고 있으며, OECD 국가들과 비교를 위한 국제적 통계치를 제공하고 있다. 또한 국민건강영양조사 는 전 국민의 건강과 영양상태, 그에 영향을 미치는 의식 및 행태에 관한 광범 위한 통계 산출을 목표로 한다. 국민건강영양조사는 전 국민을 모집단으로 하며 제4기 조사의 모집단은 2005 년 인구주택 총 조사 결과의 모든 가구와 국민이다. 순환표본조사(Rolling Survey Sampling) 방법을 도입하여 3개년도 각각의 순환표본이 전국을 대표하 는 확률표본이고, 표본추출은 3단계 층화집락표본추출방법을 사용하였다. 1차 추출단위는 동읍면, 2차 추출단위는 조사구, 3차 추출단위는 가구로 하였다. 조 사내용은 부문별로 건강 설문조사, 영양조사, 검진조사로 구분된다. 설문조사는 이환, 손상, 활동제한, 의료이용, 교육, 비만 및 체중조절, 안전 의식 등이 있으 며 성인(만19세 이상)과 청소년(만 12세-18세)의 경우 경제활동, 흡연, 음주, 정 신건강 등을 추가로 조사하였다. 가구 당 성인 1인에게 세대 유형, 주택 소유 여부, 주택 형태, 월 평균 소득, 결혼 여부 등을 묻는 가구 조사를 실시하였다.사 등이 포함되어있다. 연구대상은 제4기 국민 건강영양조사자료 3개년의 참여자 24,871명 중 암 진 단을 받지 않은 20세 이상의 건강보험 가입자 15,617명이다.
C. 대사증후군의 정의 및 진행단계
1. 대사증후군의 정의
대사증후군이 정의된 이후에도 확실한 기준이 통일되지 않아 국가별 연구자 들은 각기 다른 기준으로 분류하고 연구하였다. 이러한 이유로 대사증후군에 대한 연구결과를 비교, 분석하는 데에 여러 가지 문제점들이 지적되었다. 2001 년 5월 미국에서 발표된 제 3차 콜레스테롤 관리 지침(National Cholesterol Education Program, Adults Treatment Panel Ⅲ, NCEP-ATPⅢ)에서 새로운 대사증후군이 정의되었고 많은 연구에서 그리고 국내에서도 이 기준을 가장 널 리 사용하고 있다. ATPⅢ 기준에 따르면 대사증후군을 구성하는 5가지 요소 중 3개 이상이면 대사증후군으로 진단하였는데, 본 연구에서는 이 기준을 토대 로 하였으나 허리둘레는 2000년 아시아/태평양 지역에서 제시한 기준을 적용하 였다(Table 2).Components Defining level Waist Circumference† Male > 90cm
Female > 80cm
Triglycerides ≥ 150 mg/dL
High Density Lipoprotein Male < 40 mg/dL Female < 50 mg/dL
Blood Pressure ≥ 130/85 mmHg
Fasting Blood Sugar ≥ 100 mmHg
†Asian Pacific criteria
Table 2. Definition of metabolic syndrome used in study (based on NCEP-ATPⅢ).
2. 대사증후군 진단 방법
대사증후군의 5가지 요소에 대한 조사는 2007년에서 2008년 상반기에는 조사 구 인접 거리에 있는 관공서, 마을 회관 등의 20평 정도의 공간에서 이동검진 센터를 설치하여 조사를 진행하였으며, 2008년 하반기부터 이동검진차량을 도 입하여 조사를 진행하였다(질병관리본부, 2008). 허리둘레는 겉옷 탈의 후 국제적으로 공인된 신체 계측기를 사용하여 측정하 였고 임상검사의 경우 혈액검사를 실시하였다. 대상자에게 공복시간 준수 및 채혈 전 유의사항을 채혈 전날 본인에게 통보하였고 검사당일에 공복시간을 체 크한 후 채혈을 하였다(질병관리본부, 2008). 혈압검사는 3차에 걸쳐 실시하였고 1차 혈압 측정 후 5분간 안정을 취한 상 태에서 2차 혈압을 측정하였다. 두 차례의 혈압측정 차이가 4 mmHg 이상일 때 3차 혈압을 측정하였고 3회 측정치 중에서 측정 횟수가 높아질수록 신뢰성 이 높다고 인정하여 2차 및 3차 측정값을 우선 선택하였다(질병관리본부, 2008).3. 대사증후군 관련 질병에 의한 진행단계 분류
대사증후군의 진행 단계를 구분하기 위해 대사증후군 관련 질병 유병 여부를 사용하였다. 여러 선행연구(Kurella M 등, 2005 ; Sanisoglu SY 등, 2006 ; Liu J 등, 2007 ; Fu T 등, 2008)를 종합한 결과 대사증후군 관련 질병으로 7가지를 제시하였고 이 연구에서는 Liu(2007)의 기준으로 진행 단계를 설정하였다. 7가 지 질병 중 초기 단계로 이환 되는 질환을 고혈압, 당뇨병, 이상지질혈증으로 보았으며 Liu(2007)의 연구 설계에서 심뇌혈관질환을 대사증후군과 당뇨병의 최종 질환으로 정의하고 연구한 것을 참고하여 최종 단계의 질환을 협심증, 심 근경색, 만성신부전, 뇌졸중으로 하였다. 그러므로 이 연구에서 사용되는 대사 증후군의 진행단계는 다음과 같다(Fig.3).Fig. 3. Progressive stage of metabolic syndrome(MS) by MS-related disease.
4. 최종 연구 대상자
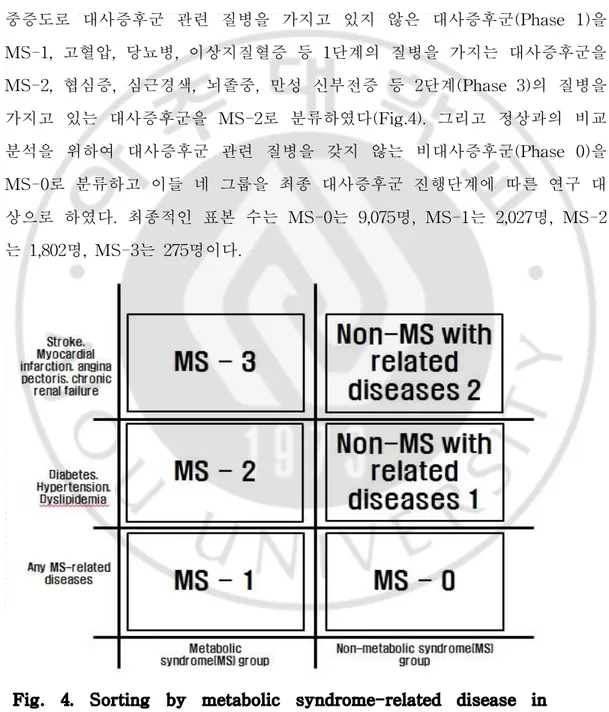
최종적으로 대사증후군을 구성요소 기준에 따라서 나누고 그 안에서 질병의 중증도로 대사증후군 관련 질병을 가지고 있지 않은 대사증후군(Phase 1)을 MS-1, 고혈압, 당뇨병, 이상지질혈증 등 1단계의 질병을 가지는 대사증후군을 MS-2, 협심증, 심근경색, 뇌졸중, 만성 신부전증 등 2단계(Phase 3)의 질병을 가지고 있는 대사증후군을 MS-2로 분류하였다(Fig.4). 그리고 정상과의 비교 분석을 위하여 대사증후군 관련 질병을 갖지 않는 비대사증후군(Phase 0)을 MS-0로 분류하고 이들 네 그룹을 최종 대사증후군 진행단계에 따른 연구 대 상으로 하였다. 최종적인 표본 수는 MS-0는 9,075명, MS-1는 2,027명, MS-2 는 1,802명, MS-3는 275명이다.Fig. 4. Sorting by metabolic syndrome-related disease in study population.
D. 변수의 정의
이 연구에 사용된 변수들은 Table 3과 같다. 각 변수에 대한 측정은 국민건 강영양조사 설문조사에 의해 수행되었고 변수의 척도도 국민건강영양조사에서 사용된 설문을 이용하였다.1. 종속변수
종속변수는 크게 의료이용과 건강행태이다. 의료 이용은 질적 의료이용을 의 미하는 최근 2주간의 외래비용과 양적 의료이용을 의미하는 외래이용 횟수를 측정하였다. 건강행태(Health behavior)에 대한 종속변수로는 일주일 동안의 유 산소 운동 일수, 유연성 운동 일수와 근력 운동 일수를 운동 효과에 근거한 점 수로 변환한 후 합산하여 적용하였다(윤현중, 2012 ; 전병환, 2012). 또한 고혈 압, 비만 등의 예방에 중요한 식습관인 평소 저염식 섭취 여부를 식습관 종속 변수로 설정하였다.2. 독립변수
독립변수는 의료이용에 대한 형평성을 분석한 여러 선행 연구에 근거하였다. 통상적으로 사회경제적 상태를 측정함에 있어 교육수준, 직업, 소득수준을 함께 고려한다(Kaplan GA와 Keil JE, 1993). 이 연구에서 직업은 다른 두 요인과 연 관성이 높기 때문에 연구에서 제외하였고 소득수준과 교육수준을 사회경제적 상태 변수로 설정을 하였다. 소득수준은 가구 소득 사분위수를 가지고 네 그룹 (하, 중하, 중상, 상)으로 나누었고 교육수준은 교육수준 재분류 코드를 이용하 여 네 그룹(초등학교 졸업이하, 중학교 졸업, 고등학교 졸업, 대학교 졸업이상)Type of variables Variables Contents
Dependent variables
Outpatient visits in last 2 weeks
Outpatient cost in last 2
weeks
Exercise score 3-9<1999 American public health service>
Eating low-salt food 0: no 1: yes
Independent variables
Household income level
1: lowest (<25%) 2: lower (25%-50%) 3: higher (50%-75%) 4: highest (≥75%) Education level 1: elementary school 2: middle school 3: high school 4: more than college Age
Sex 0: female, 1: male
Self-rated health status
1: very good 2: good 3: normal 4: bad 5: very bad Discomfort in last 2 weeks 0: no, 1: yes
Private insurance 0: no, 1: yes
Marital status
1: married
2: divorced (separated) 3: never married
Town 1: urban 2: rural
Table 3. Variables for study
민간보험 가입 여부와 결혼 상태, 거주 지역을 사용하였다. 또한 성별과 나이도 포함하여 분석하였다.
E. 분석 방법
수집된 자료는 SPSS 20.0을 이용하여 분석하였으며 구체적인 방법은 다음과 같다. 대사증후군 진행단계에 따른 네 그룹의 일반적 특성을 파악하기 위해 빈 도 분석을 실시하였고, 대사증후군 진행단계에 따른 의료이용 차이와 건강행태 의 차이를 보았다. 진행단계에 따른 네 그룹 안에서 소득수준에 따른 의료이용과 건강 행태의 차이를 보기 위하여 분산분석(ANOVA)을 실시하였다. 대사증후군 집단 안에서 관련 질병 유무와 소득수준의 상호작용 항(interaction term)이 각 종속변수에 영향을 미치는가를 보기 위해서 단변량일반선형모형(univariate general linear model)을 실시하였다.Ⅳ. 연구 결과
A. 대상자의 일반적 특성
본 연구대상자의 일반적 특성은 Table 4와 같다. 평균 나이는 MS-0이 43세 로 가장 낮았으며 단계가 진행 될수록 연령대가 높아지는 경향을 보였다. 가구 소득 수준과의 관계를 보면 MS-0에서 MS-3으로 갈수록 저소득계층에 속하는 1 quartile과 2 quartile의 비율이 상승하는 것을 볼 수 있다. 또한 교육수준도 MS-2과 MS-3는 초졸 인구가 전체의 과반수가 넘는 것으 로 나타났다. 자가 건강진단도와 최근 2주간의 불편감 지수도 단계가 진행될수 록 안 좋은 건강상태와 불편감의 빈도가 높아지는 것으로 나타났다. MS의 진 행 단계가 높아질수록 나타나는 특성은 사회경제적 상태와 의료필요를 나타내 는 변수들에서 확연한 빈도의 차이가 나타났다.Metabolic syndrome (N=9,075)MS-0 (N=2,027)MS-1 (N=1,802)MS-2 (N=275)MS-3
Age, years, Mean (SD) 43 (14) 51 (14) 61 (12) 66 (9)
Male, % 41.4 47.3 39.4 40.7 Household income, % 1Q (<25%) 13.1 19.4 31.9 40.2 2Q (25%-50%) 24.1 27.2 26.5 32.5 3Q (50%-75%) 30.9 28.8 20.7 15.1 4Q (>75%) 32.0 24.6 20.9 12.2 Education level, % Elementary school 15.8 33.9 51.7 63.7 Middle school 9.6 12.8 13.1 16.8 High school 40.6 31.8 23.1 13.6
More than college 34.0 21.5 12.1 5.9
Private insurance, %
Yes 39.1 44.6 37.7 39.3
No 60.9 55.4 62.3 60.7
Self-rated health status, %
Very good 5.1 5.0 3.2 2.2
Good 40.3 36.7 28.3 16.7
Normal 38.8 37.0 32.2 18.2
Bad 14.3 19.2 29.3 44.0
Very bad 1.5 2.2 7.0 18.9
Discomfort (last 2 weeks), %
Yes 19.6 23.4 36.2 48.0 No 80.4 76.6 63.8 52.0 Marital status, % Married 72.4 77.5 74.6 71.2 Divorced/ Separated 8.3 15.5 23.5 28.1 Never married 19.3 7.0 1.9 0.7 Town, % Urban 77.3 70.9 67.8 67.6 Rural 22.7 29.1 32.2 32.4
Outpatient Cost, Won, Mean (SD) Outpatient Cost (except 100% out-of-pocket), Won, Mean (SD) Outpatient visit, Won, Mean (SD) Metabolic Syndrome MS-1 13,257 (120,561) 8,983 (85,936) 0.55 (1.33)† MS-2 10,054 (65,144) 9,294 (63,653) 0.95 (1.55) MS-3 15,236 (53,242) 14,007 (52,184) 1.01 (1.61) †P<0.001
Table 5. Comparison of outpatient visit and cost of subjects byby progressive stage of metabolic syndrome
B. 대사증후군 진행단계에 따른 의료이용과 건강행태 차
이
Table 5와 Table 6은 대사증후군 진행단계에 따른 의료이용과 건강행태의 차 이를 나타낸 표이다. 외래비용은 단계별로 어떤 경향성이 나타나지는 않았지만 100% 본인부담금을 제외시켰을 경우 중증도가 높아질수록 외래비용이 많아지 는 것으로 나타났으나 그 차이는 통계학적으로 유의하지 않았다. 외래이용 횟수에 있어서도 단계가 진행될수록 이용 횟수도 증가하였으며 그 차이도 통계학적으로 유의하였다(Table 5). 건강행태 측면에서는 운동점수가 MS-3에서 가장 높게 나왔지만 통계학적으로 유의하지는 않았고 저염식 섭취 에 있어서도 MS-3가 가장 높았지만 통계학적으로 유의하지는 않았다(Table 6).Exercise score, Mean (SD)
Eating low-salt food, Mean (SD) Metabolic Syndrome
MS-1 3.86 (1.32) 0.70 (0.46)
MS-2 3.91 (1.38) 0.72 (0.45)
MS-3 3.94 (1.37) 0.73 (0.44)
Table 6. Comparison of health behavior of subjects by progressive stage of metabolic syndrome
C. 소득수준에 따른 의료 이용과 건강행태의 차이
1. 소득수준에 따른 의료 이용의 차이
Table 7은 네 그룹 (MS-0, MS-1, MS-2, MS-3)안에서 소득수준에 따른 외 래비용과 외래이용 횟수를 조사한 결과이다. 외래진료비에 있어서 통계학적으 로 차이가 난 그룹은 MS-1 그룹이었다. MS-1 그룹에서 소득수준에 따른 외래 진료비 차이 나타난 것인데 소득 최상위 계층의 의료비가 매우 높게 나타났다. MS-0, MS-1 그룹에서도 소득 수준이 높을수록 의료비가 높아 졌지만 그 차 이는 통계학적으로 유의하지 않았다. 100% 본인부담금을 제외한 외래비용의 경우 유의하지 않은 결과 나타났지만 단계가 진행될수록 소득수준에 따른 의료 비용의 차이는 점점 줄어드는 경향이 나타났다. 특히 MS-3 그룹의 경우 소득수준에 따른 외래비용의 경향성은 나타나지 않 았다. 의료이용 횟수는 MS-0, MS-1, MS-2 그룹에서 소득수준이 높아질수록 외래이용 횟수가 낮아졌고 통계학적으로 유의했다. MS-3 그룹에서는 유의하지 않았다(Fig.5).MS-0 Outpatient cost, Won, Mean (SD) Outpatient cost (except 100% out-of-pocket) Won, Mean (SD) Outpatient visits, No, Mean (SD) Household income 1Q (<25%) 12,596 (165,738) 4,435 (25,416) 0.58 (1.31)† 2Q (25%-50%) 17,800 (182,584)) 6,193 (44,064) 0.48 (1.22) 3Q (50%-75%) 15,526 (145,773) 9,887 (109,388) 0.42 (1.07) 4Q (>75%) 26,558 (284,013) 12,474 (201,428) 0.45 (1.06) MS-1 Outpatient cost, Won, Mean (SD) Outpatient cost (except 100% out-of-pocket) Won, Mean (SD) Outpatient visits, No, Mean (SD) Household income 1Q (<25%) 6,438 (20,960) 5,576 (18,061) 0.77 (1.62)† 2Q (25%-50%) 4,720 (30,485) 4,222 (29,459) 0.45 (1.09) 3Q (50%-75%) 8,578 (45,205) 7,322 (37,647) 0.57 (1.40) 4Q (>75%) 31,992 (234,128)† 17,213 (162,705) 0.47 (1.22) MS-2 Outpatient cost, Won, Mean (SD) Outpatient cost (except 100% out-of-pocket) Won, Mean (SD) Outpatient visits, No, Mean (SD) Household income 1Q (<25%) 9,530 (53,867) 7,591 (48,180) 1.06 (1.50)† 2Q (25%-50%) 7,589 (49,009) 7,374 (48,811) 0.98 (1.66) 3Q (50%-75%) 12,432 (99,446) 12,090 (99,275) 0.88 (1.53) 4Q (>75%) 11,988 (59,444) 11,824 (59,394) 0.78 (1.48) MS-3 Outpatient cost, Won, Mean (SD) Outpatient cost (except 100% out-of-pocket) Won, Mean (SD) Outpatient visits, No, Mean (SD) Household income 1Q (<25%) 13,839 (41,160) 13,408 (41,056) 1.17 (1.96) 2Q (25%-50%) 12,042 (39,619) 11,803 (39,618) 0.85 (1.28) 3Q (50%-75%) 12,056 (39,126) 9,129 (34,834) 0.80 (1.19) 4Q (>75%) 15,715 (36,663) 11,170 (27,696) 1.12 (1.41)
Table 7. Comparison of outpatient visit and cost of subjects by household income.
Fig. 5. Difference of outpatient visit and cost by household income.
2. 소득수준에 따른 건강행태 차이
건강행태를 보면 운동점수와 저염식 섭취 여부 모두 MS-0, MS-1, MS-2에서 통계학적으로 유의하게 소득수준이 높을수록 규칙적인 운동과 저염식 섭취를 하였다(Table 8). 대체적으로 소득수준이 높을수록 운동과 식이조절 관리가 잘 되는 경향을 보여주고 있다(Fig.6).
MS-0 Exercise score
Mean (SD) Eating low-salt foodMean (SD)
Household income 1Q (<25%) 3.80 (1.28)† 0.68 (0.47)† 2Q (25%-50%) 3.94 (1.40)† 0.72 (0.45) 3Q (50%-75%) 3.94 (1.39) 0.78 (0.42) 4Q (>75%) 4.04 (1.46) 0.80 (0.40) Exercise score MS-1
Mean (SD) Eating low-salt foodMean (SD)
Household income 1Q (<25%) 3.53 (1.02)† 0.66 (0.48)† 2Q (25%-50%) 3.87 (1.31) 0.69 (0.46) 3Q (50%-75%) 3.88 (1.36) 0.71 (0.45) 4Q (>75%) 4.07 (1.42) 0.76 (0.43) Exercise score MS-2
Mean (SD) Eating low-salt foodMean (SD)
Household income 1Q (<25%) 3.68 (1.24)† 0.65 (0.48)† 2Q (25%-50%) 3.90 (1.41) 0.73 (0.42) 3Q (50%-75%) 4.01 (1.36) 0.77 (0.42) 4Q (>75%) 4.24 (1.51) 0.78 (0.42) MS-3 Exercise score
Mean (SD) Eating low-salt foodMean (SD)
Household income 1Q (<25%) 3.92 (1.22) 0.72 (0.45) 2Q (25%-50%) 4.03 (1.45) 0.70 (0.46) 3Q (50%-75%) 3.93 (1.37) 0.75 (0.44) 4Q (>75%) 4.39 (1.58) 0.87 (0.35) †P<0.05
Table 8. Comparison of health behavior of subjects by household income.
D. 대사증후군 집단의 의료이용 및 건강행태에 영향을 미
치는 요인의 상호작용 효과 분석
대사증후군 집단 안에서 중증도와 소득 수준의 상호작용과 각 종속변수와의 관련성을 보기 위해 단변량일반선형모형을 적용한 결과, 본인부담을 제외한 외 래비용과 의료이용 횟수, 건강행태인 운동점수와 저염식 섭취 여부는 상호작용 항이 통계학적으로 유의하지 않았다(Table 9, Table 10, Table 11). 하지만 전 체 외래 비용은 통계학적으로 유의하게 작용하였다(P=0.002).
진행단계를 관련 질병의 유무로 이분화하였고 소득수준은 상위 25% 여부로 이분화하여 상호작용 항과 종속변수의 관련성을 보았다. 소득수준이 증가할수 록 외래비용이 증가하는 정도가 관련 질환이 있는 경우 통계적으로 유의하게 적었다.(Fig.7)
Model Independent variables ObservedPower P Y=Ln(Outpatient
cost) Age 0.08 0.62
Sex 0.19 0.29
Self-rated health status 0.20 0.65
Discomfort 0.10 0.50
Private insurance 0.08 0.62
Marital status 0.05 1.00
Town 0.11 0.47
Education level 0.52 0.13
Household income (two groups) 0.88 <0.01 Metabolic syndrome-related diseases 0.65 <0.05 Household income (2) × Metabolic syndrome-related diseases (2) 0.86 <0.01 Y=Ln(Outpatient cost_except 100%
out of pocket) Age 0.14 0.40
Sex 0.06 0.79
Self-rated health status 0.30 0.45
Discomfort 0.42 0.08
Private insurance 0.84 0.84
Marital status 0.06 0.91
Town 0.09 0.38
Education level 0.56 0.09
Household income (two groups) 0.49 0.05 Metabolic syndrome-related
diseases 0.06 0.80
Household income (2) × Metabolic syndrome-related
diseases (2) 0.30 0.15
Model Independent variables ObservedPower P Y=Ln(Outpatient
visit) Age 0.93 <0.01
Sex 0.43 0.08
Self-rated health status 0.99 <0.001
Discomfort 1.00 <0.001
Private insurance 0.21 0.25
Marital status 0.06 0.94
Town 0.07 0.70
Education level 0.07 0.97
Household income (two groups) 0.09 0.58 Metabolic syndrome-related
diseases 0.69 <0.05
Household income (2) × Metabolic syndrome-related
diseases (2) 0.05 0.89
Model Independent variables ObservedPower P Y=Ln(Exercise
score) Age 0.50 <0.05
Sex 0.99 <0.001
Self-rated health status 0.98 <0.001
Discomfort 0.05 0.89
Private insurance 0.32 0.13
Marital status 0.16 0.53
Town 0.89 <0.01
Education level 1.00 <0.001
Household income (two groups) 0.98 <0.01 Metabolic syndrome-related diseases 0.83 <0.01 Household income (2) × Metabolic syndrome-related diseases (2) 0.11 0.48 Y=Ln(Eating low
salt food) Age 0.28 0.17
Sex 1.00 <0.001
Self-rated health status 0.28 0.49
Discomfort 0.06 0.81
Private insurance 0.09 0.58
Marital status 0.73 <0.05
Town 0.15 0.38
Education level 1.00 <0.001
Household income (two groups) 0.49 0.05 Metabolic syndrome-related
diseases 0.38 0.12
Household income (2) × Metabolic syndrome-related
diseases (2) 0.05 0.96
Fig. 7. Association between house income level and outpatient cost by having metabolic syndrome-related disease in metabolic syndrome group.
Ⅳ. 고 찰
본 연구는 대사증후군 집단 내에서 대사증후군과 관련 질병을 기준으로 진행 단계를 분류하고 그 분류 집단 간에 사회경제적 상태에 따른 의료이용과 건강 행태의 차이를 보고자 한 연구이다. 매년 대사증후군의 유병률은 꾸준히 증가 하고 소득수준이 낮을수록 대사증후군의 유병률이 높은데 반해 전체적인 의료 이용과 건강행태는 고소득계층에서 더 많은 의료이용과 상대적으로 질 높은 건 강 행태를 하는 것으로 나와 저소득계층에 대한 예방 및 관리 사업이 필요하 다. 진행단계에 따른 네 그룹(MS-0, MS-1, MS-2, MS-3)의 일반적 특성에서 알 수 있듯이 중중도가 높아질수록 저소득계층, 저학력계층의 비율이 두드러지 게 높아짐을 알 수 있어 저소득계층의 건강에 대한 관리가 상대적으로 소홀함 을 알 수 있다. 대사증후군 진행단계에 따라 소득수준에 따른 의료이용과 건강행태 차이를 조사한 결과에서는 네 그룹 모두에서 소득수준이 높아질수록 외래비용이 높아 지기는 하였으나 통계적으로 유의한 그룹은 MS-1 한 그룹이었다. MS-1 부터 MS-3까지 단계가 진행될수록 외래비용의 차이가 점점 줄어드는 것으로 나왔 는데 이는 질환단계가 진행할수록 소득수준과 무관하게 의료서비스를 받기 때 문인 것으로 판단된다. 또한, 관련 질병의 발병은 없지만 예방적 관리가 매우 필요한 MS-1 그룹에서 소득계층 간에 의료이용의 차이가 발생하였다. 이는 고 소득계층 일수록 예방적인 케어나 의료서비스에 대한 관심이 더 많은 반면, 저 소득계층에서는 뚜렷한 질환이 없는 경우, 의료이용에 대한 관심이 상대적으로 소홀하다고 판단 할 수 있다. 반대로 의료이용 횟수에서는 MS-3를 제외한 다른 그룹에서 소득수준이 높을 수록 유의하게 횟수가 낮아지는 결과가 나타나는데 이는 다른 의료이용 형평성나타나고 의료의 강도 및 질을 나타내는 의료비용은 고소득계층에게 높게 나타 나는 일반적 경향을 보인 것으로 해석할 수 있다. 건강행태 측면에서는 네 집 단 모두에서 고소득계층이 운동 점수, 저염식 섭취 모두에서 점수가 높아 건강 행태에서도 저소득계층이 상대적으로 취약한 경향을 보였다. 각 종속변수들과 소득수준과 관련 질병 유무의 상호작용이 있는지를 보았다. 통계학적으로 유의한 종속변수는 최근 2주간의 전체 외래비용이었다. 즉, 관련 질병이 없는 대사증후군 집단에서 소득 증가에 따른 외래비용의 증가 정도가 관련 질병이 있는 집단의 소득 증가에 따른 외래비용의 증가 정도 보다 통계학 적으로 유의하게 컸다. 이는 질병이 있는 경우에는 소득계층별로 의료비용에 큰 차이가 없으나 질병을 가지고 있지 않은 경우에는 건강에 대한 관심도가 고 소득계층에서 더 높음을 의미한다. 그러므로 저소득계층에게 대사증후군의 심 각성과 질병 예방에 대한 관심을 더욱 높이고, 예방 검진 등의 서비스를 권장 하고 예방을 위한 건강행태와 의료이용 접근성을 높이는 정책을 수립해야 한 다. 현재 서울특별시 자치구 보건소에서는 서울시 건강 관리서비스의 일환으로 대사증후군 오락(5樂) 프로젝트라는 대사증후군 진단 기준 5가지를 체크하여 서울 시민의 대사증후군을 예방하는 사업을 실시하고 있다(한국건강증진재단, 2011). 5가지의 건강 체크에 더하여 체계적인 5가지의 건강 상담(스트레스, 흡 연, 음주, 운동, 영양)의 과정을 통하여 심뇌혈관 질환을 예방하는데 도움을 주 고 있다. 또 오락(5樂) 프로젝트는 서울시 관련 매스컴을 이용한 홍보와 별도의 웹사이트(www.5check.or.kr)를 운영하여 일반인들에게 대사증후군의 정의 및 위험성을 시각적으로 알리고 있고 어떻게 프로젝트가 운영되고 이용할 수 있는 지 상세하게 설명하고 있다. 뿐만 아니라 오락(5樂) 체조 경연 대회 등 다양한 프로그램을 개최하여 시민들의 관심도와 접근성을 높이고 대사증후군을 예방할 수 있도록 하고 있다. 이 연구결과는 저소득계층에 대한 대사증후군과 관련 질환 예방사업이 필요 함을 보여 주었고, 서울시의 오락(5樂) 프로젝트와 같은 공공보건조직의 사업이
유용함을 뒷받침해 주었다. 따라서 전국적으로 공공보건의료조직을 활용한 저 소득계층을 위한 건강행태와 식이습관 개선 프로그램의 수행이 필요하다. 본 연구의 제한점은 다음과 같다. 첫째, 국민건강영양조사의 의료이용 변수의 한계이다. 외래이용과 관련한 변 수는 비용과 횟수 모두 최근 2주간의 이용이었다. 대사증후군과 관련된 질병의 특성상 약 처방 및 진단, 검진이 한 번 방문 시 집중적으로 시행되기 때문에 장기간에 걸친 의료이용 데이터가 적합하다.
둘째, 국민건강영양조사는 횡단면적 연구 (cross sectional study)이기 때문에 요인들과 대사증후군 관련 질병 간의 여러 인과성을 파악할 수는 없다. 이를 보완하기 위하여 코호트 연구(cohort study)가 필요하다.
그럼에도 불구하고 본 연구는 대사증후군을 중증도에 따라 분류하고 의료이 용과 건강행태의 불형평성을 본 최초의 연구라는 점에서 의의가 있다.
Ⅴ. 결 론
대사증후군은 그 개념에 입각하여 전인적인 예방관리가 필요한 집단이다. 따 라서 대사증후군이지만 관련 특정 질병 진단을 받지 않은 군의 의료이용과 건 강행태를 보다 심층적으로 분석하고자 하였으며 그 결과는 다음과 같다. 첫째, 본 연구대상자는 MS-0 9,075명, MS-1 2,027명, MS-2 1,802명, MS-3 275명으로 중증도가 높아질수록 사회경제적 상태 변수와 의료 필요를 나타내는 변수들에서 확연한 빈도의 차이가 나타났다. 즉, 중증도가 높아질수록 고소득계 층의 비율은 줄어들었고 의료필요가 높아졌다. 둘째, 네 그룹(MS-0, MS-1, MS-2, MS-3)안에서 소득수준에 따른 의료비용 의 차이는 MS-1에서 유의한 차이가 나타났으며 이는 중증도가 낮은 집단에서 소득수준에 따른 질적 의료이용의 차이가 많이 나타났다는 것을 의미한다. 건 강행태 측면에서는 중증도와 무관하게 고소득계층에서 전반적인 건강관리가 상 대적으로 잘 이루어졌다. 셋째, 대사증후군 관련 질병유무와 소득수준의 상호작용 효과를 분석한 결과, 외래비용에서 통계학적으로 유의한 결과가 나타나 중증도가 낮은 그룹에서 소 득계층에 따른 외래비용 불형평성이 다른 그룹에 비하여 통계학적으로 유의하 게 컸다. 이상의 결과에서 질병이 없는 대사증후군 집단의 저소득계층에 대한 의료이 용 및 건강행태 권장 정책을 통하여 대사증후군의 발생을 억제하고 관련 질병 으로의 전이를 막아야 할 것이다.참고문헌
권순만, 양봉민, 이태진, 오주환, 이수형: 보건의료이용의 형평성. 보건경제연구. Vol.9, No.2, pp.13-24, 2003 이용재: 한국사회의 소득불평등과 국민 의료이용. 집문당, 2012 윤현중: 유산소 및 유연성 운동이 고령자의 건강관련 체력과 대사증후군 위험 인자 및 혈관염증지표에 미치는 영향. 경상대학교 박사학위 논문, 2012 전병환: 근력운동의 대사증후군 예방효과. 한국 운동 재활 학회지 2012-11, pp.51-60, 2012 전영숙: 손상환자의 사회경제적 상태에 따른 의료 이용의 형평성. 서울대학교 석사학위 논문, 2011 질병관리본부: 제 4기 국민건강영양조사 원시자료 이용지침서. 보건복지부, 2008 최병호, 노연홍, 윤병식, 신형웅, 김명희, 김창엽: 국민의료의 형평성분석과 정책 과제. 한국보건사회연구원 연구보고서 2004-09, 2004 한국건강증진재단, 경희대학교: 건강관리서비스운영 및 관련 인력 양성을 위한 표준모형 개발. 보건복지부, 2011 허갑범: 대사증후군. 진기획, 2009Alexander CM, Landsman PB, Teutsch SM, Haffner SM: NCEP-defined metabolic syndrome, diabetes, and prevalence of coronary heart disease among NHANES III participants age 50 years and older. Diabetes 52
Azevedo A, Bettencourt P, Almeida PB, Santos AC, Abreu-Lima C, Hense HW, Barros H: Increasing number of components of the metabolic syndrome and cardiac structural and functional abnormalities–cross-sectional study of the general population. BMC cardiovascular disorders 7: 17, 2007
Baron RM, Kenny DA: 1986. The moderator–mediator variable distinction in social psychological research: Conceptual, strategic, and statistical considerations. Journal of personality and social psychology 51: 1173, 1986 Bennett, Jill A: Focus on research methods-mediator and moderator variables in nursing research: conceptual and statistical differences. Research in nursing and health 23: 415, 2000
Boudreau D, Malone D, Raebel M, Fishman P, Nichols G, Feldstein A, Boscoe A, Ben-Joseph R, Magid D, Okamoto L: Health care utilization and costs by metabolic syndrome risk factors. Metabolic Syndrome and Related Disorders 7: 305-314, 2009
Chen J, Muntner P, Hamm LL, Jones DW, Batuman V, Fonseca V, Whelton PK, He J: The metabolic syndrome and chronic kidney disease in US adults. Annals of internal medicine 140: 167-174, 2004
Culyer AJ, van Doorlsaer E, Wagstaff A: Access utilisation and equity: A further comment. Journal of health economics 11-2: 207-210, 1992
Curtis LH, Hammill BG, Bethel MA, Anstrom KJ, Gottdiener JS, Schulman KA: Costs of the Metabolic Syndrome in Elderly Individuals Findings from the Cardiovascular Health Study. Diabetes Care 30: 2553-2558, 2007
Eckel RH, Grundy SM, Zimmet PZ: The metabolic syndrome. The Lancet 365: 1415-1428, 2005
diseases induced by obesity in Taiwan. Obesity Reviews 9: 68-73, 2008 Hunt KJ, Williams K, Hazuda HP, Stern MP, Haffner SM: The metabolic syndrome and the impact of diabetes on coronary heart disease mortality in women and men: the San Antonio Heart Study. Annals of epidemiology 17: 870-877, 2007
Liu Z, Grundy S, Wang W, Sidney C, Wu Z, Zeng Z, Wang W, Zhao D, Hill C: Ten-year risk of cardiovascular incidence related to diabetes, prediabetes, and the metabolic syndrome. American heart journal 153: 552-558, 2007
Kaplan GA, Keil JE: Socioeconomic factors and cardiovascular disease: a review of the literature. Circulation 88: 1973-1998, 1993
Kurella M, Lo JC, Chertow GM: Metabolic syndrome and the risk for chronic kidney disease among nondiabetic adults. Journal of the American Society of Nephrology 16: 2134-2140, 2005
Lee JS, Koeske GF, Sales E: Social support buffering of acculturative stress: A study of mental health symptoms among Korean international students. International Journal of Intercultural Relations 28: 399-414, 2004 Lim S, Shin H, Song JH, Kwak SH, Kang SM, Yoon JW, Choi SH, Cho SI, Park KS, Lee HK: Increasing Prevalence of Metabolic Syndrome in Korea The Korean National Health and Nutrition Examination Survey for 1998– 2007. Diabetes Care 34: 1323-1328, 2011
Meigs JB, Wilson PW, Nathan DM, D’Agostino RB, Williams K, Haffner SM: Prevalence and characteristics of the metabolic syndrome in the San Antonio Heart and Framingham Offspring Studies. Diabetes 52: 2160-2167,
Noh S, Kaspar V: Perceived discrimination and depression: Moderating effects of coping, acculturation, and ethnic support. American Journal of Public Health 93: 232-238, 2003
Park MJ, Yun KE, Lee GE, Cho HJ, Park HS: A cross-sectional study of socioeconomic status and the metabolic syndrome in Korean adults. Annals of epidemiology 17: 320-326, 2007
Park YW, Zhu S, Palaniappan L, Heshka S, Carnethon MR, Heymsfield SB: The metabolic syndrome: prevalence and associated risk factor findings in the US population from the Third National Health and Nutrition Examination Survey(1988-1994). Archives of internal medicine 163: 427, 2003 Ritz E, Koleganova N, Piecha G: Is there an obesity–metabolic syndrome related glomerulopathy? Current opinion in nephrology and hypertension 20: 44-49, 2011
Rutter MK, Meigs JB, Sullivan LM, D’Agostino RB, Wilson PW: C-reactive protein, the metabolic syndrome, and prediction of cardiovascular events in the Framingham Offspring Study. Circulation 110: 380-385, 2004
Sanisoglu SY, Oktenli C, Hasimi A, Yokusoglu M, Ugurlu M: Prevalence of metabolic syndrome-related disorders in a large adult population in Turkey. BMC public health 6: 92, 2006
Solymoss BC, Bourassa MG, Campeau L, Sniderman A, Marcil M, Lespérance J, Lévesque S, Varga S: Effect of increasing metabolic syndrome score on atherosclerotic risk profile and coronary artery disease angiographic severity. The American journal of cardiology 93: 159-164, 2004
Tong W, Lai H, Yang C, Ren S, Dai S, Lai S: Age, gender and metabolic syndrome-related coronary heart disease in US adults. International journal of cardiology 104: 288-291, 2005
Sambamoorthi U, McAlpine D: Racial, ethnic, socioeconomic, and access disparities in the use of preventive services among women. Preventive medicine 37: 475-484, 2003
Vogelzangs N, Beekman AT, Kritchevsky SB, Newman AB, Pahor M, Yaffe K, Rubin SM, Harris TB, Satterfield S, Simonsick EM: Psychosocial risk factors and the metabolic syndrome in elderly persons: findings from the Health, Aging and Body Composition study. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences 62: 563-569, 2007
Lorant V, Boland B, Humblet P, Deliege D: Equity in prevention and health care. J Epidemiol Health 56: 510-516, 2002
Wagstaff A, van Doorslaer E: Equity in the finance and delivery of health care: concepts and definitions. Journal of Health economics, Oxford university press, 1993
Wamala SP, Lynch J, Horsten M, Mittleman MA, Schenck-Gustafsson K, Orth-Gomer K: Education and the metabolic syndrome in women. Diabetes Care 22: 1999-2003, 1999
Wilson PW, D’Agostino RB, Parise H, Sullivan L, Meigs JB: Metabolic syndrome as a precursor of cardiovascular disease and type 2 diabetes mellitus. Circulation 112: 3066-3072, 2005
Abstract
-The association between socio-economic status and
healthcare utilization and health behavior by the
progressive stage of metabolic syndrome.
Min-Ho Cho
Department of Medical Sciences The Graduate School, Ajou University (Supervised by Professor Ki-Hong Chun)
The prevalence of metabolic syndrome, required high level of preventive care, has been rapidly increased in Korea. Therefore, the importance of comprehensive assessing the health utilization in the group of metabolic syndrome has been also emphasized in the aspects of effective resources distribution in community. The objectives of this research are to classify the metabolic syndrome into several groups based on the severities of clinical symptoms (MS-0, MS-1, MS-2, MS-3). In addition, the differences in health care utilization, cost and health behaviors by socio-economic statusis also investigated in each group.
We analyzed a total of 15,617 adult subject (ages ≥20) who participated in the Korean National Health and Nutrition Examination Survey Ⅳ (2007,2008,2009). We distinguished metabolic syndrome groups according to
progressive stage of metabolic syndrome. Socioeconomic status was measured by income level that ranges from 1(lowest) to 4(highest). We conducted ANOVA to investigate the difference of cost, utilization and health behavior (exercise score & eating low salt food) by income level in two groups, and used univariate general linear model(GLM) to assess whether interaction between income and having MS-related disease has an effects on dependent variables.
There was no significant difference of average outpatient cost by income level in other groups, but differences in subject with MS-1 significantly existed, especially between highest income group(₩31,992) and the other groups(1Q: ₩6,438 2Q: ₩4,720 3Q: ₩8,578). In health behavior, There were significant differences of exercise score and eating low-salt food by income level in all group except for MS-3. Interaction term between income level which means whether they are highest income group or not and having MS-related diseases was significantly effective on outpatient cost(P<0.01).
In conclusion, various differences were found in health care utilization as well as cost and health behaviors according to their socio-economic status especially in the patients with mild symptoms(MS-1). Low and middle income patients take relatively low level of medical care services in the group of metabolic syndrome with mild symptoms(MS-1) who need intensive preventive care, and high income group tends to have appropriate health behavior relatively.