서 론
현재 국내외를 막론하고 병원 감염 관리에 있어 서 가장 중요하게 대처해야 하는 대상은 메티실린 내성 황색포도알균(methicillin resistant Staphylococcus aureus, MRSA)일 것이다. 국내에서 원내 MRSA 가 S. aureus의 70% 이상을 차지하는 것은 이미 확립된 사실이고, 이에 따라 높아지는 colonization pressure에 의해 MRSA 감염은 원내 감염의 으뜸 을 차지하고 있다[1]. 그러므로 MRSA는 최대한 차단해야 한다. 이를 위해 항생제 제한과 더불어 손씻기를 포함한 접촉격리를 시행하여 MRSA의 수평전파를 차단하는 식으로 감염관리를 실행하 고 있다. 하지만 이러한 방법에도 불구하고 원내 MRSA 분리율과 감염 질환의 발생은 별로 변동 이 없는 것이 현실이다. 이는 임상검체에서 MRSA가 분리된 환자만을 대상으로 접촉격리를 시행하는 것만으로는 불충분하다는 것을 시사하 고 있다.
그렇다면 어떻게 대처해야 할까?
차단이 불충분하다면 적극적으로 맞서서 제거
접수일: 2009년 5월 26일
교신저자: 유진홍 420-717 경기도 부천시 원미구 소사2동 가톨릭대학교 성가병원 내과
Tel: 1577-0675, Fax: 032-340-2669, E-mail: [email protected]
하는 방침으로 나아가는 것이 자연스러울 것이 다. 이러한 사고방식에서 출발한 것이 적극적 배 양(active surveillance culture; ASC)을 통한 적극 제거(decolonization) 방침이다[2-4].
물론 MRSA의 근절에 대한 100% 확실한 정답 대책은 아직 없으며, 이 ASC & decolonization 자 체도 그 효과 여부에 대한 논란이 계속되고 있는 실정이다.
본 종설에서는 이 ASC & decolonization (혹은 search & destroy) 방침이 과연 원내 MRSA 감염 관리에 유효한지 여부에 대해 고찰하고자 한다.
본 론
1. Search & Destroy를 하는 근거
Search & destroy, 문자 그대로 색출하여 제거 한다는 어느 정도 극단적인 면을 가진 이 감염관 리 방침은 병원균이 배출되는 소굴(pool)을 직접 제거함으로써 감염 질환의 발생을 아예 원천 봉 쇄하겠다는 것으로 요약될 수 있다. 이 방법의 근거를 검토해 보기 위해서는 원내에서 MRSA 가 전염되는 경로를 되짚어 볼 필요가 있다.
Fig. 1에서 도시된 바와 같이, MRSA가 전염될 수 있는 경로는 매우 다양하다. 이를 크게 대별 해 보면, 병원을 중심으로 하여 외부에서 들어오 는 경로와 내부에서 주고받는 경로로 구분할 수
감염을 줄일 수 있을까 ?
유 진 홍*
가톨릭대학교 의과대학 내과학교실
Could the Active Surveillance Culture and Decolonization Reduce Infections by Nosocomial Methicillin-resistant Staphylococcus Aureus?
Jin-Hong Yoo
Department of Internal Medicine, The Catholic University of Korea, College of Medicine, Seoul, Korea
있다. 가장 원천적인 봉쇄는 외부로부터의 유입 을 차단하는 방안일 것이다. 사실 덴마크, 네덜란 드를 중심으로 행해진 search & destroy의 원래 과녁은 바로 이 지점이었다[3,4]. 그러나, 외부로 부터의 유입과 동시에 병원 내부에서도 꾸준히 균의 교환이 일어나고 있는 상황이라면, 외부 차 단 만으로는 MRSA 전염 억제가 불가능하며, 실 제 어느 병원이나 그러할 것이다. 병원 내부에서 는 환자-의료진-환경의 3각 관계 틀에서 전염 경 로 상호 체제가 이루어진다. 이렇게 외부유입 경 로와 내부에서의 3각 전염 체제의 고리를 끊어야 만 MRSA 감염 관리가 완성되는 것임을 알 수 있다. 이를 위해서 시도할 수 있는 것은 다음 두 가지일 것이다: 첫째는 외부에서 유입되는 환자 들은 모두 MRSA를 보유하고 있는 병소라 간주 하고 이를 제거한다는 것과, 둘째로는 그와 동시 에 내부에서의 MRSA 전염을 방지하기 위해, 의 심이 가는 병원소를 철저히 제거한다는 것이다.
그래서, 외부 유입자들 모두 일괄적으로, 혹은 MRSA를 보균하고 있는지 여부에 따라 선택적으 로 제거를 함으로써 MRSA 발생을 미연에 방지 한다는 것이 search & destroy의 근간이다.
2. Search & Destroy에 대한 반론
이 방침은 그 자체가 내포하고 있는 극단성 때 문에 반론들이 만만치 않게 제기되었다[5-6]. 이
방침에 반대하는 의견들은 다음과 같이 요약될 수 있다: 첫째로, 비용 대 효과 문제를 들 수 있 다. 외부 유입환자들을 일괄적으로 하는 것이 과 연 효율적인지 의문이라는 것이다. 이 문제는 선 별에 의해 해결이 가능할 수 있겠다. 둘째, MRSA 를 실제로는 완전히 근절할 수는 없는 것이며, 내성 유발이나 약제 부작용 등에 의해 오히려 해 가 될 수 있다는 것이다. 비록 단기간에 수행하 는 것이지만, 정식 환자가 아닌 상태에서 조치를 한다는 점에서 과잉 대응이라는 것과 내성의 유 발 등의 대가가 충분히 예상되기 때문이다. 셋째 로, 이 search & destroy가 정말로 MRSA 감염을 줄이는 효과를 보였는지에 대한 검증이 불충분하 다는 것이다. 사실, 어떤 새로운 방법이 공인받으 려면 임의 추출에 근거를 둔, 비교군을 사용한 전향적 연구로써 철저히 검증되어야 한다. 그러나 search & destroy 방법 자체가 비교군이나 임의 추 출 과정을 통해 검증하기는 불가능하기 때문에, 지금까지 보고된 자료들은 거의 모두가 시행 전 후 연구인 quasi 연구이다. 따라서, 통계적 신뢰성 이 충분치 못한 것이 사실이기에 이러한 반론은 어느 정도 정당하다고 할 수 있다.
3. Search & Destroy에 대한 찬성론
그러나 최근 발표된 메타 분석에서는 임의 배 정 비교 연구가 잘 된 search & destroy 성과 보 Fig. 1. Possible routes of transmission from outside and in the hospital (HCW: health care worker).
있다[7,8].
가장 강력한 찬성론의 기반은 북구 국가들(덴 마크, 네덜란드)의 성공 사례들이다[3,4].
비록 quasi 연구 성격의 시도였지만, 이 방침을 시행한 결과, 이들 국가들의 MRSA prevalence는 1% 미만이라는 성과를 거두고 있다. 또한 네덜란 드, 덴마크 이외에도 이태리, 슬로베니아, 이스라 엘, 그리고 미주 국가들에서도 이 방침을 적용하 여 성공적인 성과를 거둔 보고들이 잇따르고 있 어 더욱 힘을 실어 주고 있다[2,9-12].
4. 합의된 방침 도출 - 시행해 볼 가치가 있다.
이상의 찬반론들을 근거로 보면, 치러야 할 대 가와 얻을 성과의 사이에서 저울질을 해 볼 때, 적어도 우리나라에서는 아직 제대로 검증이 되지 않은 상태이며, MRSA가 주는 문제점 자체가 워 낙 심각하기 때문에, 문헌 고찰에만 의존해서 시 행 여부를 결정하기 보다는 직접 시도에 나섬으 로써 그 효과를 검증하자는 정당성은 충분하다. 이를 검증해 본 결과, 효과가 있는 것으로 결론이 난다면 가장 바람직한 성과일 것이고, 설사 효과 가 없는 것으로 결론이 난다 하더라도, search &
destroy에 수반되는 제반 감염관리 지침들이 더욱 강화되는 부수적인 효과들도 매우 크므로, 이 또 한 적지 않은 성과일 것이기 때문이다.
이에 필자를 비롯한 여러 병원의 연구진들은 질병관리본부 용역사업으로서 search & destroy 검증을 2008년부터 시작하여 진행해 오고 있다 (사업번호: 2008-E00348-00).
1) 방법론 고찰 1: 누구를 대상으로 할 것인가?
다 해야 하나?
이상적으로는 원내 유입되는 모든 환자들을 대 상으로 하는 것이 가장 좋을 것이다. 그러나 비 용 대 효과 비를 감안해 보면 효율성이 부족하다 고 볼 수 있다. 따라서 MRSA를 갖고 있다는 확 실한 근거나, MRSA를 보유할 확률이 높은 환자 군들로 구분해서 접근하는 것이 합리적일 것이 다. 본 연구진은 잠정적으로 다음과 같이 적응증
- MRSA 검출 기왕력이 있는 환자
- 타 병원, 특히 장기 요양병원 등에서 전원된 환자 - 신경외과 개두술 받은 환자
- 만성 기저 질환을 가진 환자
: 만성 신부전, 당뇨, 악성 종양, 뇌졸중, - 중환자실 출입/상주 근무하는 의료종사자들 - 제외하는 경우
: 48시간 내로 퇴실이 예정되어 있거나, 이미 MRSA에 감염된 환자인 경우는 제외한다.
2) 방법론 고찰 2: ASC는 어떻게 할까?
前비강(anterior nares)에서 면봉으로 도말 배양 을 실시한다. 다른 부위, 예를 들어 객담이나 겨 드랑이, 사타구니 등의 부위에서 해도 되겠지만, 지금까지 검증된 바에 의하면 비강에서의 배양률 이나 2개 이상의 부위에서 시행한 배양률에 큰 차이가 없다고 결론지어져 있기 때문에, 비강 배 양으로 수행하는 것을 표준으로 삼아도 무방하다 고 본다.
배양 간격은 일주일에 2회 이상이 이상적이겠 으나, 비용과 인원 문제로 인해 실제로는 일주일 에 한 번 간격으로 하게 된다.
또한 중환자실을 출입/상주하는 의료 종사자들 을 대상으로 비강 도말 배양을 실시한다. 배양 간격은 병원 사정에 따라 맞춰서 하는데, 본 연 구진의 경우는 1-3개월 간격으로 시행하되, 필요 시 수시로 재검을 시행하였다.
3) 방법론 고찰 3: 배양 양성 시 조치로서의 Decolonization
가장 흔히 기본적으로 조치하는 방법은 비강에 mupirocin을 도포하는 것이다. 이는 비강에서 서 식하고 있는 MRSA를 제거함으로써 MRSA 감염 을 방지하자는 데에 의의를 두고 있다. 그런데, 도포된 mupirocin이 전신적으로 작용하는 것은 아 니라는 점을 감안하면 과연 이 조치가 MRSA 의 예방에 도움이 될지 의문이 들 수 있을 것이다.
이 조치의 근거는, MRSA를 전염시키는 결정적인 매개체가 사실은 비강이 아니고 손이라는 점에
둘 수 있다. 사람들은 하루에도 몇 번씩 자연적 으로 코를 손으로 만지게 되어 있기에 비강의 정 착균주가 손에 묻어서 전염될 수 있는 것이다. 그러므로, 비강을 소독하여 균의 출발점을 말소 시킴과 동시에, 철저한 손씻기를 통해 전염 매개 의 고리를 끊자는 것으로 충분히 그 타당성이 설 명될 수 있을 것이다. 비강 도포는 하루 1-2회, 5 일간 실시한다.
그러나 이것만으로는 충분하다고 볼 수 없기 때문에, 신체에서 MRSA가 서식할 가능성이 높은 부위를 소독하는 방식으로 보완을 한다. 현재 흔 히 쓰이는 방법은 chlorohexidine을 가지고 겨드랑 이나 사타구니 같이 신체의 접힌 부분을 닦아 주 는 것이다. Chlorohexidine 사용 농도를 어떻게 정 해야 할지는 아직 표준화 되어 있지 않다. 흔히 2%로 희석해서 쓰거나 원래의 4%로 사용하는 등, 시행 병원마다 제각기 다르다. 농도가 높을 수록 피부 자극 등의 부작용이 우려되기는 하지 만, 본 연구진의 경험으로는 생각보다 부작용이 드물었다. 물론 chlorohexidine만 사용해야 한다는 법은 없으며, 이보다 피부에 자극을 덜 주는 소 독제를 사용할 수도 있다. 이 조치는 3-7일간 시 행하는 것이 좋겠다.
전신적인 예방을 위해 단기적으로 경구 항생제 를 투여할 수도 있다.
MRSA에 듣는 경구용 항생제를 사용하는데, trimethoprim-sulfamehtoxazole (TMP-SMX), fusidic acid, rifampicin, minocycline 등이 쓰인다. 이들 약 제 중에서 2가지를 병용하여 5일의 단기간에 투 여한다. 가장 우려되는 것은 부작용 보다는 내성 유발이다. 본 연구진도 초기에는 경구 항생제를 투여했었으나 fusidic acid 내성이 매달 급격히 증 가하는 현상을 보여, 초기 이후부터는 항생제 시 도를 중단한 상태이다. 다행히 rifampicin과 TMP
-SMX 내성은 사용량 증가에도 불구하고 내성률 에 변화를 보이지 않았기 때문에, 예방 이외의 치료 목적으로 사용하는 데에 지장은 없었다. 또 한 항생제를 배제한 decolonization을 해 본 결과, 항생제를 사용한 경우와 효과 면에서 별 차이가 없었다. 그러므로 decolonization에 있어서 경구 항 생제 사용은 필수가 아니라면 지양하는 것이 좋 다고 본다.
배양 양성이 나오는 의료진의 조치는 5일간의 mupirocin 연고 비강 도포와 추적 배양 검사로 행 하면 될 것이다. 조치 대상이 되는 의료진의 신 상은 연구진 이외에는 철저히 비밀을 유지한다.
이상의 조치들을 시행하고도 약 20-30%에서는 제 거가 되지 않기 때문에, 재차 시도하게 되는데, 보통 3차례 이상 시도해도 제거가 안 되는 경우가 많다.
본 연구진의 자료를 참고로 제시하면 Table 1 과 같다.
이렇게 3회 이상의 시도에도 제거가 안 되는 경우라면 더 이상의 decolonization은 무의미할 가 능성이 높기 때문에, 이러한 시점에서는 search &
destroy 보다는 search & isolate로 방침을 변경하 는 것이 더 합리적이라고 생각한다.
4) 방법론 고찰 4: 부서 간의 협조 문제
Search & destroy를 시행하다 보면, 선의에 의 해서이긴 하지만 본의 아니게 다른 과 환자들에 대한 사실상의 진료 침해를 하게 된다. 또한 바 쁘고 힘들게 돌아가는 중환자실의 경우, 과중화 된 업무량에 부담을 더 얹어 주는 결과가 되어 반발에 부딪힐 수 있다. 게다가, 진단검사 의학과 미생물부의 업무량 부담도 과중화된다. 이런 여 러 가지 문제로 인해 search & destroy는 감염 관 리실 혼자 독단적으로 밀고 나갈 수 있는 사안이 아니며, 관련된 어느 한 부서만 협조를 안 하게 Table 1. %Success rate of eradication according to the number of decolonization sessions
Eradicated Acquired Eradicated Imported
Sessions No Yes Subtotal % No Yes Subtotal % Total %
1 19 59 78 75.6 7 23 30 76.7 108 75.9
2 4 8 12 66.7 1 2 3 66.7 15 66.7
3 4 3 7 42.9 1 0 1 0 8 37.5
>4 2 1 3 33.3 3 33.3
Total 29 71 100 71 9 25 34 73.5 134 71.6
① 사전 교육을 철저히 해서 search & destroy 에 대한 인식을 확실히 해 줄 것이며
② 공식적으로 언급할 얘기는 아니지만, 평소 에 여러 관여부서와의 유대관계의 돈독화에도 신 경을 써야 한다.
5) 방법론 고찰 5: 목표는 MRSA 감염률의 감소로 잡는다.
문제는 search & destroy를 시행하되, 무엇을 목 표로 잡느냐에 있다. 아예 MRSA 배양 건수를 제 로로 만드는 것은 어떨까? 일부 외국 보고에서는 5년 이상 시행함으로써 배양 건수까지 줄였다고 한다[9]. 그러나 실제로 이는 도달하기가 어려운 무리한 목표이다. 국내에서 MRSA는 이미 저변화 되어 있고, 환자들이 병원을 방문하는 한 꾸준히 유입이 되고 있음을 의미하기 때문에, 현실적으
적으로 표현되는 감염 질환이라 할 수 있다. 다 시 말해, MRSA 감염률이나 건수를 유의하게 줄 이는 것에 목표를 두는 것이 가장 실용적인 설정 일 것이다. MRSA 감염 양상은 단순히 머릿수를 분모로 한 incidence나 prevalence보다는 patient -days를 분모로 한 incidence density로 측정하는 것 이 가장 합리적이라고 본다. 시간을 분모로 삼음 으로써, 감염 질환이 발생하는 일종의 속도를 척 도로 사용하는 것이 search & destroy 방침의 진 정한 효과 여부를 반영하기 때문이다.
5. Search & Destroy 는 효과가 있는가?
- 있다고 본다
앞에서도 언급했지만, search & destroy가 MRSA 감염률 감소에 효과가 있는지에 대해서는 아직 더 검증이 필요하다. 그러나 본 연구진이 지난
Fig. 2. Changes in the incidence density of acquired MRSA bacteremia over years in ICU.
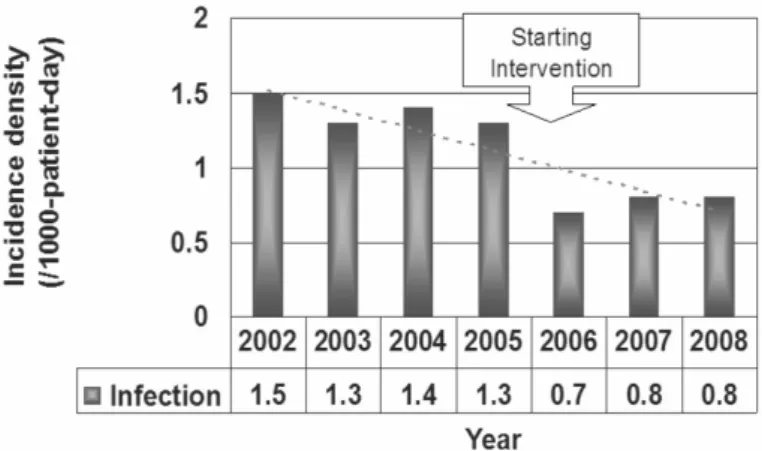
Fig. 3. Changes in the incidence density of acquired MRSA infections over years in ICU.
몇 년간 시행한 연구 성적만 놓고 보면 MRSA 감염 감소에 영향이 있다고 생각한다.
지난 2006년부터 일개 대학병원에서 시행한 search
& destroy 결과, decolonization을 받은 군에서는 단 1명(1/266; 0.4%)만 MRSA 감염까지 간 반면에, 받지 않은 군에서는 5.0% (210/399)가 MRSA 감 염까지 진행되었다.
또한 중환자실 내 획득성 MRSA 감염의 incidence density 변화상을, 시행 이전인 2002년부터 2005 년까지의 자료와 비교해 보았는데, 그 결과는 Fig. 2, 3와 같다.
결과에서 보듯이 획득성 MRSA 균혈증과 전체 감염의 incidence density가 시행 이전과 비교해서 유의하게 감소됨을 알 수 있다.
물론, 이는 search & destroy만으로 이룩된 것이 라고 속단할 수는 없다.
Search & destroy를 시행하면서 자연스럽게 접 촉 주의를 비롯한 제반 감염 관리 위생 활동이 강화되었을 것이고, 손씻기 수행도 보다 더 철저 해 졌으며, MRSA를 겨냥해서 감염관리를 한다는 사실을 의식하게 되면서 더 감염관리에 신경을 쓰게된 계기 등이 복합적으로 작용했을 가능성도 있다.
그러나 과정이 어찌 되었건, 감염을 줄이는 효 과를 얻었다는 것은 사실이므로, search & destroy 를 시행하는 것은 궁극적으로는 긍정적인 효과를 얻을 수 있다고 본다.
결 론
Search & Destroy는 성공할 수 있을까?
현재까지도 search & destroy의 효과 여부에 대 한 논란은 계속되고 있지만, 적어도 필자가 몇 년간 시행해 보고 겪은 바에 의하면 원내 MRSA 감염 양상에 영향을 미치는 것은 사실이라는 것 이 개인적인 의견이다. 그러나 아직은 충분한 수 의 의료기관들에서 충분한 기간동안 제대로 검증 된 것이 아니기 때문에, 이 의견은 어디까지나 사견이라고 조심스러운 입장 표명을 할 수 밖에 없다.
하지만 MRSA 문제 자체가 현재 병원 감염관 리에 있어서 심각성이 크기 때문에, 이를 근절하
기 위한 온갖 노력을 경주해야 하는 것이며, 이 러한 의미에서 search & destroy는 시도해야 할 가치가 충분하다고 본다.
현재 질병관리본부 용역 사업으로서 수행 중인 다기관 연구를 통해 보다 공신력 있는 성적 평가 와 나아가 전국 의료기관에서 사용할 수 있는 표 준 지침안의 마련을 위해 매진할 것이다. 지금까 지의 성적으로 보아서는 전향적 연구 성과가 앞 으로 비관적이진 않을 것으로 예상하고 있다.
참 고 문 헌
1. Lee K, Jang SJ, Lee HJ, Ryoo N, Kim M, Hong SG, et al. Increasing prevalence of vancomycin -resistant Enterococcus faecium, expanded-spectrum cephalosporin-resistant Klebsiella pneumoniae, and imipenem-resistant Pseudomonas aeruginosa in Korea: KONSAR Study in 2001. J Korean Med Sci 2004;19:8-14.
2. Tomic V, Svetina Sorli P, Trinkaus D, Sorli J, Widmer AF, Trampuz A. Comprehensive strategy to prevent nosocomial spread of methicillin-resistant Staphylococcus aureus in a highly endemic setting. Arch Intern Med 2004;164:2038-43.
3. Rosdahl VT and Knudsen AM. The decline of methicillin resistance among Danish Staphylococcus aureus strains. Infect Contr Hosp Epidemiol 1991;12:83-8.
4. Verhoef J, Beaujean D, Blok H, Baars A, Meyler A, van der Werken C, et al. A Dutch approach to methicillin-resistant Staphylococcus aureus. Eur J of Clin Microbiol Infect Dis 1999;18:461-6.
5. Barrett SP, Mummery RV, Chattopadhyay B.
Trying to control MRSA causes more problems than it solves. J Hosp Infect 1998;39:85-93.
6. McGinigle KL, Gourlay ML, Buchanan IB. The use of active surveillance cultures in adult intensive care units to reduce methicillin -resistant Staphylococcus aureus-related morbidity, mortality, and costs: a systematic review. Clin Infect Dis 2008;46:1717-25.
Cochrane Database Systematic Rev 2008, Issue 4. Art. No.: CD006216.
8. van Rijen MML, Bonten M, Wenzel RP, Kluytmans JA. Intranasal mupirocin for reduction of Staphylococccus aureus infections in surgical patients with nasal carriage: a systematic review. J Antimicrob Chemother 2008;61:254-61.
9. Pan A, Carnevale G, Catenazzi P, Colombini P, Crema L, Dolcetti L, et al. Trends in methicillin -resistant Staphylococcus aureus (MRSA) bloodstream infections: effect of the MRSA "search and isolate" strategy in a hospital in Italy with hyperendemic MRSA. Infect Control Hosp Epidemiol 2005;26:127-33.
10. Shitrit P, Gottesman BS, Katzir M, Kilman A, Ben-Nissan Y, Chowers M. Active surveillance
2006;27:1004-8.
11. Sandri AM, Dalarosa MG, Ruschel de Alcantara L, da Silva Elias L, Zavascki AP. Reduction in incidence of nosocomial methicilli -resistant Staphylococcus aureus (MRSA) infection in an intensive care unit: role of treatment with mupirocin ointment and chlorhexidine baths for nasal carriers of MRSA. Infect Control Hosp Epidemiol 2006;27:185-7.
12. Ridenour G, Lampen R, Federspiel J, Kritchevsky S, Wong E, Climo M. Selective Use of intranasal mupirocin and chlorhexidine bathing and the incidence of methicillin-resistant Staphylococcus aureus colonization and infection among intensive care unit patients. Infect Control Hosp Epidemiol 2007;28:1155-61.