논 문]
142
119 구급대에 의해 소생한 병원 전 심장정지 환자 1례
Out-of-Hospital Resuscitation of Cardiac Arrest by 119 Emergency Medical Service System
윤형완†·이재민*·정지연**
Hyeong-Wan Yun
†· Jae-Min Lee* · Ji-Yeon Jung**
전주완산소방서, *광주보건대학 응급구조과, **호원대학교 응급구조학과 (2010. 8. 27. 접수/2010. 10. 8. 채택)
요 약
심폐소생술이란 인공호흡과 순환보조를 통하여 조직으로의 산소 공급을 유지하여 임상적 사망에서 생물 학적 사망으로 진행을 막고, 심장박동과 순환을 회복시켜 환자를 소생시켜주는 술기이다. 심폐소생술이 시 행되더라도 모든 심장정지 환자가 소생되는 것은 아니며, 얼마나 신속하고 정확하게 심폐소생술이 시행되 었느냐에 따라 환자의 생존률이 결정된다. 현장에서 심장정지가 목격되지 않은 환자는 병원이송 전 현장 에서 2분간 5주기 심폐소생술을 수행하고 자동제세동기를 사용하도록 하였고, 목격된 환자에게는 즉시 자 동제세동기를 사용할 것을 권장하고 있으며 이후 전문적인 심장구조술이 필요하다. 병원 전 단계에서 119 구급대가 이송한 환자 중 자발순환회복(return of spontaneous circulation, ROSC)되어 이송하는 경우와 전문심장구조술을 시행 하는 경우는 매우 드물다. 현장에서 심장정지가 목격되었으나 심폐소생술이 시행 되지 않았고 구급대원이 도착한 후 심폐소생술 시행 및 전문심장구조술로 현장에서 자발순환회복되어 생 존퇴원한 1례를 경험하여 문헌고찰과 함께 보고하는 바이다.
ABSTRACT
The aim of this study was to report the out-of-hospital resuscitation of cardiac arrest along with literature consideration. CPR is technology of resuscitating patient by maintaining oxygen supply to organ, by preventing progression from clinical death to biological death, and by recovering heart beat and circulation, through circulatory support of mechanical ventilation. It is not what every patient with cardiac standstill is revived even if being implemented CPR. Patient’s survival rate is decided by how quickly and correctly CPR was executed. A patient, who wasn’t witnessed the cardiac arrest on the field, was performed 5-cycle CPR for 2 minutes on the field before being transferred to hospital, and was allowed to be used AED. A person, who was observed, is recommended to be used AED imme- diately, and then is said to be needed ACLS (advanced cardiac life support). In the Out-of-Hospital stage, it is rare in a case that 119 Emergency Medical Service System transfers by being ROSC and in a case of executing ACLS. Cardiac arrest was witnessed on the field, but CPR wasn't executed.
First-aid staff executed CPR after arriving, and led to ROSC on the field with ACLS, there by having experienced 1 case of a patient's surviving to leave hospital by being ROSC on the field.
Key words : Cardiopulmonary resuscitation (CPR), Return of spontaneous circulation (ROSC), Automated external defibrillator (AED), Out-of-hospital resuscitation
1. 서 론
심폐소생술이란 인공호흡과 순환보조를 통하여 조직 으로의 산소 공급을 유지하여 임상적 사망에서 생물학
적 사망으로 진행을 막고, 심장박동과 순환을 회복시 켜 환자를 소생시켜주는 술기이다.1-3)심폐소생술이 시 행되더라도 모든 심장정지 환자가 소생되는 것은 아니 며, 얼마나 신속하고 정확하게 심폐소생술이 시행되었 느냐에 따라 환자의 생존률이 결정된다. 심장정지의 발 생은 예측이 불가능하며 심장정지가 발생한 후 4~6분
†E-mail: [email protected]
가 발생하였을 때 신속히 응급의료체계가 활성화되고 빠른 심폐소생술과 조기제세동이 실시되어야 환자의 생존률을 높일 수 있다.2-4)
우리나라 응급의료체계 중 병원전단계의 응급의료를 담당하고 있는 119구급대는 2000년대 이후로 응급구 조사를 환자발생 현장에 출동하게 하여 조기 심폐소생 술로 환자 소생률을 높여왔다.5) 응급환자에게 빠른 접 근으로 심장과 폐 그리고 뇌 생존률을 높여 정상적인 삶을 누리게 하기 위해서이다.
미국심장협회(AHA)와 대한심폐소생협(KACPR) 그 리고 응급구조사 업무지침 따르면 현장에서 심장정지 가 목격되지 않은 환자에서는 병원이송 전 현장에서 2 분간 5주기 심폐소생술을 수행하고 자동제세동기 사용 과, 목격된 환자에서는 즉시 제세동기를 사용할 것을 권장하고 있으며 이후 전문적인 심장구조술이 필요하 다고 하고 있다.6)이는 효과적인 제세동과 전문심장구 조술로 인한 생존률을 높이기 위해서이다.7,14)
국내에서 병원단계의 심폐소생술에 대한 연구는 활 발히 이루어지고 있으나 병원 전 단계인 현장심폐소생 술에 대한 사례연구는 전무하다고 할 수 있다. 본 연 구자는 현장에서 심장정지가 목격되었으나, 목격자에 의한 심폐소생술이 시행되지 않았고, 구급대원이 도착 한 후 심폐소생술 시행 및 전문심장구조술로 현장에서 자발순환회복(ROSC)되어 24시간 이내 의식을 회복한 사례로 비교적 드물다고 사료되어 문헌고찰과 함께 보
신고내용 외 추가적인 사항은 더 이상 알 수가 없었다.
현장도착시 환자는 무반응(unresponse) 환자로 글라 스고우혼수계수(glasgow coma scale, GCS) 3점으로 평 가되었고, 목격자에게 호흡유무확인 및 심폐소생술을 요구하였으나 시행되지 않았다. 119구급대는 1급응급 구조사 1인과 2주 구급교육을 받은 운전대원 1인이 현 장에 출동하였고, 현장도착 하자마자 환자의 의식과 호 흡 및 심박동을 확인하였으나 느낄 수 없었다.
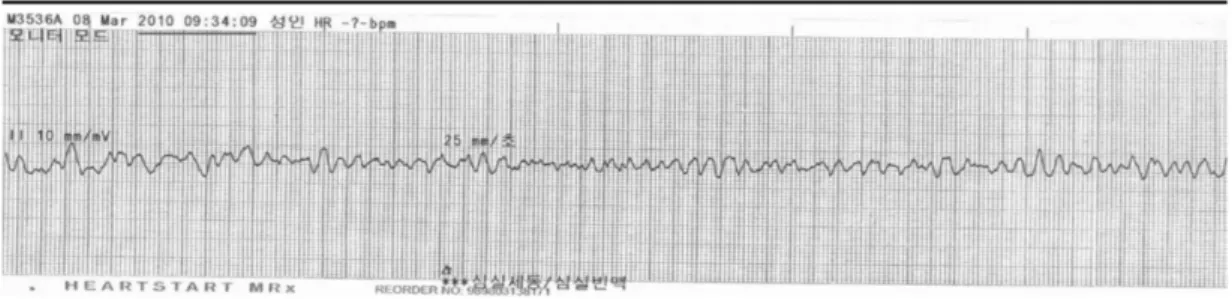
환자 발생장소는 여탕 탈의실로 환자에게 접근까지 1분이 정도 소요되었으며, 환자평가를 하면서 자동제 세동기(automatic external defibrillator, AED)를 동료 대 원에게 요청하였고, 기본 심폐소생술을 시행하였다. 119 구급대 도착 전에는 목격자에 의한 심폐소생술은 없었 으며, 의식유뮤 정도는 확인한 것으로 보였다. 도착 전 구급대원 지시에 따라 목 뒤에 말은 수건으로 기도유 지가 잘 되고 있었다. 목욕탕에서 미끄러져 넘어진 상 황은 아니라는 것은 목격자에 의해 다시 확인하였고, 기본 심폐소생술 중 119구급대원은 환자에게 접근 전 준비 장비인 기관내삽관세트(endotracheal intubation set) 로 전문기도유지술인 기관삽관을 시행(15초 이내)하였 다. 구급차에서 자동제세동기(AED)가 도착하자 동료대 원에게 흉부압박을 요구했고, 모니터링과 자동제세동기 를 부착하였고, 분석결과 심실세동(ventricular fibrillation) 이다(Figure 1). 분석 후 바로 150J 첫 전기적 충격(1 shock)을 주고 흉부압박을 시작하였으며, 처음 몇 초간
Figure 1. Rhythm was a patient's initial VF (ventricular fibrillation) rhythm that was seen with monitor mode of automated external defibrillator.
한국화재소방학회 논문지, 제24권 제5호, 2010년 무맥성전기활동(pulseless electrical activity, PEA) 양상 이었으나 다시 심실세동이다(Figure 2).
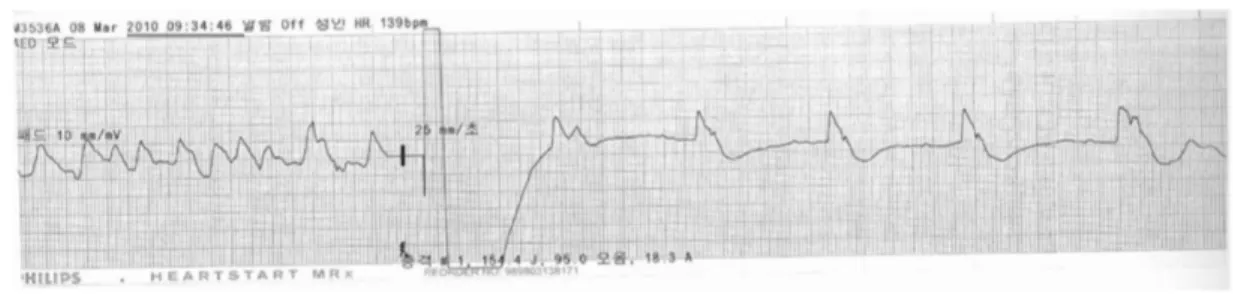
2006 미국심장소생협회의 지침에 맞추어 자동제세동 기(AED)가 조절(setting) 되었기 때문에 2분 동안 흉부 압박과 인공호흡을 하고 제세동(defibrillation)을 할 수 있다7). 기관삽관으로 기도유지 되어있기 때문에 2분간 심폐소생술 실시하고 이어 두 번째 전기적 충격(2 shock) 을 주었고(Figure 3), 심전도 리듬은 심실세동으로 다 시 심폐소생술을 2분간 시행 후 세번째 전기적 충격(3 Shock)을 가한 뒤 정상율동(normal sinus rhythm)이 보
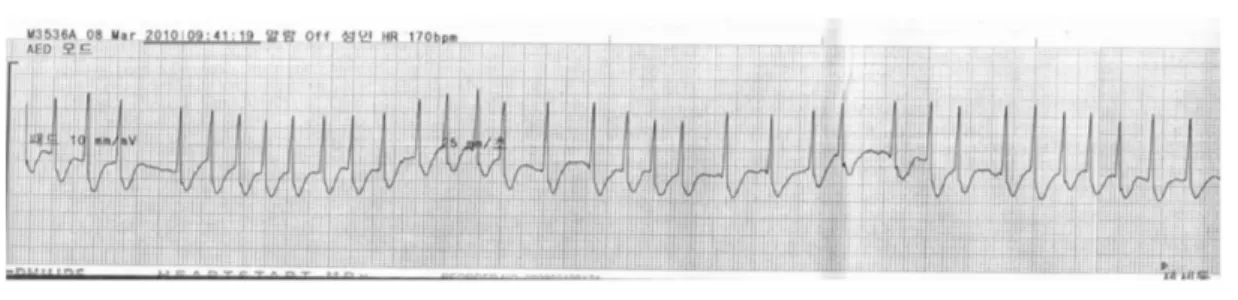
였다(Figure 4). 환자의 맥박을 확인해 보니 심박동이 분당 64회에 수축기압 80mmHg을 보이다가 170~250 회로 빈맥양상(Figure 5)을 보여 조심스럽게 구급차로 이동하였다. 응급의학과가 있는 가까운 응급의료센터 인 Y병원으로 이송하기로 결정하고, 이송하면서 모니 터링 및 환자 재평가 실시하였고, 환자의 리듬은 안정 화 되고 있었다. 119구급대 신고에서부터 병원까지 22 분 만에 응급의료팀을 만났고, 119구급대 도착 전 까 지만 흉부압박에 의한 혈액순환(blood circulation)이 없 었으며, 이후부터는 흉부압박 및 자발순환회복으로 흉 Figure 4. ROSC (return of spontaneous circulation) rhythm following the third electric shock and showing AF (atrial fibrillation).
Figure 3. VF (ventricular fibrillation) rhythm that has continued after the second electric shock.
Figure 2. PEA (pulseless electrical activity) rhythm following the first electric shock.
부압박중단(hand off time)을 최소화 하였다. 119구급대 의 요청에서부터 도착 심폐소생술 자동제세동기 적용 및 응급실 내원까지 응급처치를 시간대별로 보면 다음 과 같다(Table 1).
환자의 기본조사 상 여자 62세로 현병력으로는 고혈 압, 당뇨, 심장질환 및 알레르기가 없었고, 현재 복용 중인 약도 없었으며 가슴은 평소 가만히 있을 때 아프 지 않으나 누르면 아프다고 했다. 과거 10년 전에 자 궁절제술로 입원한 병력이 있었고 가족력은 특이한 사 항이 없는 것으로 조사되었다.
병원내원당시 시행한 응급혈액가스검사 pH 7.220, pCO2 17.0mmHg, pO2 79mmHg, HCO3 7.0mmol/L, O2 Saturation 93.0%, Total CO2 content 7.5mmol/L이었고, 일 반혈액검사에서 백혈구 6800/mm3, 혈색소 14.0g/dL, 혈 소판 219000/mm3 혈액응고검사 PT/aPTT 12.8/28.0sec이 었다. 응급화학검사에서 CK-MB 23.9mg/mL, myoglobin 422ng/ml, 총콜레스테롤 226mg/dL, BUN 21mg/dL, Cr
0.8mg/dL, sodium(Na) 144mEq/dL, potassium 3.6mEq/
dL, AST/ALT 117/121U/L으로 조사되었고, 심장정지 및 흉부압박으로 심근육과 장기의 세포가 손상된 것으 로 보인다.
방사선학적소견으로는 내원 당시에 시행한 흉부 X- 선 및 복부 단순촬영소견은 정상이었고, 응급심장초음 파(Echocardiography) 검사상 특이 소견은 보이지 않았 다. 뇌 컴퓨터전산화단층촬영(Brain CT)에서 뇌부종은 보이지 않았다.
병원치료 및 임상경과로는 병원 내원당시 환자의 혈 압은 90/60mmHg, 맥박 109회/분, 호흡은 백밸브마스 크(bag-valve-mask bagging)에 의한 인공호흡, 체온 36oC 이었고, 약하게 자발호흡이 있었다. 의식은 반혼수 (Semicoma)이며 혼수점수(GCS)는 1/1/2 4점, 외견상 외 상흔적이나 특별한 사항이 보이지 않았고, 흉부청진 상 심잡음(murmur)과 Rale 호흡음이 들렸다. 12 유도 심 전도상 V4-6의 T inversion이 관찰되었고(Figure 6), 동 Figure 5. Sinus Tachycardia rhythm that has been continued following ROSC. The heart rate indicates 150-200 times/min.
Table 1. Process of Field Arrival from the Rescue Report
한국화재소방학회 논문지, 제24권 제5호, 2010년 공은 양쪽 모두 느리게 반응(4mm L/R(+/+)) 하였다.
인공소생술에 성공한 심장정지(cardiac arrest with successful resuscitation)로 진단하고 심초음파(ECHO)와 뇌 컴퓨터전산화단층촬영(Brain CT) 및 약물투약 되었 고 환자 회복을 위해 심장중환자자실에서 midazolam 으로 안정(sedation) 시켰으며 다음날 의식 명료하고 호 흡상태 양호 하여 오후에 발관(extubation) 하였다. 당 시 혈압은 90/55mmHg, 맥박 82회/분, 호흡 23회/분 체 온 38.5oC이었고, 경구 투여 가능하였다. 입원 3일째 되는 날 가슴이 조이듯이 아프다고 하였으나, 심전도 검사는 별문제 없었고, 며칠 더 호소하여 관상동맥조 영술(coronary arteriography, CAG)을 시행하였으나 검 사 결과 유의한 협착 소견 보이지 않았다. 9일째 환자 자택으로 퇴원결정하고 지속적인 약물치료 및 경과관 찰이 필요하여 외래에서 추적 관찰 중이다.
3. 고 찰
심폐소생술은 환자의 생명을 구하기 위한 의료행위 이며 환자에게 최초반응자인 119 구급대원의 빠른 접 근이 결국 생존률을 향상시킬 수 있다. 심장정지 환자 를 구하기 위한 처치들의 효과는 단기적으로는 자발순 환회복(return of spontaneous circulation, ROSC)의 여 부로 평가되지만, 가장 객관적인 지표는 생존 퇴원율
이다9,12). 생존 퇴원율을 향상시킬 수 있는 요인들은 심
장정지를 목격하여 구조요청까지의 소요시간, 목격자 심폐소생술 시행여부, 심장정지 후 심폐소생술 시행까 지의 소요시간, 심장정지 후 제세동까지의 소요시간이 다12). 이것은 빠른 구조요청부터 전문심장소생술(ACLS) 까지의 생존의 사슬(chain of survival)이 잘 연결되었 을 때를 의미한다.2,9,25) 심장정지 환자를 목격한 사람 에 의한 심폐소생술은 소생률을 2~3배까지 증가 시킬 수 있는 요소이다. KACPR 자료에 의하면 병원 밖 심 장정지 환자 중 94%에서 목격자가 있는 반면에 목격 자에 의한 심폐소생술률은 10.6%에 불과하였다.9,13,23) 이재민 연구에 의하면 병원 전 단계에서 목격자에의한 기본심폐소생술과 119구급대원의 심폐소생술로 생존 퇴원한 환자를 사례로, 조기 심폐소생술이 얼마나 중 요한지를 알 수 있다.30,31)
우리나라는 심장정지 환자의 대부분(88.4%)을 119구 급대에서 이송하고 있으며, 자동제세동기를 쉽게 적용 할 수 있어 생존사슬의 2, 3, 4 번이 연결되어 심장정 지 환자의 생존률을 높일 수 있다.10,11) 심장정지 환자 의 약 80% 이상에서 최초의 심전도 상 심실세동 또는 무맥성 심실빈맥이 관찰되며, 이러한 심실세동이나 무 맥성 심실빈맥의 유일한 치료는 제세동으로 알려져 있 으며 가장 중요한 결정요인은 심장정지로부터 제세동 이 시행되기까지 시간이다. 황성오 등 연구에 의하면 Figure 6. 12-Lead electrocardiography, which was executed in hospital, and was observed T inversion in V 4-6.
전으로 사망하게 되므로, 결국 심폐소생술이 시도된 병 원 전 심장정지 환자의 20%만이 생존하여 퇴원하게 되고 10~40%는 영구적인 뇌손상을 입게 되어 병원 전 심폐소생술이 가장 중요함을 강조하고 있다.11,16)
사고 현장에서 심장정지 환자에 대하여 기본인명구 조술(BLS)를 포함한 적절한 응급처치를 제공하기 위해 서는 현장에서 환자상태에 변화를 인지하기 위한 평가 가 이루어져야 하고 심폐소생술과 제세동이 실시되어 야 하며 전문심장구조술(ACLS)까지 이루어져야 생존 퇴원율을 높일 수 있다.7,8)
2006 공용 심폐소생술 가이드라인을 따르면 심폐소 생술 중 자동제세동기를 가진 사람이 도착하면 즉시 심전도 리듬을 분석하여 심실세동이나 맥박이 없는 심 실빈맥이면 1회의 제세동을 실시하고 맥박확인이나 리 듬분석을 시행하지 않고, 곧바로 흉부압박을 실시하며 5주기(2분)의 심폐소생술을 시행한 후에 다시 한번 심 전도를 분석하여 제세동을 반복한다고 하였다.7,13,14)제 세동기를 사용하는 과정에서도 가능하면 흉부압박의 중단이 최소화되도록 해야 하고, 제세동기가 도착할 때 까지 환자에게 기본 심폐소생술이 시행되지 않았다면, 심장정지 후 경과시간을 추정하여 언제 심장정지가 발 생되었는지 알 수 없거나 4~5분 이상 경과하였다면 2 분 정도의 심폐소생술을 먼저 시행한 다음 제세동기를 사용하는 것이 좋다고 하였다. 현장에서 자동제세동기 를 사용하는 경우는 5~10분 정도의 심폐소생술을 시 행한 후 가까운 병원으로 이송하는 것을 권장 하고 있 으며 또한 가이드라인에서는 3번의 전기적 쇽(electrical shock)을 주어도 반응이 없으면 이송하는 것을 권장한 다.15,18)
본 증례의 경우는 2006 공용 심폐소생술 가이드라 인 및 응급구조사 현장업무지침에 따라 심폐소생술을 시행하였고, 목격자가 심장정지를 발견하고 119구급대 가 5분 뒤에 도착하여 2분 정도의 심폐소생술을 먼저 시행하였으며, 목격자에 의한 심폐소생술은 없는 것으 로 추정된다. 심장정지로부터 4~5분 이상 경과한 성인 의 경우에는 충분한 흉부압박을 시행한 후 전기충격을 가할 때 성공할 가능성이 더 높다.1,2)제세동기가 도착
혈역학적 손실을 고려하여야 하며, 일단 전문기도가 확 보되면 2인의 구조자는 흉부압박과 인공호흡을 중단 없이 할 수 있게 된다는 점도 고려하였다.1,2,29,30)
최초 심실세동을 확인하고 1 shock에서 3 shock까지 10분간 심폐소생술이 시행되어 자발순환회복(ROSC) 되었다. 현장에서 부정맥을 치료를 위해 투약이 필요 했으나 응급구조사 업무범위에 필요한 약이 제한되어 있어 투약하지 못하고 환자를 재평가 및 모니터링 하 며 병원으로 이송하게 되었다. 자발순환회복 후 치료 는 혈역학적 불안정, 다발성 장기부전과 뇌손상에 의 한 사망 및 장애로 인한 초기 사망률을 줄이기 위한 매우 중요한 부분이기도 하다.24,26,28)본 증례의 경우도 자발순환 회복되고 바로 빈맥의 리듬을 보였으며 다시 심실세동으로 이어질 수 있는 불안정한 상황이다.
첫째 사슬인 빠른신고(early access)는 잘 이루어졌지 만, 목격자에 의한 조기심폐소생술(early CPR)은 없었 으며, 생존률에 가장 큰 영향을 미치는 조기제세동(early defibrillation)은 구급대원이 도착하여서 이루어졌다. 생 존사슬의 네 번째 단계인 조기전문심장소생술(ACLS) 은 응급의료종사자인 훈련된 응급구조사나 의사에 의 해 시행된다. 이들은 심폐소생술 실시 및 제세동의 시 행뿐만 아니라 약물투여나 기관내삽관 등의 전문심장 소생술을 수행할 수 있다.7,15,21) 이러한 시도는 심실세 동에서 제세동에 대한 반응을 돕고 성공적인 제세동 이후에 정상리듬을 유지할 수 있도록 한다. 이러한 전 문 소생술이 심장정지 발생현장에서부터 시작될 수 있 으며 심장정지 환자의 생존률이 증가할 것으로 예측하 지만 현장에서의 전문기도유지, 정맥로 확보, 약물투여 등의 전문소생행위가 환자의 소생에 큰 영향을 주지 못하는 것으로 알려졌다.5,20) 그 동안 여러 다른 연구 자에 의해 병원 전 심폐소생술에 대한 많은 연구가 있 었으나 병원 전 단계에서 실시하는 전문심장구조술은 그 효과가 회의적으로 나타났으며 반면, 심장정지로부 터 순환이 회복된 환자의 치료에서 적절한 전문 소생 술은 환자의 예후에 중요한 영향을 주는 것으로 나타 나 병원 내에서는 시행되는 가역적인 심장정지 원인질 환이나 유발 인자에 대한 파악과 교정이 환자의 소생
한국화재소방학회 논문지, 제24권 제5호, 2010년 술을 향상시킬 가능성이 있다고 했다10,22). 심장정지 환 자에게 적절한 소생술이 이루어지려면 최소 3명의 기 본 소생술 팀이 현장에 도착하여 기본 소생술과 제세 동을 시행하는 동안, 2명의 수련된 전문 소생술팀이 도 착하여 조기에 투약, 심전도 감시 등의 전문 소생술이 이루어져야 한다고 보고되었다.19)
본 증례는 전북지역에서 최근 1년 이내 심폐소생술 을 시행한 환자 중 자발순환회복(ROSC)된 환자 12명 중 1명이며, 구급현장에서 이송 전 전문심폐소생술을 실시하여 심장박동이 회복된 사례로 입원기간이 가장 짧았던 환자이다. 12명 환자 중 8명은 소생하여 정상 생활이 가능하게 되었으며, 이 중 1명을 제외한 7명은 이송 중 계속된 심폐소생술과 혹은 이송 중 심실세동 이 목격되어 제세동을 사용한 사례와 병원에 도착하여 심폐소생술이 이어져 소생한 사례이다.
우리나라의 심장정지 환자 대부분은 119구급대원에 의해서 처치되며, 심장정지 환자의 소생을 향상시키기 위해 개선해야할 많은 현실적인 문제점들이 드러나고 있다. 현장이나 이송 중 119구급대원에 의한 기본소생 술(BLS) 시행률은 66.3%이며, 병원 전 단계에서의 전 문심장소생술(ACLS) 시행률은 9.1%, 자동제세동기 (AED) 사용 빈도는 5%에 불과했다.19)자동제세동기를 적극적으로 사용하는 경우는 아직까지 많지 않았고, 기 본심폐소생술이 심장정지의 결과에 큰 영향을 주고 있 지는 못하고 있는 것으로 나타났다.5,27) 우리나라 119 구급대의 평균 탑승인원이 2-3명이며 1급 응급구조사 가 24.8%(2476명), 간호사 2.7%(163명)이며, 단기간 교 육만으로 이루어진 2급 응급구조사가 33.2%(1985명)를 차지하며 단순 운전 및 환자이송만을 담당하는 비전문 요원이 39.2%(2346명)에 달하고 있다.17) 이러한 인적 구성이 심장정지 환자에게 기본소생술 조차 시행되지 않은 자료로 반영된 것으로 판단되며, 전국적으로 119 전체 출동횟수의 1% 가량을 차지하는 심폐소생술이 필요한 심장정지 환자에 대한 전문화된 업무지침이 별 도로 마련되어있지 않은 근무여건도 문제점으로 사료 된다. 구급현장에서 심폐소생술을 실시하여 환자가 생 존퇴원하게 되면 Heart Saver 배지를 수여하고 있는 전 북지역은 2009년부터 2010년 6월까지 8명의 구급대원 이 배지를 수여하였다. 이러한 제도는 계속 활성화 하 여 119구급대원들의 업무 성취도를 높여야 한다고 사 료된다.
우리나라 국민의 생명과 안전을 지키기 위해서는 1 급 응급구조사 인력확보와 의료계를 포함하여 관련된 단체나 기관들이 합심하여 문제점을 해결해나가야 할 것으로 판단되며 환자의 생존 퇴원율을 높이기 위한
전문심폐소생술을 시행할 수 있도록 전문 의료지도 및 응급구조사의 업무범위 확대되어야 하며, 전문응급의 료종사자의 전문 교육에 필요성이 요구된다. 병원 전 전문심장구조술로 자발순환회복 되어 생존 퇴원한 환 자는 국내적으로 매우 드물기 때문에 본 증례를 통하 여 보다 많은 정보를 축척하여 병원 전 단계에서 전문 심장구조술이 환자의 생존 퇴원율을 높일 수 있도록 정확한 처치와 연구가 필요하다고 사료된다.
참고문헌
1. 황성오, 김승호, 김영민 외, “2006 공용심폐소 생술 가 이드 라인 개발 및 배포”, 대한심폐소 생협회, pp.25- 52(2006).
2. 황성오, 임경수, “심폐소생술과 전문심폐소생술”, 군 자출판사, pp.3-56, pp.219-228(2006).
3. Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care International Consensus on Science, American Heart Association, pp.26-89, pp.455-490(2006).
4. 윤종근, “구급차량이송시 진동이 자동제세동기 심리 듬 분석에 미치는 영향”, 조선대학교 대학원 간호학 박사학위논문(2009).
5. S.Y. Jung, H.A Bae, and E.K. Eo, “The Use and the Effect of AEDs by EMTs in Prehospital Cardiac Arrest”, The Ewha Medical Journal, Vol.32, No.1(2009).
6. K.J. Song, J.H. Lee, I.S. Sung, Y.K. Jeong, and S.W. Choi, “Outcomes of Resuscitation in Tertiary Emergency Department by In-Hospital Utstein Style”, Journal of The Korean Society of Emergency of Medicine, Vol.12, No.1, pp.27-35(2000).
7. 2006 American Heart Association, “Advanced Cardiovascular Life Support", Provider Manual, pp.19-64(2005).
8. Bryan E. Bledsoe, Robert S. Porter, and Richard A.
Cherry, “Paramedic Care Medical Emergency", Prentice Hall, pp.77-839(2006).
9. K.J. Song and D.J. Oh, “Current Status of CPR in Korea”, The Korean Journal of Medicine, Vol.73, No.1 pp.4-10(2007).
10. B.Y. Koh, Y.C. Choi, and J.Y. Lee, “Use of Defibrillator on Prehospital Cardiac Arrests”, The Journal of the Korean Society of Emergency Medical Technology, Vol.10, No.2, pp.53-62(2006).
11. S.O. Hwang, M.E. Ahn, Y.S. Kim, K.S. Lim, J.H.
Yun, and K.H. Choe, “Out of Resuscitation Victims of Prehospital Cardiac Arrest”, Journal of The Korean Society of Emergency of Medicine, Vol.3, No.2, pp.27-36(1992).
“Emergency Medicine”, Judith. Tintinalli, American College of Emergency Physicians, McGraw-Hill, pp.61-78(2004).
16. 이성우, 홍윤식, “응급센터에서 심폐소생술을 시행한 심정지 환자에 대한 고찰”, 대한응급의학회지, Vol.11, No.2, pp.176-190(2000).
17. 소방방재청, “소방대응행정자료 및 통계”, pp.276- 280(2009).
18. Limmer, O’Keefe, “Emergency Care”, Prentice Hall, pp.402-417(2009).
19. 장영화, “119구급대와 응급의료인이 지각한 병원전 응 급처치의 필요성과 중요성비교”, 동아대학교 대학원 간호학석사학위논문(2006).
20. 국립의료원, “병원전 응급의료에 관한 교육교재 개발·
배포”, pp.24-69(2007).
21. 서울대학교 의과대학, 보건복지부, 국립의료원, 중앙 응급의료센터, “응급구조사 양성과정 임상실습 가이 드라인의 수립”, pp.195-210(2007).
22. S.H. Lee, O.K. Choi, and K.Y. Jung, “Quantity &
Quality of Prehospital Emergency Care”, Journal of The Korean Society of Emergency of Medicine, Vol.7, No.1, pp.69-72(1996).
23. K.H. Kang, “The First Responder’s Retention of Knowledge and Skills of Cardiopulmonary Resuscita-
of the Korean Society of Emergency Medical Technology, Vol.10, No.2, pp.32-42(2006).
26. H.S. Lee, S.P. Chung, U.J. Kim, S.M. Chung, H.G.
Kang, and S.H. Kim, “Evaluation of in-Hospital Cardiac Arrest According to the in-Hospital Utstein Style”, Journal of The Korean Society of Emergency of Medicine Vol.10, No.1, pp.70-71(1999).
27. 이근, 신상도, 김재광, “현장 이송단계의 응급 의료의 적절성 분석”, 보건복지가족부, 중앙 응급의료센터, 가 천의과대학교, pp.19-28, pp.106-109(2009).
28. 강병우, “병원전 심정지 환자의 생존에 관한 연구”, 서 울대학교 대학원 보건학 박사학위논문(2009).
29. 신상열, 정지연, “심폐소생술에 대한 현장 업 무 프로 토콜 교육 효과 비교”, 한국산학기술학회 논문지, Vol.10, No.11, pp.3418-3426(2009).
30. J.M. Lee, “Early Basic Cardiopulmonary Resuscitation on People Rescued from Drowning”, Journal of Korean Health & Fundamental Medical Science, Vol.3, No.1, pp.55-58l(2010).
31. J.M. Lee, “A Case Study of Patient’s Survival After Carrying out Automated Defibrillation on the Scene”, Journal of Korean Health & Fundamental Medical Science, Vol.3, No.2, pp.95-108(2010).