J Korean Ophthalmol Soc 2013;54(2):231-236 pISSN: 0378-6471 eISSN: 2092-9374 http://dx.doi.org/10.3341/jkos.2013.54.2.231
= 증례보고 =
안구건조증에서 히알우론산 단독치료와
사이클로스포린 A의 병합치료가 눈물막에 미치는 효과
장인범⋅박정현⋅김무상⋅김태진 인제대학교 의과대학 서울백병원 안과학교실
목적: 안구 건조증으로 진단받은 환자에서 0.1% 히알우론산나트륨 단독치료와 0.05% 사이클로스포린 병합치료가 눈물막에 미치는 효 과를 비교하고자 한다.
대상과 방법: 안구 건조증을 진단받고 안과적 수술력이 없는 환자를 대상으로 0.1% 히알우론산나트륨만을 점안한 군(Group 1, 46안)과 0.05% 사이클로스포린을 함께 점안한 군(Group 2, 54안)에서 안구 건조 증상에 대한 설문조사, 쉬르머검사, 눈물막파괴검사 및 눈물 액 삼투압 검사를 치료 전과 치료 후 1, 2, 3개월 및 6개월째 분석하여 비교하였다.
결과: 두 군에서 설문조사 및 쉬르머검사는 각각 2개월, 1개월째에 유의한 호전을 보였고, 눈물막파괴검사는 Group 1에서는 3개월, Group 2에서는 1개월째에 호전 소견을 보였다. 눈물액 삼투압 검사는 두 군 모두 1개월째 호전을 보였으나 Group 2에서만 6개월까지 지속적인 삼투압의 감소를 보였다. Group 2에서 눈물막파괴검사 및 쉬르머검사의 더 큰 호전이 있음을 확인할 수 있었다.
결론: 0.1% 히알우론산나트륨과 0.05% 사이클로스포린의 병합 사용은 안구 건조증의 개선에 더 효과적이라 생각한다.
<대한안과학회지 2013;54(2):231-236>
■ 접 수 일: 2012년 1월 30일 ■ 심사통과일: 2012년 7월 22일
■ 게재허가일: 2012년 11월 24일
■ 책 임 저 자: 김 태 진
서울특별시 중구 마른내로 9 인제대학교 서울백병원 안과
Tel: 02-2270-0082, Fax: 02-2266-6159 E-mail: [email protected]
* 이 논문의 요지는 2011년 대한안과학회 제106회 학술대회에서 포스터로 발표되었음.
안구 건조증은 눈물 생성이 부족하거나 눈물막이 정상보 다 빠르게 소멸되어 불안정하게 되고 이에 따라 이물감이 나 따가움 등의 증상이 발생하는 증후군이다. 최근까지 안 구건조증에 대한 치료는 증상에 따라 인공누액을 보충해주 거나 눈물길을 일시적 혹은 영구적으로 막아 주는 등의 보 존적인 방법으로 일정량 이상의 눈물을 유지시켜주는데 초 점을 두었다.1,2
1995년 세계 건성안 워크숍(The International Dye Eye Workshop)에서는 건성안의 정의에 고장성 눈물막의 역할 과 안구 표면의 염증성 변화를 포함시켰고, 안구 건조증에 서 T-림프구가 증가되며 사이토카인을 비롯한 여러 가지 염증매개물질이 높은 농도로 검출되는 등 안구 표면의 염증 변화 소견이 증명되었다.3-10이로 인해 안구 건조증에서 안 구 표면의 염증 치료에 관심을 가지게 되었고, 그 중 한 약 물이 0.05% 사이클로스포린 A (Restasis®, Allergan Inc., Irvine, CA) 이다. 0.05% 사이클로스포린 A는결막 조직내
T-림프구 수의 감소와 사이토카인 생성을 억제하며 눈물 분비를 증가시키고 결막 점액세포의 밀도를 증가시킨다고 알려졌다.11
현재까지 안구 건조증의 진단은 환자 문진과 쉬르머검사, 여러 가지 염색 검사 방법이 질환의 분류와 치료를 결정하 는 데에 사용되었다. 그러나 최근 들어 고장성 눈물막의 변 화에 따른 안구표면의 염증성 변화가 정의에 중요시됨에 따라 눈물액의 오스몰 농도가 눈물막의 안정성을 나타내는 우선적인 지표로서 소개되어 오고 있으며, 이는 눈물막의 손상시 총 오스몰 농도가 증가하고 결과적으로 눈물막의 염기평형은 더 고 삼투질 쪽으로 이동하여 각막상피와 결 막에 대해 스트레스로 작용된다는 연구결과에 기반한다.12 본 연구에서는 안구 건조증 환자에서 0.1% 히알우론산 나트륨 단독 치료와 0.05% 사이클로스포린 A 병합 치료 후의 임상 효과 및 눈물액 삼투압의 변화를 알아보기 위해 쉬 르머검사, 눈물막파괴시간(tear film break-up time, BUT), 눈물액 삼투압 등의 지표와 환자 문진을 통한 안구 건조 증 상의 변화를 조사하였다.
대상과 방법
2009년 8월부터 2010년 12월까지 본원 안과에 내원한 환자 중 안구 건조 증상과 안구 표면의 불편감을 호소하는 안구 건조증 환자를 의무기록을 분석하여 0.1% 히알우론
Table 1. Changes in tear film and ocular surface parameters before and after treatment with topical 0.1% sodium hyaluronate alone
(Group 1)Baseline 1 month after treatment
2 months after treatment
3 months after treatment
6 months after treatment
OSDI 38.47 ± 5.85 37.61 ± 5.12 32.57 ± 5.63* 30.06 ± 4.97* 29.82 ± 4.88*
Tear film break-up time (sec) 5.07 ± 1.48 4.83 ± 1.12 5.00 ± 1.23 6.13 ± 1.24* 6.26 ± 1.30* Schirmer’s test (mm) 6.91 ± 3.97 7.78 ± 3.56* 8.13 ± 3.56* 8.71 ± 3.93* 8.26 ± 3.99* Tear osmolarity (mOsm/L) 318.98 ± 17.59 315.93 ± 14.67* 314.15 ± 15.39* 313.28 ± 15.66* 313.76 ± 15.11* Values are presented as mean ± SD.
OSDI = ocular surface disease index.
*p < 0.05 compared with baseline.
(MOsm/L)
Tear osmolarity
Initial 1 month 2 months 3 months 6 months 325
320 315 310 305 300 295 290 285 280
Group 1 Group 2
* *
Figure 1. Changes and differences of tear osmolarity in 2
groups during follow up (mOsm/L). Mean tear osmolarity at baseline and after treatment with topical 0.1% sodium hyalur- onate alone (group 1) versus after treatment with topical 0.1%sodium hyaluronate and 0.05% cyclosporine A (group 2). The decrease from baseline in tear osmolarity was statistically sig- nificant only at 1 month in group 1, then at 1, 2, 3 and 6 months in group 2. Differences of tear osmolarity in both groups were statistically significant at 3 and 6 months. *p < 0.05 difference between 2 groups.
산나트륨(Hyalein®, Santen, Osaka, Japan)만을 사용한 환 자군(Group 1)과 0.05% 사이클로스포린 A를 하루 2회 병 합 치료한 환자군(Group 2)으로 분류하였다. 스테로이드 점안제나 비스테로이드성 항염증 점안제 등 안구건조증에 대하여 항염증요법으로 치료중인 경우, 전신 스테로이드, 면역억제제를 복용한 경우는 대상에서 제외하였다. 또한 안 구건조증 이외의 각, 결막 염증질환이 있는 경우, 과거 안과 적 수술을 받은 경우는 제외하였다. 그 외 콘택트렌즈 사용 자, 활동성 알러지, 전방 포도막염, 사이클로스포린에 과민 반응을 가진 자, Steven-Johnson syndrome 등 0.05% 사 이클로스포린 A의 임상 효과에 영향을 미칠 수 있는 대상 은 제외하였다.
두 군에 대하여 0.1% 히알우론산나트륨 또는 0.05% 사 이클로스포린 A를 점안하기 전과 사용 후 1개월, 2개월, 3 개월, 6개월째의 안구 건조증 증상에 대한 설문조사, 쉬르 머검사, 눈물막파괴시간, 눈물액 삼투압 농도를 분석하였 다. 인공누액은 증상에 따라 하루 최대 4회까지 사용하였 다. 안구 건조증의 주관적 증상에 대한 설문 조사(Ocular Surface Disease Index, OSDI)를 통해, 증상의 정도를 0-4로 점수화하여 증상이 항상 있을 경우를 4, 없는 경우 를 0으로 정하여 평가하였다. 총 12개의 질문에 대해 답한 점수를 모두 더한 후 100을 곱한 값을 응답한 항목 개수에 4를 곱한 값으로 나누어 가장 심각한 100점부터 전혀 증상 이 없는 0점까지 나타내었다.
기본 눈물 분비량 측정을 위해 쉬르머검사는 0.5% proparacaine hydrochloride (Alcaine®, Alcon, FortWorth, TX)점안 마 취하여 결막 자극을 없앤 뒤, 남은 눈물을 면봉으로 제거한 다음, 쉬르머 검사지(Colorbar®, EagleVision, Memphis)를 외측 결막낭에 넣고 5분 후에 적셔진 길이를 측정하였다.
눈물막 파괴시간은 0.4M 플루오레신 검사지(Haag-Streit, Switzerland)를 결막낭에 점적하고 피검자가 수초간 몇 번 동안 눈을 깜박이게 한 후 cobalt blue light 하에서 염색된 눈물막 층에서 최초로 건조점(dry spot)이 나타나기까지의 시간을 측정하여 기록하였다.
눈물액의 삼투압 측정은 The TearLabTMSystem (OccuLogix, SanDiego, CA)을 사용하였다. 눈물액 삼투압의 측정은 오 전에 인공누액 사용 전 측정하였으며 쉬르머 검사보다 앞 서 시행하였다.
결과 분석을 위한 통계 방법으로 SPSS 17.0에서 각각의 군에서 치료 전과 치료 후는 paired t-test, 두 군 간 비교 는 student t-test를 이용하였고, p값이 0.05 이하인 경우 를 유의하다고 판정하였다.
결 과
각각의 치료군에 대하여 Group 1은 46안, Group 2는 54 안이 분석에 포함되었다. Group 1은 46명 중 남자가 11명, 여자가 35명이었으며 평균 나이는 38.72 ±12.63세였고,
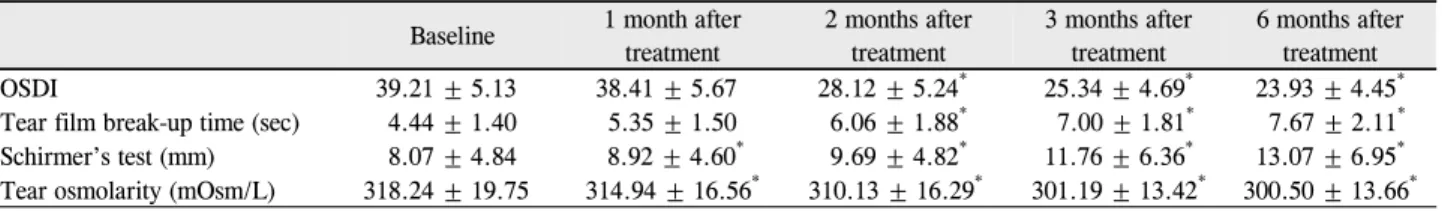
Table 2. Changes in tear film and ocular surface parameters before and after treatment with topical 0.1% sodium hyaluronate and
0.05% cyclosporine A (Group 2)Baseline 1 month after treatment
2 months after treatment
3 months after treatment
6 months after treatment
OSDI 39.21 ± 5.13 38.41 ± 5.67 28.12 ± 5.24* 25.34 ± 4.69* 23.93 ± 4.45*
Tear film break-up time (sec) 4.44 ± 1.40 5.35 ± 1.50 6.06 ± 1.88* 7.00 ± 1.81* 7.67 ± 2.11* Schirmer’s test (mm) 8.07 ± 4.84 8.92 ± 4.60* 9.69 ± 4.82* 11.76 ± 6.36* 13.07 ± 6.95* Tear osmolarity (mOsm/L) 318.24 ± 19.75 314.94 ± 16.56* 310.13 ± 16.29* 301.19 ± 13.42* 300.50 ± 13.66* Values are presented as mean ± SD.
OSDI = ocular surface disease index.
*p < 0.05 compared with baseline.
Table 3. Comparisons in tear film break up time, Schirmer’s test, and tear osmolarity from baseline measured at final follow up
(t-test) in both groupsGroup 1 (Mean ± SD)
Group 2 (Mean ± SD)
p-value (Group 2 - Group 1)
Tear film break-up time (sec) 1.19 ± 1.13 3.24 ± 1.82 0.03
Schirmer’s test (mm) 1.35 ± 1.48 5.03 ± 5.83 0.02
Tear osmolarity (mOsm/L) 5.35 ± 5.06 17.63 ± 16.44 <0.01
Values are presented as mean ± SD.
SD = standard deviation.
Group 2는 54명 중 남자 24명, 여자 30명이었으며 평균 나 이는 37.46 ±11.57세로 두 군간의 통계적으로 유의한 차 이는 없었다(p=0.517).
Group 1에서 주관적 증상의 변화를 알아본 OSDI점수는 2개월째부터 통계적으로 유의한 주관적 증상의 변화가 있 었다(p=0.03). BUT는 3개월째부터 통계적으로 유의한 변 화를 보였고(p<0.01), 쉬르머검사는 1개월째부터 통계적 으로 유의한 증가를 보였다(p<0.01, Table 1).
눈물액의 삼투압 측정치는 첫 1개월에서는 통계적으로 유 의한(p<0.01) 삼투압의 감소를 보였지만 이후 지속적인 인공 누액의 투여에도 더 이상의 개선은 관찰되지 않았다(Fig. 1).
Group 2에서는 OSDI의 점수가 치료 2개월째부터 통계 적으로 유의한 주관적 증상의 변화가 있었다(p=0.01).
BUT는 치료 1개월째부터 통계적으로 유의한 개선이 이루 어졌고(p<0.01). 쉬르머검사에서는 치료 1개월째부터 통 계적으로 유의한 효과가 있었다(p<0.01). 눈물액의 삼투 압 측정치는 치료 1개월째부터 유의한 개선을 보였으며 이 후 2개월, 3개월, 6개월째 지속적으로 통계적으로 유의한 감소를 보였다(p<0.01, Fig. 1, Table 2).
치료 전의 눈물액 삼투압은 두 군 사이의 차이가 없었으나 (p=0.844), 이후 3개월째와 6개월째 결과에서 Group 1에비해 Group 2에서의 눈물액 삼투압이 더 낮았다(p<0.01, Fig. 1).
BUT와 쉬르머검사 수치도 초진시와 6개월 후를 비교한 결과 Group 2에서의 개선 정도가 Group 1에 비해 유의하 게 높은 것으로 나타났다(p=0.03, p=0.02, Table 3).
고 찰
안구 건조증은 안과 영역의 임상 진료에서 가장 흔히 만 나게 되는 주 증상의 하나로 그동안 다양한 병인과 치료 방 법이 소개되었으나 아직 많은 환자들이 고통 받고 있고, 뚜 렷하게 정해진 패러다임이 정립되지 못했다. 안구 표면의 항상성 유지에 있어서 눈물막의 역할이 중요하게 강조되고, 건성안의 병태생리적 연구가 활발히 진행되면서 안구 건조 증 환자에서 안표면 및 눈물샘의 만성 염증이 관찰되어 안 구 건조증은 최근 염증 질환으로 받아들여지고 있다.13,14
안구 건조증은 조직학적으로 눈물분비기관의 염증소견 을 보이며, 이는 주로 T-임파구에 의해 매개된다.8,9,15-19 활성화된 T-임파구는 더 많은 임파구를 유도하고 IL-1, TNF-a 등 각종 사이토카인과 신경전달물질을 분비하여 안구표면 조직과 눈물샘을 직접적으로 손상시킴으로 눈물 의 생성을 방해한다.4-6,9,10 0.05% 사이클로스포린 A는 면 역 매개 염증 반응의 주된 사이토카인인 IL-2의 생성을 억 제시켜 T-임파구의 비활성화를 초래하여 안구 건조증을 유발하는 안구표면 결막 배상세포나 눈물분비기관 조직의 림프구 침착을 줄여 눈물 생성을 호전시킨다고 알려졌 다.1,20-23
실제로 Kunert et al10은 6개월간의 0.05% 사이클로스포 린 A 사용 후 결막조직검사에서 T-임파구의 수가 줄어들 고 IL-6 등의 사이토카인 및 면역세포 표지자가 감소하였 으며 배상세포의 밀도가 증가한 소견을 기술하였고, 이러한 조직학적인 변화와 함께 쉬르머검사에 의한 눈물 분비 역
시 0.05% 사이클로스포린 A 병합치료군에서 증가량이 크 다는 결과를 보고하였다.1,24,25
국내 연구에서도 경도의 안구 건조증 환자를 대상으로 6 개월간의 0.05% 사이클로스포린 A 병합 치료 후 쉬르머검 사, BUT, 주관적 증상의 설문 등을 통해 치료 전보다 안구 건조 증상이 유의하게 호전됨이 알려졌었으나 대조군 없이 진행된 연구로 병용을 허용한 0.1% 히알우론산나트륨의 효과가 더해진 것인지 명확히 알 수 없었다.2본 연구에서 는 조직학적 검사나 사이토카인 농도 등 염증 반응 지표를 직접 관찰하지 못한 한계가 있지만, 0.1% 히알우론산나트 륨만을 사용한 대조군과 0.05% 사이클로스포린 A를 함께 사용한 군을 비교함으로서 0.1% 히알우론산나트륨 단독 치료보다 0.05% 사이클로스포린 A의 병용 치료가 안구 건 조증 증상 및 검사 결과의 더 큰 호전을 가져오는 것을 알 수 있었다.
또한 기존의 안구 건조증 진단에 이용된 OSDI, BUT, 쉬 르머검사 외에 눈물액 삼투압 측정을 시행하였다. 기존 안 구 건조증 진단 방법은 검사의 주관성 및 결과의 부정확성 과 낮은 재현성, 넓은 범위의 정상치, 표준화되지 않은 검사 방법, 그리고 주관적인 증상 호소와 연관성이 낮은 점 등이 지적되어 왔다.24,25눈물액의 삼투압 측정은 전기 전도성 측 정 방법이 개발되어 사용되었으나 눈물액 수집 방법이 침 습적일 수 있으며, 반사적 눈물 분비를 야기할 수 있다는 단점이 있었다.26,27그러나 최근 개발된 삼투압 측정기는 이 러한 눈물 수집의 단점이 개선되어 현재 The TearLabTM System 등이 시중에 나와 있으며 이번 연구에서도 본 기기 를 사용하였다.
정상안과 건성안을 감별하는 기준점(Cutoff)은 기존의 여러 가지 눈물액 삼투압 농도 측정 연구에 따라 다양한 수 치를 보이고 있다. Gilbard et al28은 312 mOsm/L를 기준점 으로 선택했으며, 이때 진단의 민감도는 94.7% 특이도는 93.7%에 달한다고 보고하였다. Tomlinson et al29은 1978 년부터 2004년까지 눈물막 삼투압 검사에 대한 연구를 문 헌검색을 통해 meta-analysis 한 결과, 정상안과 건성안의 분포 곡선에서 두 군의 기준점이 315.6 mOsm/L로 이때 진 단의 민감도는 69%, 특이도는 92%임을 밝혔다. 또한 기준 점이 312-322 mOsm/L일 때 상대적으로 높은 90%의 진 단 정확도(accuracy)를 보였으며, 316 mOsm/L이 높은 민 감도, 특이도 및 정확도를 가짐을 보고하였다. 본 연구에서 두 군에서 눈물액 삼투압 농도 평균은 각각 318.9 mOsm/L (Group 1), 318.2 mOsm/L (Group 2)로 기존의 연구와 부 합하는 결과를 보여 주고 있다. 또한 눈물액 삼투압의 감소 효과가 0.05% 사이클로스포린 A 병합치료군에서 더 크게 나타나, 건성안의 치료에 효과적임을 시사한다.
본 연구의 제한점으로는 단일 기관에서의 연구라는 점과 후향적 분석이었다는 점 외에도 비교적 짧은 기간 동안의 분석이라는 한계가 있다. Wilson and Perry30는 사이클로스 포린 0.05%의 6개월 치료 이후 최소 1년간 안구 건조증상 이 나타나지 않음을 보고하였고, Barber et al31은 사이클로 스포린을 3년간 사용해도 부작용 없이 효과를 볼 수 있다고 보고된 바가 있지만, 현재까지 장기간 사용의 부작용, 또는 사용 중단 후의 경과에 대해서는 보고된 바가 없다. 본 연 구는 0.05% 사이클로스포린 A를 사용중인 6개월 간의 변 화를 관찰한 것으로 0.05% 사이클로스포린 A 중단 이후 효과의 지속성이나 부작용에 대한 추적관찰이 계속되어야 할 것으로 생각한다.
결론적으로 초기에 0.1% 히알우론산나트륨을 보충하는 것은 안구 건조 증상의 해소에는 도움이 되지만 안구 표면 의 눈물막의 유지 시간이나 눈물 분비량의 향상에 한계가 있어 근본 치료가 아닌 것으로 생각하며, 오랜 기간 약물을 사용해야 하는 부담감이 있기 때문에, 0.05% 사이클로스포 린 A의 병용 사용이 누액 분비를 촉진시켜 안구 건조증의 진행이나 증상 호전 등 치료적인 측면에서 더욱 효과가 있 을 것으로 생각한다.20,22,31
안구 건조증 환자에서 0.1% 히알우론산나트륨 외의 부 가치료로서 0.05% 사이클로스포린 A를 사용 시 눈물액 삼 투압 및 BUT, 쉬르머검사의 개선이 더 뚜렷하며 지속적 효 과를 나타냄을 알 수 있었다.
참고문헌
1) Byun YS, Jeon EJ, Chung SK. Clinical effect of cyclosporine 0.05%
eye drops in dry eye syndrome patients. J Korean Ophthalmol Soc 2008;49:1583-8.
2) Pflugfelder SC, Tseng SC, Sanabria O, et al. Evaluation of sub- jective assessments and objective diagnostic tests for diagnosing tear-film disorders known to cause ocular irritation. Cornea 1998;
17:38-56.
3) Lemp MA, Baudouin C, Baum J, et al. The definition and classi- fication of dry eye disease: report of the Definition and Classification. Subcommittee of the International Dry Eye Work Shop (2007). Ocul Surf 2007;5:75-92.
4) Pflugfelder SC, Solomon A, Stern ME. The diagnosis and manage- ment of dry eye: a twenty-five-year review. Cornea 2000;19:644-9.
5) Stern ME, Beuerman RW, Fox RI, et al. The pathology of dry eye:
the interaction between the ocular surface and lacrimal glands.
Cornea 1998;17:584-9.
6) Stern ME, Gao J, Siemasko KF, et al. The role of the lacrimal func- tional unit in the pathophysiology of dry eye. Exp Eye Res 2004;
78:409-16.
7) Smith VA, Rishmawi H, Hussein H, Easty DL. Tear film MMP ac- cumulation and corneal disease. Br J Ophthalmol 2001;85:147-53.
8) Solomon A, Dursun D, Liu Z, et al. Pro- and anti-inflammatory
forms of interleukin-1 in the tear fluid and conjunctiva of patients with dry-eye disease. Invest Ophthalmol Vis Sci 2001;42:2283-92.
9) Argüeso P, Balaram M, Spurr-Michaud S, et al. Decreased levels of the goblet cell mucin MUC5AC in tears of patients with Sjögren syndrome. Invest Ophthalmol Vis Sci 2002;43:1004-11.
10) Kunert KS, Tisdale AS, Gipson IK. Goblet cell numbers and epi- thelial proliferation in the conjunctiva of patients with dry eye syn- drome treated with cyclosporine. Arch Ophthalmol 2002;120:
330-7.
11) Hom MM. Use of cyclosporine 0.05% ophthalmic emulsion for contact lens-intolerant patients. Eye Contact Lens 2006;32:109-11.
12) Liu H, Begley C, Chen M, et al. A link between tear instability and hyperosmolarity in dry eye. Invest Ophthalmol Vis Sci 2009;50:
3671-9.
13) O’Brien PD, Collum LM. Dry eye: diagnosis and current treatment strategies. Curr Allergy Asthma Rep 2004;4:314-9.
14) Stern ME, Pflugfelder SC. Inflammation in dry eye. Ocul Surf 2004;2:124-30.
15) Pflugfelder SC, Jones D, Ji Z, et al. Altered cytokine balance in the tear fluid and conjunctiva of patients with Sjögren’s syndrome ker- atoconjunctivitis sicca. Curr Eye Res 1999;19:201-11.
16) Stern ME, Gao J, Schwalb TA, et al. Conjunctival T-cell sub- populations in Sjögren’s and non-Sjögren’s patients with dry eye.
Invest Ophthalmol Vis Sci 2002;43:2609-14.
17) Fei WL, Chen JQ, Du X, et al. [Dry eye in graft-versus-host dis- ease]. Zhonghua Yan Ke Za Zhi 2003;39:686-90.
18) Ogawa Y, Kuwana M. Dry eye as a major complication associated with chronic graft-versus-host disease after hematopoietic stem cell transplantation. Cornea 2003;22:S19-27.
19) Ogawa Y, Okamoto S, Wakui M, et al. Dry eye after haematopoietic stem cell transplantation. Br J Ophthalmol 1999;83:1125-30.
20) Lee JS, Yoon TJ, Kim KH. Cinical effect of Restasis® eye drops in mild dry eye syndrome. J Korean Ophthalmol Soc 2009;50:1489-
94.
21) Borel JF, Baumann G, Chapman I, et al. In vivo pharmacological effects of ciclosporin and some analogues. Adv Pharmacol 1996;
35:115-246.
22) Laibovitz RA, Solch S, Andriano K, et al. Pilot trial of cyclo- sporine 1% ophthalmic ointment in the treatment of kerato- conjunctivitis sicca. Cornea 1993;12:315-23.
23) Power WJ, Mullaney P, Farrell M, Collum LM. Effect of topical cyclosporin A on conjunctival T cells in patients with secondary Sjöngren’s syndrome. Cornea 1993;12:507-11.
24) Vanley GT, Leopold IH, Gregg TH. Interpretation of tear film breakup. Arch Ophthalmol 1977;95:445-8.
25) Nichols KK, Mitchell GL, Zadnik K. The repeatability of clinical measurements of dry eye. Cornea 2004;23:272-85.
26) Nelson JD, Wright JC. Tear film osmolality determination: an eval- uation of potential errors in measurement. Curr Eye Res 1986;5:
677-81.
27) White KM, Benjamin WJ, Hill RM. Human basic tear fluid osmolality. I. Importance of sample collection strategy. Acta Ophthalmol (Copenh) 1993;71:524-9.
28) Gilbard JP, Farris RL, Santamaria J 2nd. Osmolarity of tear micro- volumes in keratoconjunctivitis sicca. Arch Ophthalmol 1978;96:
677-81.
29) Tomlinson A, Khanal S, Ramaesh K, et al. Tear film osmolarity:
determination of a referent for dry eye diagnosis. Invest Ophthalmol Vis Sci 2006;47:4309-15.
30) Wilson SE, Perry HD. Long-term resolution of chronic dry eye symp- toms and signs after topical cyclosporine treatment. Ophthalmology 2007;114:76-9.
31) Barber LD, Pflugfelder SC, Tauber J, Foulks GN. Phase III safety evaluation of cyclosporine 0.1% ophthalmic emulsion administered twice daily to dry eye disease patients for up to 3 years. Ophthalmology 2005;112:1790-4.
=ABSTRACT=
Effect of Sodium Hyaluronate and Cyclosporine A on Tear Film in Dry Eye Syndrome
In Boem Chang, MD, Jung Hyun Park, MD, Moo Sang Kim, MD, Tai Jin Kim, MD
Department of Ophthalmology, Seoul Paik Hospital, Inje University College of Medicine, Seoul, Korea
Purpose: To evaluate the efficacy of topical 0.1% hyaluronate (HA) and 0.05% cyclosporine A on tear film parameters in dry eye syndrome patients.
Methods: Patients who were diagnosed with dry eye syndrome were treated with 0.1% HA only (Group 1, 46 eyes) or 0.1%
HA combined with cyclosporine A (Group 2, 54 eyes). Ocular surface disease index (OSDI), tear film break-up time (BUT), Schirmer’s test, and tear osmolarity were evaluated before treatment and at 1, 2, 3, and 6 months after treatment.
Results: OSDI was significantly improved at 2 months after treatment and Schirmer’s test results significantly improved at 1 month after treatment in both groups. The BUT was significantly improved 3 months after treatment in Group 1 and at 1 month after treatment in Group 2. Tear osmolarity significantly improved at 1 month after treatment in both groups, but con- tinuously improved up to 6 months after treatment only in Group 2. The BUT and Schirmer’s test showed greater improve- ments in Group 2 than in Group 1.
Conclusions: Combined treatment of topical 0.1% HA and 0.05% cyclosporine A may be more effective for improving dry eye syndrome.
J Korean Ophthalmol Soc 2013;54(2):231-236
Key Words: Cyclosporine, Dry eye syndrome, Restasis, Tear osmolarity
Address reprint requests to Tai Jin Kim, MD
Department of Ophthalmology, Inje University Seoul Paik Hospital
#9 Mareunnae-ro, Jung-gu, Seoul 100-032, Korea
Tel: 82-2-2270-0082, Fax: 82-2-2266-6159, E-mail: [email protected]