서 론
흉요추의 유합 수술은 지속적으로 증가하고 있으며 이에 따라 재 수술도 증가하고 있다.1-3) 재수술의 원인은 다양하다. 수술 직후
에는 수술 부위에 생긴 혈종이나 감염, 불완전한 감압 등이 흔한 원인이고 후발성 원인으로는 인접 분절 질환, 불유합, 장치의 파 손 등이 있다.2,4,5)
인접 분절 질환은 유합술 후 재수술의 흔한 원인으로,6) 유합술 을 시행하면 불가피하게 일어나는 가동 분절의 감소로 인해 상, 하의 인접 분절에 퇴행성 변화가 가속화되면서 발생한다. 인접 분절 질환의 발생률은 5%–43%로 문헌에 따라 다양하게 보고되 고 있고, 재수술의 빈도는 8%–16.8%로 보고되고 있다.7,8) 인접 분절 질환이 발생하여 재수술을 시행하면 추가적인 유합술과 고 정술이 필요한 경우가 많다. 추가적인 고정술로 일반적으로 사용
Copyright © 2020 by The Korean Orthopaedic Association
“This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0/) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.”
The Journal of the Korean Orthopaedic Association Volume 55 Number 6 2020 Received September 25, 2019 Revised December 16, 2019
Accepted March 3, 2020
Correspondence to: Kyu-Jung Cho, M.D., Ph.D.
Department of Orthopedic Surgery, Inha University Hospital, 27 Inhang-ro, Jung-gu, Incheon 22332, Korea
TEL: +82-32-890-3043 FAX: +82-32-890-3047 E-mail: chokj@inha.ac.kr ORCID: https://orcid.org/0000-0002-4536-3070
Revision Rod를 이용한 흉요추 유합 재수술 예비 결과
윤영훈 • 조규정 • 박예수* • 박재우 • 박진성* • 권원환
인하대학교 의과대학 정형외과학교실, *한양대학교 의과대학 구리병원 정형외과학교실
Preliminary Result of Revision Fusion Surgery for Thoracolumbar Spine Using Revision Rod
Yung-Hun Youn, M.D., Kyu-Jung Cho, M.D., Ph.D. , Ye-Su Park, M.D., Ph.D.*, Jae-Woo Park, M.D., Jin-Sung Park, M.D.*, and Won-Hwan Kwon, M.D.
Department of Orthopedic Surgery, Inha University College of Medicine, Incheon, Korea
*Department of Orthopedic Surgery, Hanyang University College of Medicine, Guri, Korea
Purpose: The need for revision fusion surgery after spinal fusion has increased. A revision rod that connects to the previous rod was newly
developed for revision surgery. The purpose of this study was to analyze the clinical and radiological results after spinal fusion revision surgery using revision rods.Materials and Methods: Twenty-one patients who underwent revision fusion surgery after spinal fusion in two university hospitals with
minimum 1 year follow-up were reviewed. This study assessed 16 cases of adjacent-segment disease, four cases of thoracolumbar fracture, and one case of ossification of ligament flavum. The Oswestry Disability Index (ODI) and numerical rating scale (NRS) were evaluated as clinical outcomes, and the union rate, lordosis or kyphosis of the revision level, lumbar lordosis, T5-12 kyphosis, and proximal junctional kyphosis angle were evaluated as the radiological outcomes.Results: The average ODI was 54.6±12.5 before surgery and improved to 29.8±16.5 at the final follow-up. The NRS for back pain and leg
pain was 5.0±1.7 and 6.4±2.0 before surgery, which changed to 2.9±1.6 and 2.9±2.2 at the final follow-up. Lumbar lordosis was 18.1°±11.9°before surgery and 21.1°±10.3° at the final follow-up. Proximal junctional kyphosis was 10.8°±10.1° before surgery, and 9.2°±10.5° at the final follow-up. These angles were not changed significantly after surgery. Bony union was successful in all cases except for one case who underwent posterolateral fusion.
Conclusion: Revision surgery using a newly developed revision rod on the thoracolumbar spine achieved good clinical outcomes with
successful bony union. No problems with the newly developed revision rod were encountered.Key words: thoracolumbar spine, revision surgery, spinal fusion, revision rod
되는 방법은 두 가지가 있다. 기존 장치를 전부 제거하고 새로운 고정 장치로 대체하거나 기존 장치를 제거하지 않고 연장할 강봉 을 연결기를 이용하여 기존 강봉에 연결하는 방법이다.9,10) 일반적으로 재수술의 결과는 수술 만족도가 일차 수술에 비 해 떨어진다. Cho 등9)의 연구에서 재수술은 평균 4.1점의 Os- westry Disability Index (ODI) 호전을 보여 대조군의 12.4점 호전에 비해 좋지 않았다. 대조군에 비해 수술 후 합병증이 많고 수술 전부터 존재하던 퇴행성 변화를 그 원인으로 추정하였다.
Wong 등11)의 연구에서도 재수술은 일차 수술에 비해 수술 시간 이 길어지고 출혈량이 많아지면서 합병증이 증가할 수 있다고 하 였다.
재수술은 일차 수술에 비해 수술 시간이 길어진다. 수술에 소 요되는 시간은 감암술 과정과 고정술 과정으로 나눌 수 있다. 재 수술 시 감압술 과정은 유착으로 인한 경막 파열 등의 문제로 감 압을 조심스럽게 하기 때문에 시간 단축이 쉽지 않다. 따라서 고 정술 과정에서 기존 고정 장치를 제거하지 않는다면 추가적인 절 개가 필요하지 않고 수술 시간 단축이 가능할 것으로 생각하여 저자들은 revision rod를 새롭게 고안하였다(Fig. 1).
Revision rod를 사용하면 기존 장치를 제거할 필요가 없고 연 결 부위도 한 군데이기 때문에 연결에 소요되는 시간도 감소시 킬 수 있다(Fig. 2). 이에 저자들은 흉요추 유합술 후 시행한 재유 합술에서 revision rod을 이용한 결과를 임상적 및 방사선적으로 분석하여 보고하고자 한다.
대상 및 방법
이 연구는 2개의 대학병원에서 척추 유합술을 받은 후 재수술을
받은 환자들을 대상으로 하였으며 Institutional Review Board (No. INHAUH 2019-11-036)에 의해서 승인되었다. 23명의 환 자 중 외부적 요인으로 사망한 1명과 추적 관찰에 실패한 1명은 제외되고 최종적으로 21명의 환자가 연구에 포함되었다. 최소 추 적 기간은 1년(12–39개월)이었다. 21명의 환자는 인접 분절 질 환 16명, 인접 부위 골절 4명, 황색인대골화 1명이었다. 이전 수 술에 시행된 고정 분절은 2분절 고정이 5명, 3분절 고정이 8명, 4 분절 이상 고정은 8명이었다. 척추 재유합술 부위는 흉추부 4명, 흉요추부 4명, 요추부 9명, 요천추부 4명이었다. 재수술 고정 분 절은 1분절이 6명, 2분절이 6명, 3분절이 5명, 4분절 이상이 4명 이었다(Table 1).
모든 수술은 두 개의 대학병원의 두 명의 전문 수술진에 의 해 이루어졌으며, 모든 환자에서 revision rod (Global Spinal Fixation System, Revision rod & Domino Connector; U&I, Seoul, Korea)를 사용하였다. 후방 접근법을 통해 감압술과 유합 술을 시행하였다. 유합골은 수술부위에서 채취한 국소골을 일차 적으로 사용하였고 그 양이 부족할 경우에 동종골을 추가하였다.
임상적 결과는 수술 전 및 수술 후 ODI와 다리 방사통 및 요통
Figure 1. Revision rod system.
Figure 2. Application of the revision rod and rod connector to the previous rod.
Table 1. Fusion Level in Primary Surgery and Revision Surgery Using Revision Rod
Fusion level Primary surgery (n) Revision surgery (n)
1 level 0 6
2 level 5 6
3 level 8 5
≥4 level 8 4
의 수치평가척도(numerical rating scale, NRS)를 이용해 평가 하였다. 방사선적 조사는 요추 전만각, 흉추 후만각, 재수술 부위 의 각도, 그리고 근위부 접합부의 후만각을 측정하였다. 요추 전 만각은 제1요추 추체의 상단과 제1천추 추체의 상단 사이의 각 도이고, 흉추 후만각은 제4흉추 추체의 상단과 제12흉추 추체의 하단 사이의 각도로 측정하였다. 재수술 부위의 각도는 재수술을 시행한 근위 분절의 상단과 원위 분절의 하단 사이의 각도로 측 정하였고 근위 인접부의 후만각은 일차 수술 최상위 고정분절의 하단과 최상위 고정 분절보다 두 분절 근위부의 상단간의 각도로 측정하였다. 모든 방사선 결과는 2명의 정형외과 전공의와 전문 의에 의해 측정되어 측정 오류를 최소화하고 바이어스(bias) 발 생을 최소화하였다.
재수술 부위에서 골유합률은 전후면, 측면 단순 방사선 사진을 가지고 판단하였으며 후외측 유합과 추체간 유합으로 구분하여 아래와 같은 방법으로 측정하였다. 후외측 유합에서 이식골 유합 의 판정은 Lenke 방법12)을 이용하여 4등급으로 분류하였다. 양
측에 견고하고 충분한 골괴가 형성된 경우를 A, 한쪽에는 이식골 괴가 충분하게 형성되었지만 반대편은 이식골의 일부가 흡수된 경우를 B, 양측에 이식골괴가 가늘고 작게 형성된 경우를 C, 양 측에 이식골의 흡수 소견과 분명한 불유합 소견이 보일 때를 D 로 분류하였다. 등급이 A나 B인 경우를 유합으로, C나 D인 경우 를 불유합으로 판정하였다. 추체간 유합에서는 단계 1은 상부 척 추체와 하부 척추체 사이의 골소주가 생성된 완전한 골유합으로 정의되었고, 단계 2는 상부 척추체와 하부 척추체 사이에 불완전 한 골소주 골유합 생성이 있는 경우, 단계 3은 골소주의 골생성이 안된 경우, 단계 4는 케이지 주변에 골흡수가 발생하고 케이지가 척추체 종판을 뚫고 들어가 분명한 불유합 소견이 보이는 경우로 분류하였다.13) 추체간 골생성의 유무는 케이지 내부뿐만 아니라 외부에서도 확인하였다.
통계 분석은 IBM SPSS Stastistic ver. 21.0 software (IBM Corp., Armonk, NY, USA) 프로그램을 이용하였다. 각 대상환 자의 수술 전 및 수술 후 ODI 및 NRS의 임상적 결과, 척추 전만 또는 척추 후만의 정도, 요추 전만각, 흉추 후만각, 그리고 근위 부 접합부의 후만각의 방사선적 결과에 대해 Wilcoxon signed- rank test를 이용하여 비교하였다. 각 검정에서 p값이 0.05 미만 인 경우를 유의미한 것으로 판단하였다.
결 과
환자의 평균 연령은 68세(범위, 41–80세)였으며 남성 6명, 여성 15명이었다. 평균 체질량지수는 25.3±3.3 kg/m2였고, 고관절 골밀도는 -1.7±1.2 g/cm2였다. 기저 질환으로 당뇨병은 10명, 고혈압 병력은 11명에서 있었다. 평균 수술 시간은 205.0±47.1 분이었고 수술 중 평균 출혈량은 1,009.5±614.8 ml였다. 수술 후 배액량은 911.3±439.7 ml였으며, 수술 후 수혈량은 960.0±
506.0 ml였다(Table 2).
수술 전 평균 ODI는 54.6±12.2였고 수술 후 ODI는 2주 후에 는 평균 37.1±13.8, 최종 추시 시에는 29.8±16.5 (p<0.001)였 다. 요추 부위 NRS 점수가 수술 전 평균 5.0±1.7이었고 수술 2 주 후에는 2.8±0.7, 최종 추시 시에는 2.9±1.6 (p<0.001)이었 다. 하지 통증 NRS 점수는 수술 전 평균 6.4±2.0이었고 수술 2 Table 2. Patients’ Characteristics
Factor Value
Age (yr) 68 (41–80)
Sex
Female 15
Male 6
Period of follow-up (mo) 18.1±9.0 Body mass index (kg/m2) 25.3±3.3 Bone mineral density (g/cm2) -1.7±1.2 Operative time (min) 205.0±47.1 Mean blood loss (ml) 1,009.5±614.8 Hemovac drainage (ml) 911.3±439.7 Transfusion (ml) 960. 0±506.0
DM 10
HTN 11
Values are presented as mean (range), number only, or mean±standard deviation. DM, diabetes mellitus; HTN, hypertension.
Table 3. Radiologic Outcomes at the Preoperative, Postoperative, and Final Follow-Up
Variable Preoperative Postoperative Final follow-up p-value
Kyphotic angle in operative level (°) 11.7±4.9 8.5±5.5 9.6±6.1 0.438 Lumbar lordotic angle (°) 18.1±11.9 22.3±10.9 21.1±10.3 0.065 T4-12 kyphotic angle (°) 19.9±15.1 18.4±14.4 16.2±12.2 0.028
PJK angle (°) 10.8±10.1 9.9±9.6 9.2±10.5 0.558
Values are presented as mean±standard deviation. PJK, proximal junctional kyphosis.
주 후에는 3.8±2.2, 최종 추시 시에는 2.9±2.2 (p<0.001)였다.
방사선적 소견과 관련하여 3명의 흉추 질환 환자의 수술 전 평 균 후만각은 11.7±4.9도였으며 수술 후 재수술 부위의 후만각은 8.5±5.5도, 최종 추시 시에는 9.6±6.1도(p=0.438)였다. 18명의 요추 질환 환자에서 요추 전만각은 수술 전 18.1±11.9도였고 수 술 후 22.3±10.9도, 최종 추시 시에는 21.1±10.3도(p=0.065)였 다. 흉추 후만각은 수술 전 19.9±15.1도였고 수술 2주 후 18.4±
14.4도, 최종 추시 시에는 16.2±12.2도(p=0.028)였다. 수술 전 평균 근위부 인접부의 후만각은 10.8±10.1도였고 수술 2주 후 9.9±9.6도, 최종 추시 시에는 9.2±10.5도(p=0.558)였다(Table 3, Fig. 3).
후외측 골유합은 21명에서 시행하여 20명에서 등급 A로 완전 한 골유합을 보였고 1명은 등급 C로 최종 추시에서 불유합을 보 였다. 추체간 유합은 9명에서 이루어졌으며 모든 경우에서 단계 1로 완전한 골유합을 보였다.
고 찰
한국 자료를 근거로 발표된 연구에서 요추 협착증 환자의 재수술 빈도는 최근 10년간 10%–22.9%였다.14) Deyo 등15)이 연구한 미 국 자료에서 요추 수술 후 재수술의 빈도는 최근 11년간 19%라 고 보고하였다. Kim 등14)에 의하면 장분절 요추 수술 후 재수술 의 빈도는 수술 후 3개월에 4.7%, 1년 후 7.2%, 2년 후 9.4%, 3년 후 11.2%, 4년 후 12.5%, 5년 후 14.2%로 수술 후 시간이 지날수 록 증가 추세를 보이고 있다.
일반적으로 척추 유합술 후 재수술은 기기 연장술이 필요할 때 가 많다. 기기 연장술은 이전에 사용된 기기를 모두 제거하고 길 이가 긴 새로운 강봉으로 교체하여야 한다. 기존 강봉을 교체하
게 되면 제거하는 데 소요되는 시간이 연장되고 그로 인한 출혈 이 증가되어 합병증도 증가하는 단점이 있다.10) 이런 단점을 피하 기 위하여 고안된 이전의 방법은 기존 강봉에 두 개의 연결기를 사용하여 새로운 강봉과 연결하는 방법이 있는데 이 방법은 두 개의 연결기가 얼마나 견고하게 두 개의 강봉을 고정할 수 있는 지 확신할 수 없다. 두 개의 연결기를 사용하여 강봉을 연장하게 되면 연결 부위가 많아질수록 연결의 안정성이 떨어진다는 단점 이 있다.14-16)
따라서 저자들은 연결기를 1개로 줄이게 되면 연결 과정에 소 요되는 시간을 줄일 수 있고 기기 연장술의 안정성을 높일 수 있 다는 생각으로 강봉을 구부린 상태로 만든 새로운 강봉을 개발 하였다. 강봉을 구부리게 되면 우려되는 점이 구부러진 부위에 서 강도가 약해질 수 있기 때문에 이를 보완하기 위하여 revision rod를 제조하는 과정에서 두꺼운 강봉을 절삭하여 만들었다. 따 라서 강봉의 강도가 구부러진 부위에서도 원래의 강도를 그대로 유지할 수 있을 것으로 생각한다. 연결기 또한 너트의 크기를 나 사못에 들어가는 너트와 동일하게 만들어 견고한 고정이 가능하 게 하였다.
이전 연구에서 척추 재수술의 유합률은 90%–95%로 보고되고
있다.17,18) Revision rod를 사용하게 되면 강봉이 구부러진 부위
가 두꺼워지면서 이식골이 놓여야 되는 횡돌기가 가려지고 또 그 부위가 좁아져서 이식골을 충분히 얹지 못해서 골유합률이 떨어 지지 않을까 우려되었다. 하지만 대부분 환자의 방사선 사진에서 구부러진 강봉 외측으로 골형성이 충분히 이루어진 이식골을 확 인할 수 있었다. 후외측 골유합은 21명의 환자 중 20명에서 완전 한 골유합을 보였고 추체간 골유합은 9명의 모든 환자에서 완전 한 골유합을 얻을 수 있었다. 따라서 기존 연구와 비교하여 떨어 지지 않는 골유합률을 보였다.
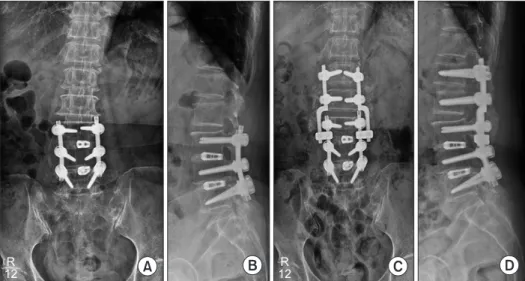
Figure 3. A 70-year-old female had underwent lumbar spine fusion from L3 to L5 (A, B). Four years later, she was diagnosed with adjacent segment disease at L1-3, which was spinal stenosis. Then revision surgery using revision rod system was done (C, D).
R
12
C D
R
B
12
A
Revision rod는 기존 삽입물과 연결하는 곳의 절개 부위를 최 소화하여 출혈을 감소시키고 수술 시간을 단축시키는 것이 목적 이므로 기존 삽입물이 장분절에 걸쳐 있을 때 효과를 극대화할 수 있다. 기존 삽입물이 1–2 분절일 경우에는 기존 삽입물을 제 거하고 새로운 고정기구를 삽입하는 것이 유리할 수도 있다. 1–2 분절이더라도 골유합이 견고하여 기존 삽입물 제거가 어려울 때 는 물론 revision rod가 적용될 수 있다.
새로운 revision rod의 단점으로는 요추 전만각 형성이 불충분 하다는 점이다. 강봉을 구부러진 형태로 만들면서 구부러진 부위 가 두꺼워져서 이 부위에서 요추 전만을 얻기 위한 rod bending 이 어려웠다. 즉 rod bending이 일자 형태의 강봉만큼 되지 않 아서 요추 전만각의 회복이 수술 이후 만족스럽지 않았다. 요추 질환 환자에서 수술 전 요추 전만각이 18도에서 수술 후 최종 추 시 시 21도로 큰 변화가 이루어지지 않았다. 이를 극복하기 위한 한 가지 방법은 요추 전만각 회복을 추체간 유합술에서 얻는 방 법이다. 케이지를 사용할 때 전만각이 큰 케이지를 사용하면 rod bending을 많이 하지 않더라도 요추 전만각을 어느 정도 회복 시킬 수 있을 것으로 생각한다. 케이지를 사용하지 않는 후외측 유합술의 경우에도 요추 전만각 회복을 위한 몇 가지 방법이 있 다. 첫 번째로 기본적으로 수술 시 엎드린 자세의 유지가 중요하 다. Peterson 등19)에 의하면 Jackson table에서 무릎을 15도 굴 곡시키고 엎드린 자세를 취할 때 요추 전만각 유지가 가장 잘된 다고 보고하고 있다. 둘째, 강봉을 교정하려고 하는 요추 전만각 만큼 구부린 다음 나사못 사이를 좁혀서 고정하면 전만각을 추 가적으로 얻을 수 있다. 세 번째, 추체간 유합에는 후방 추체간 유합술(posterior lumbar interbody fusion, PLIF) 이외에 다 른 방법들이 알려져 있다. 전방 추체간 유합술(anterior lumbar interbody fusion, ALIF), 경유 추체간 유합술(transforaminal lumbar interbody fusion, TLIF), 그리고 측방 추체간 유합술 (lateral lumbar interbody fusion, LLIF)이 있다. 특히 ALIF 은 전종인대(anterior longitudinal ligament)를 자름으로 더 큰 요추 전만각을 가질 수 있게 된다. Hsieh 등20)에 의하면 ALIF가 PLIF보다 요추 전만각 회복에 더 효과적이라고 밝히고 있다. 따 라서 PLIF를 사용하지 못하는 경우에는 ALIF와 같은 다른 추체 간 유합 방법을 이용하여 요추 전만각을 회복시킬 수 있을 것이 다.
이 연구의 제한점으로는 첫째, 케이스가 적은 후향적 연구라는 점이고 둘째, 일반적인 흉요추 유합 재수술의 경우와 수술 시간, 혈액 손실량 등의 직접적인 비교 분석을 못했다는 점이다. 따라 서 향후 많은 케이스를 가지고 전향적 연구 방법으로 추적 관찰 하고, revision rod를 이용한 유합 재수술과 일반적인 유합 재수 술을 비교 분석하는 장기적인 추적 관찰 연구가 필요할 것이다.
결 론
Revision rod는 척추 유합술 재수술 시 절개 길이를 최소화하여 수술 시간을 단축시키기 위해 개발되었고 revision rod를 사용하 여 시행한 척추 유합술의 재수술에서 임상적으로 우수한 결과와 안정된 골유합을 얻을 수 있었다.
CONFLICTS OF INTEREST
The authors have nothing to disclose.
ORCID
Yung-Hun Youn, https://orcid.org/0000-0003-1546-6092 Kyu-Jung Cho, https://orcid.org/0000-0002-4536-3070 Ye-Su Park, https://orcid.org/0000-0002-2801-2674 Jae-Woo Park, https://orcid.org/0000-0002-6891-9246 Jin-Sung Park, https://orcid.org/0000-0002-6284-9566 Won-Hwan Kwon, https://orcid.org/0000-0002-1301-8221
REFERENCES
1. Gray DT, Deyo RA, Kreuter W, et al. Population-based trends in volumes and rates of ambulatory lumbar spine surgery.
Spine (Phila Pa 1976). 2006;31:1957-63.
2. Deyo RA, Gray DT, Kreuter W, Mirza S, Martin BI. United States trends in lumbar fusion surgery for degenerative con- ditions. Spine (Phila Pa 1976). 2005;30:1441-5.
3. Martin BI, Mirza SK, Comstock BA, Gray DT, Kreuter W, Deyo RA. Reoperation rates following lumbar spine surgery and the influence of spinal fusion procedures. Spine (Phila Pa 1976). 2007;32:382-7.
4. Lee JC, Yang SS, Ku HM, Shin BJ. Causes and timing of reop- eration after thoraco-lumbar spine surgery. J Korean Orthop Assoc. 2013;48:251-7.
5. Deyo RA, Martin BI, Kreuter W, Jarvik JG, Angier H, Mirza SK. Revision surgery following operations for lumbar steno- sis. J Bone Joint Surg Am. 2011;93:1979-86.
6. Mok JM, Cloyd JM, Bradford DS, et al. Reoperation after primary fusion for adult spinal deformity: rate, reason, and timing. Spine (Phila Pa 1976). 2009;34:832-9.
7. Cho KJ, Park SR, Moon KH, Lee KY, Kim KH, Kang SB.
Progression of preoperative degeneration of the adjacent segment after instrumented lumbar arthrodesis. J Korean
Orthop Assoc. 2007;42:453-60.
8. Bagheri SR, Alimohammadi E, Zamani Froushani A, Abdi A. Adjacent segment disease after posterior lum- bar instrumentation surgery for degenerative disease:
incidence and risk factors. J Orthop Surg (Hong Kong).
2019;27:2309499019842378.
9. Cho KJ, Park SR, Jung JH, Park JH. Revision surgery for spi- nal stenosis developed at the adjacent segment after lumbar fusion. J Korean Orthop Assoc. 2011;46:205-11.
10. Elgafy H, Vaccaro AR, Chapman JR, Dvorak MF. Rationale of revision lumbar spine surgery. Global Spine J. 2012;2:7-14.
11. Wong CB, Chen WJ, Chen LH, Niu CC, Lai PL. Clinical out- comes of revision lumbar spinal surgery: 124 patients with a minimum of two years of follow-up. Chang Gung Med J.
2002;25:175-82.
12. Lenke LG, Bridwell KH, Bullis D, Betz RR, Baldus C, Schoe- necker PL. Results of in situ fusion for isthmic spondylolis- thesis. J Spinal Disord. 1992;5:433-42.
13. Ito Z, Imagama S, Kanemura T, et al. Bone union rate with autologous iliac bone versus local bone graft in posterior lumbar interbody fusion (PLIF): a multicenter study. Eur Spine J. 2013;22:1158-63.
14. Kim CH, Chung CK, Park CS, et al. Reoperation rate after surgery for lumbar spinal stenosis without spondylolisthesis:
a nationwide cohort study. Spine J. 2013;13:1230-7.
15. Deyo RA, Mirza SK, Martin BI, Kreuter W, Goodman DC, Jarvik JG. Trends, major medical complications, and charges associated with surgery for lumbar spinal stenosis in older adults. JAMA. 2010;303:1259-65.
16. Kim CH, Chung CK, Park CS, Choi B, Kim MJ, Park BJ.
Reoperation rate after surgery for lumbar herniated interver- tebral disc disease: nationwide cohort study. Spine (Phila Pa 1976). 2013;38:581-90.
17. Brantigan JW, Neidre A, Toohey JS. The Lumbar I/F Cage for posterior lumbar interbody fusion with the variable screw placement system: 10-year results of a Food and Drug Ad- ministration clinical trial. Spine J. 2004;4:681-8.
18. Eichholz KM, Ryken TC. Complications of revision spinal surgery. Neurosurg Focus. 2003;15:E1.
19. Peterson MD, Nelson LM, McManus AC, Jackson RP. The ef- fect of operative position on lumbar lordosis. A radiographic study of patients under anesthesia in the prone and 90-90 positions. Spine (Phila Pa 1976). 1995;20:1419-24.
20. Hsieh PC, Koski TR, O'Shaughnessy BA, et al. Anterior lumbar interbody fusion in comparison with transforaminal lumbar interbody fusion: implications for the restoration of foraminal height, local disc angle, lumbar lordosis, and sagit- tal balance. J Neurosurg Spine. 2007;7:379-86.
Revision Rod를 이용한 흉요추 유합 재수술 예비 결과
윤영훈 • 조규정 • 박예수* • 박재우 • 박진성* • 권원환
§인하대학교 의과대학 정형외과학교실, *한양대학교 의과대학 구리병원 정형외과학교실
목적:
척추 유합술을 받은 환자 중에서 척추 유합 재수술을 받는 경우가 증가하고 있다. 척추 유합 재수술을 위해 기존 장치와 연결 기를 통해 연결하여 고정술을 연장하는 revision rod를 새롭게 개발하였다. 본 연구에서는 revision rod를 이용하여 척추 유합 재 수술을 시행한 후 임상적·방사선적 결과를 분석하였다.대상 및 방법:
2개의 대학병원에서 척추 유합술 후 유합 연장술을 시행하고 최소 1년 추적관찰이 가능했던 21명의 환자가 포함되 었다. 진단명은 인접 분절 병증 16명, 흉요추 골절 4명, 황색인대골화 1명이었다. 임상 결과는 Oswestry Disability Index (ODI) 와 수치평가척도(numerical rating scale, NRS)로 평가하였고, 방사선 결과는 요추 전만각, 흉추 후만각, 재수술 부위의 시상면 각 도, 그리고 근위부 인접부의 후만각 및 골유합률을 평가하였다.결과:
수술 전 평균 ODI는 54.6±12.5에서 최종 추시 시 29.8±16.5로 향상되었다. 허리 통증과 다리 통증 NRS는 5.0±1.7, 6.4±2.0에서 2.9±1.6, 2.9±2.2로 향상되었다. 요추 전만각은 수술 전 18.1±11.9도가 최종 추시 시 21.1±10.3도였고, 근위부 인접부 후만각은 수술 전 10.8±10.1도가 최종 추시 시 9.2±10.5도로 유의미한 차이를 보이지는 않았다. 골유합률은 후외측 골유합을 시 행한 1명을 제외하고는 모든 예에서 성공적인 유합이 이루어졌다.
결론:
Revision rod를 사용한 흉요추의 재유합술에서 우수한 임상 결과를 보였다. 새롭게 개발된 revision rod와 관련된 문제는 발생하지 않았고 방사선상 골유합은 성공적이었다.색인단어: 흉요추부, 재수술, 척추 유합술, revision rod
접수일 2019년 9월 25일 수정일 2019년 12월 16일 게재확정일 2020년 3월 3일 책임저자 조규정
22332, 인천시 중구 인항로 27, 인하대병원 정형외과
TEL 032-890-3043, FAX 032-890-3047, E-mail chokj@inha.ac.kr, ORCID https://orcid.org/0000-0002-4536-3070
Copyright © 2020 by The Korean Orthopaedic Association
“This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0/) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.”