[원저]
한국 소아와 청소년의 대사증후군 유병률과 경향성 : 2001, 2005년 국민건강영양조사 자료분석
이정운
1, 이경희
2원광대학교 산본병원 가정의학과1, 소아청소년과2
Prevalence and trends of metabolic syndrome in Korean children
and adolescents according to the 2001 and 2005 Korean National Health and Nutrition Examination Surveys
Jung-Un Lee
1, Kyung Hee Yi
2Department of Family Medicine and Pediatrics1, Wonkwang University Sanbon Medical center2
Background Metabolic syndrome is a cluster of conditions including abdominal obesity, high blood pressure, elevated fasting glucose, high triglyceride, and low HDL-cholesterol. Up to now, there have only been a few studies about this disorder. Our aim was to show the prevalence and trends of metabolic syndrome in Korean children aged 10 to 18yrs using the Korean National Health and Nutrition Examination Surveys (KNHNES) administered in 2001 and 2005.
Methods The data for analysis were obtained from KNHNES 2001 and 2005. We analyzed 667 boys and 621 girls from KNHNES 2001 and 479 boys and 420 girls from HNHNES 2005.
Results The prevalence of metabolic syndrome in Korean children was 10.3% (boys 13.1%, girls 7.2%) in 2001 and 9.5% (boys 11.5%, girls 7.3%) in 2005. There was no significant increase in metabolic syndrome between 2001 and 2005. The numbers of children with high triglyceride and low HDL-cholesterol were especially higher than the other risk factors of metabolic syndrome in both 2001 and 2005. The prevalence of metabolic syndrome increased significantly with the increase in body mass index (OR = 1.42 in 2001, OR = 1.58 in 2005, P < 0.001), and leukocytes (OR = 1.33, P = 0.001)
Conclusions The prevalence of metabolic syndrome in Korean children was 10.3% in 2001 and 9.5% in 2005. With the rise in the prevalence of metabolic syndrome, especially in obese children, the prevention and management of metabolic syndrome risk factors in young children will be a critical focus of public health and clinical practice.
(Korean J Health Promot Dis Prev 2009 ; 9(1):25-32) Key words metabolic syndrome, child, prevalence, obesity
1서 론
대사증후군은 1988년 Reaven
1)이 여러 심혈관계 위험인자들
이 논문은 2008년도 원광대학교의 교비 지원에 의해서 수행되었음.
∙교신저자 : 이 경 희 원광대학교 산본병원 소아청소년과
∙주 소 : 경기도 군포시 산본동 1142
∙전 화 : 031)390-2351
∙E-mail : [email protected]
∙접 수 일 : 2008년 6월 3일 ∙채 택 일 : 2008년 1월 16일
이 군집해서 나타나는 경우를 처음으로 ‘Syndrome X’라고 명명
한 것에서 출발한 것으로, National Cholesterol Education
Program(NCEP) Adult Treatment Panel(ATP) Ⅲ
2)에서는 복부
비만, 고혈당증, 고혈압, 고지혈증 중 3가지 이상을 가지고 있을
때 대사증후군으로 정의하였으며, 이 경우 고인슐린혈증, 인슐린
저항성 등의 현상이 동반된다. 2005년 국민건강영양조사결과를
보면 30세 이상 대상자의 대사증후군 유병률은 남자 32.9%, 여자
31.8%였다.
3)소아, 청소년들에 있어서 콜레스테롤 대사이상, 고혈압, 인 슐린 과분비, 중심 비만 등은 성인 심혈관질환의 강력한 위 험 인자들로서 이들이 동시에 있을 경우에는 그 위험성은 더 욱 증가한다.
4-6)하지만, 성인과 달리 아직 소아, 청소년들의 대사증후군의 국제적인 진단기준은 없으며 성인의 대사증후 군 진단기준을 변형해서 사용되고 있다.
7-9)미국의 경우 12 ~ 19세 사이의 청소년들의 대사증후군 유 병률은 약 4%이고, 비만군에 속하는 군에서는 30%에 이른다 는 보고가 있었으며
7), 국내에서도 2001년 국민건강영양조사 를 바탕으로 10 ~ 19세의 대사증후군 유병률을 7.1%(남자 9.2%, 여자 4.8%)으로 보고하였다.
10)사회경제적 발달로 인한 생활습관의 변화, 식습관의 변화 로 성인비만과 심혈관계 질환이 증가하고, 이에 따라 성인에 서는 심혈관 질환 발현의 전단계로 인슐린저항성이 주요한 기전으로 알려진 대사증후군(metabolic syndrome) 환자를 선 별하여 심혈관질환의 예방 및 조기치료를 위해 애쓰고 있다.
아직까지 소아 및 청소년들의 대사증후군에 대한 정확한 진 단기준은 없는 실정이지만
4), 소아기 비만은 성인 비만으로 이어지고
11), 일부 연구에 의하면 소아기 비만이 성인의 대사 증후군 발병의 강력한 예상인자라는 연구결과
9,12)를 보면 소 아 청소년기에 대사증후군 환자를 선별하고 조기 예방하려는 노력이 필요할 것이다.
성인과 달리 소아 청소년의 대사증후군 진단기준에는 표준화 된 성장도표와 정상 혈압 참고치를 기초로 백분위수로 진단하게 되는데, 최근 질병관리본부와 대한소아과학회에서 한국 소아 청 소년 표준 성장도표
13)가 발표되었고, 아울러 처음으로 한국 소아 청소년의 정상 혈압 참고치
14)가 제시되었다. 따라서 본 연구는 2001년, 2005년 국민건강영양조사의 검진조사 결과를 바탕으로 한국 소아, 청소년의 대사증후군의 유병률과 경향성을 조사하고, 대사증후군과 관련된 요인 분석을 하고자 한다.
대상 및 방법
1. 대상
2001년과 2005년에 실시된 국민건강영양조사 중 검진조사 에 참여한 10 ~ 18세 소아, 청소년 중에서 검진결과가 확인 되어 자료분석에 포함된 2001년 국민건강영양조사에서 남자 667명, 여자 621명, 2005년 국민건강영양조사에서 남자 479명, 여자 420명의 자료를 분석하였다.
국민건강영양조사는 국민건강증진법에 기초하여 1998년 이 후 3년마다 시행되고 있는 표본인구조사로서, 건강조사와 영
양조사로 나누어진다. 건강조사에는 건강면접조사, 보건의식 행태조사, 검진조사로 이루어지는데, 이중 검진조사에 참석한 10세 ~ 18세 소아, 청소년을 대상으로 연구를 실시하였다.
2. 신체계측, 혈압측정, 채혈
신체계측 및 혈압측정은 소정의 교육과정을 이수한 자로 구 성되었으며, 신체계측은 겉옷을 탈의 후 가운을 입은 채로 측 정하였다. 신장은 신장계 영점보정과 측정자세(발뒤꿈치, 엉덩 이, 등, 머리의 뒷부분이 신장계 수직판에 접촉)를 확인한 후 측정하였고, 체중측정은 체중계의 영점을 확인한 후 계기판 숫 자가 고정될 때 읽어 계측하였다. 허리둘레는 대상자의 액와중 심면(mid-axillary plane)에서 마지막 늑골과 장골을 촉지하여, 마지막 늑골의 하단과 장골능선의 상단의 중간지점을 수성펜 으로 표시한 후 표시된 위치를 줄자로 감아 줄자가 바닥과 수 평면으로 이루는 것을 확인한 후 숨을 내쉰 상태에서 줄자가 피부를 누르지 않을 정도로 한 후 허리둘레를 측정하였다.
혈압측정은 맥박측정과 팔둘레 측정치에 맞는 커프 사이즈 를 선택하였으며, 1차 혈압 후 5분간 안정을 취한 상태에서 2 차 혈압을 측정하였다. 10~13세 아동은 Phase V 혈압을 측정 하였으며 15초간의 맥박을 측정하였다. 단, 2005년의 경우에 는 총 3회의 혈압을 측정 후 2차, 3차 혈압 측정치의 평균값 을 최종혈압으로 하였고, 평균 혈압이 140 mmHg 이상 또는 이완기혈압이 90 mmHg 이상인 경우에는 확진을 위해 다른 날 재측정을 실시하였다.
채혈은 공복시간 준수를 확인 후 실시하였고, 현장에서 원 심분리기를 이용하여 혈청분리관으로 분리하였다.
3. 소아 대사증후군의 정의
소아 및 청소년들의 대사증후군에 대한 정확한 진단 기준 은 없으나, 성인의 대사증후군 진단기준을 변형한 Cook 등
7)의 정의를 사용하였다. 다음의 5가지 항목 중에서 적어도 3 가지 이상의 기준에 해당되면 대사증후군으로 정의하였다.
(1) 복부비만은 허리둘레가 연령, 성별로 90 백분위수 이상, (2) 공복혈당 ≥ 110 mg/dL, (3) 높은 혈압은 연령, 성별, 신 장에 따른 혈압에서 90 백분위수 이상, (4) 중성지방 ≥ 110 mg/dL, (5) HDL 콜레스테롤 ≤ 40 mg/dL.
허리둘레와 비만도는 질병관리본부와 대한소아과학회에서 발표한 2007 한국 소아 청소년 성장도표
13)의 기준에 따랐고, 혈압은 2007년 한국 소아 정상혈압 참고치
14)를 기준으로 성 별, 연령, 신장별로 백분위수(percentile)을 구하였다.
비만도는 2007년 한국 소아 청소년 성장도표에서 제시한대로 연
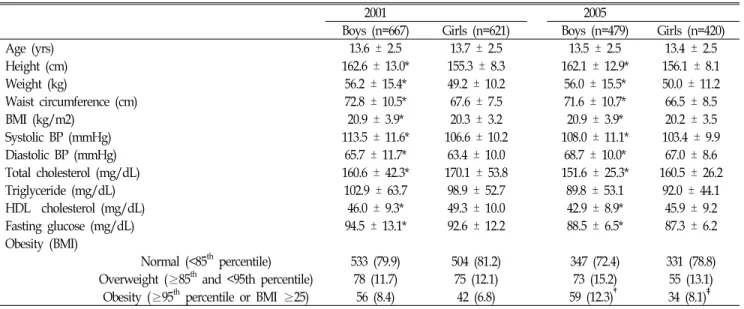
2001 2005
Boys (n=667) Girls (n=621) Boys (n=479) Girls (n=420)
Age (yrs) 13.6 ± 2.5 13.7 ± 2.5 13.5 ± 2.5 13.4 ± 2.5
Height (cm) 162.6 ± 13.0* 155.3 ± 8.3 162.1 ± 12.9* 156.1 ± 8.1
Weight (kg) 56.2 ± 15.4* 49.2 ± 10.2 56.0 ± 15.5* 50.0 ± 11.2
Waist circumference (cm) 72.8 ± 10.5* 67.6 ± 7.5 71.6 ± 10.7* 66.5 ± 8.5
BMI (kg/m2) 20.9 ± 3.9* 20.3 ± 3.2 20.9 ± 3.9* 20.2 ± 3.5
Systolic BP (mmHg) 113.5 ± 11.6* 106.6 ± 10.2 108.0 ± 11.1* 103.4 ± 9.9
Diastolic BP (mmHg) 65.7 ± 11.7* 63.4 ± 10.0 68.7 ± 10.0* 67.0 ± 8.6
Total cholesterol (mg/dL) 160.6 ± 42.3* 170.1 ± 53.8 151.6 ± 25.3* 160.5 ± 26.2
Triglyceride (mg/dL) 102.9 ± 63.7 98.9 ± 52.7 89.8 ± 53.1 92.0 ± 44.1
HDL‐cholesterol (mg/dL) 46.0 ± 9.3* 49.3 ± 10.0 42.9 ± 8.9* 45.9 ± 9.2
Fasting glucose (mg/dL) 94.5 ± 13.1* 92.6 ± 12.2 88.5 ± 6.5* 87.3 ± 6.2
Obesity (BMI)
Normal (<85th percentile) 533 (79.9) 504 (81.2) 347 (72.4) 331 (78.8) Overweight (≥85th and <95th percentile) 78 (11.7) 75 (12.1) 73 (15.2) 55 (13.1)
Obesity (≥95th percentile or BMI ≥25) 56 (8.4) 42 (6.8) 59 (12.3)† 34 (8.1)‡
* P‐value < 0.05 between boys and girls in 2001, 2005 calculated by student’s t-test.
†P‐value = 0.011 between 2001 and 2005 in boys calculated by chi-square test.
‡P‐value = 0.610 between 2001 and 2005 in girls calculated by chi-square test
Table 1. General characteristics of Korean children and adolescents aged 10-18yrs, Korean Health and Nutrition Examination Survey 2001 and 2005.
령별로 85 ~ 95 백분위수에 해당되는 소아는 과체중아(overweight), 95 백분위수 이상이거나 체질량지수(body mass index, BMI)가 25 kg/m
2이상인 경우를 비만아(obesity)로 정의하였다.
13)4. 통계분석
남녀 사이의 특성을 비교하는 데에는 student’s t-test를 사 용하였다. 비만도에 따른 남녀 차이, 같은 성별에서 2001년과 2005년 유병률을 비교하고, 대사증후군과 대사증후군의 각 항목을 남녀별로, 2001년과 2005년 자료에서 유병률을 비교 하고, 비만군에서 대사증후군의 유병률을 2001년과 2005년 자료와 비교하는데 카이제곱 검증을 사용하였다. 비만도별 대사증후군의 유병률은 경향성 카이제곱 검정(chi-square test for trend)을 사용하여 경향성을 검증하였으며, 다중 로지스틱 회귀분석을 이용하여 대사증후군에 미치는 변수들을 검증하 였다. 통계분석에는 제시된 가중치를 적용하여 STATA 10.0 SE를 사용하였다.
결 과
1. 연구대상자의 특징
표본추출 된 대상자수는 2001년 조사에서는 남자 667명, 여
자 621명, 2005년 조사에서는 남자 479명, 여자 420명이었다.
대상자의 연령, 키, 체중, 허리둘레, 체질량지수, 수축기혈압, 이 완기혈압, 총콜레스테롤, 중성지방, HDL 콜레스테롤, 공복혈당 의 평균은 표1과 같다. 연령과 중성지방을 제외하고는 2001년, 2005년 조사 모두 남자에서 여자보다 평균이 높았다.
연령별로 체질량지수(BMI) 백분위수를 기준으로 나누었을 때 2001년, 2005년 모두 남녀의 과체중아, 비만아의 비율은 차이가 없었다. 하지만 남자의 경우 2001년의 비만율이 8.3%
인데 비해 2005년은 12.2%로 유의하게 증가하였으나(P = 0.011), 여자의 경우 2001년 비만율은 6.8%에서 2005년 8.1%
으로 의미 있는 증가는 관찰되지 않았다(P = 0.610).
2. 대사증후군과 각 항목별 유병률
2001년 조사결과, 10~18세 전체의 대사증후군 유병률은 10.3%이었으며, 성별로 남자는 13.1%, 여자는 7.2%로 조사되 었다. 2005년 조사결과는 전체 유병률은 9.5%이었고, 남자는 11.5%, 여자는 7.3% 이었다. 2001년과 2005년을 성별로 비교 하였을 때 남자, 여자 모두 대사증후군 유병률은 증가하였으 나, 의미 있는 차이는 관찰되지 않았다(남자 P = 0.521, 여자 P = 1.000).
대사증후군을 구성하는 5가지 항목들을 각각 2001년, 2005년
결과를 비교하였을 때, 남녀 모두 고혈압(high blood pressure),
고중성지방(elevated triglyceride), 낮은 HDL 콜레스테롤(low
Prevalence (%) 2001 2005 P* for 2001 and 2005,
boys
P* for 2001 and 2005,
girls Boys (n=667) Girls (n=621) Total (n=1288) Boys (n=479) Girls (n=420) Total (n=899)
Metabolic syndrome 13.1 (10.5-15.0) 7.2 (5.0-9.5) 10.3 (8.3-12.3) 11.5 (8.7-14.4) 7.3 (4.5-10.1) 9.5 (7.5-11.6) 0.521 1.000 Abdominal obesity 12.1 (9.2-14.9) 8.7 (6.3-11.1) 10.4 (8.5-12.3) 15.2 (11.7-18.7) 18.4 (14.2-22.6) 16.7 (14.0-19.4) 0.699 0.575 Elevated fasting glucose 9.4 (7.0-11.8) 5.8 (3.9-7.7) 7.6 (6.1-9.2) 0.5 (0.0-1.2) 0.2 (0.0-0.7) 0.4 (0.0-0.8) <0.001 <0.001
High blood pressure 34.7 (30.4-39.0) 26.7 (22.6-30.7) 30.8 (27.8-33.8) 15.5 (11.9-19.2) 8.5 (5.5-11.5) 12.3 (9.9-14.7) 0.015 0.042 High triglyceride 33.5 (29.4-37.6) 32.2 (28.2-36.2) 32.9 (30.0-35.7) 21.8 (17.9-25.6) 23.1 (18.8-27.5) 22.4 (19.5-25.3) 0.001 0.009 Low HDL-cholesterol 31.8 (27.8-35.8) 15.0 (12.1-17.9) 23.8 (21.2-26.4) 41.3 (36.6-46.1) 31.5 (26.5-36.4) 36.7 (33.3-40.2) <0.001 <0.001 Data in parenthesis are confidence intervals.
* Data calculated by chi-square test.
Abdominal obesity: ≥90th percentile for age and gender; high blood pressure: systolic or diastolic blood pressure ≥90th percentile for age, gender, and height; elevated fasting glucose: ≥110 mg/dL; high triglyceride: ≥110 mg/dL; low HDL-cholesterol: ≤40 mg/dL
Table 2. Prevalence of metabolic syndrome and risk factors in Korean children and adolescents aged 10-18yrs.
2001년 2005년
Age Boys (n=667) Girls (n=621) Total (n=1288) Boys (n=479) Girls (n=420) Total (n=899)
N, (%) (C.I.) * N, (%) (C.I.) * N, (%) (C.I.) * N, (%) (C.I.) * N, (%) (C.I.) * N, (%) (C.I.) * 10yrs 79, 12.3 (9.4-15.1) 80, 13.9 (10.9-16.9) 159, 13.0 (11.0-15.1) 62, 14.3 (10.7-17.8) 64, 14.0 (10.4-17.6) 126, 14.2 (11.6-16.7) 11yrs 97, 13.6 (10.9-16.3) 73, 12.6 (9.6-15.7) 170, 13.1 (11.1-15.1) 64, 12.4 (9.3-15.5) 60, 15.8 (11.8-19.8) 124, 14.0 (11.5-16.5) 12yrs 72, 10.3 (7.9-12.7) 76, 12.0 (9.3-14.7) 148, 11.1 (9.3-12.9) 61, 12.6 (9.5-15.8) 51, 11.5 (8.3-14.8) 112, 12.1 (9.9-14.4) 13yrs 99, 14.2 (11.3-17.0) 77, 13.5 (10.4-16.6) 176, 13.9 (11.8-15.9) 63, 13.7 (10.3-17.0) 57, 13.9 (10.2-17.6) 120, 13.8 (11.3-16.3) 14yrs 74, 11.9 (8.9-15.0) 70, 10.7 (8.2-13.2) 144, 11.4 (9.4-13.3) 64, 13.7 (10.0-17.3) 48, 11.5 (8.1-15.0) 112, 12.7 (10.2-15.2) 15yrs 79, 11.9 (9.3-14.6) 68, 10.3 (7.8-12.9) 147, 11.2 (9.3-13.0) 46, 8.9 (6.3-11.6) 44, 10.4 (7.3-13.5) 90, 9.6 (7.6-11.7) 16yrs 61, 9.6 (7.0-12.2) 61, 9.1 (6.8-11.3) 122, 9.3 (7.6-11.1) 55, 10.7 (7.7-13.7) 33, 7.3 (4.7-10.0) 88, 9.1 (7.1-11.2) 17yrs 56, 9.3 (6.7-11.9) 67, 10.6 (8.1-13.1) 123, 9.9 (8.1-11.8) 30, 6.0 (3.8-8.2) 38, 9.2 (6.0-12.4) 68, 7.5 (5.6-9.4) 18yrs 50, 6.9 (4.9-8.9) 49, 7.3 (5.2-9.3) 99, 7.1 (5.6-8.5) 37, 7.8 (5.1-10.4) 27, 6.2 (3.7-8.7) 64, 7.0 (5.2-8.9)
* Data in parenthesis are confidence intervals of the percentages.
Table 3. Prevalence of metabolic syndrome by age.
OR (C.I.) P - value
2001 Age 0.87 (0.79 ~ 0.96) 0.006
BMI 1.42 (1.33 ~ 1.51) <0.001
2005 Age 0.87 (0.77 ~ 0.99) 0.030
BMI 1.58 (1.45 ~ 1.72) <0.001
Leukocytes 1.33 (1.12 ~ 1.58) 0.001
Data calculated by multiple logistic regression analysis adjusted for gender, monthly income, family history of diabetes, hypertension, and coronary heart disease (including family history of stroke and dyslipidemia in the 2005 survey).
Table 4. Adjusted odds ratios of having metabolic syndrome using age and BMI, (including leukocytes in 2005) as independent variables in Korean children and adolescents aged 10-18yrs.
HDL-cholesterol)군은 2005년 조사결과 증가하였으나, 복부 미 만(abdominal obesity)군은 차이가 없었다(남자 P = 0.699, 여자 P = 0.575). 고혈당군(elevated fasting glucose)은 2001년에 비해 2005년에 남자 0.5%, 여자 0.2%로 줄었다(P < 0.001)(표2).
10세부터 18세 각 연령별로 대사증후군의 유병률은 표3과 같다.
3. 대사증후군에 관련된 변수
다중 로지스틱회귀분석을 이용하여 성별, 월소득 수준, 당뇨,
고혈압, 심혈관질환의 가족력을 보정하여 대사증후군과 관련된
변수들을 조사한 결과, 연령이 증가할수록 대사증후군은 감소하
였고(2001년 OR = 0.87 95% 신뢰구간 0.79 ~ 0.96, 2005년 OR
0 10 20 30 40 50 60
Percentage (%)
Boys
2001 2005
2001 5.1 25.6 54.5
2005 4 20.8 56.9
Normal Overweight Obesity
Figure 1-A
0 10 20 30 40 50
Percentage (%)
Girls
2001 2005
2001 3.2 10.7 40.5
2005 1.8 14.5 42.4
Normal Overweight Obesity
Figure 1-B
Figure 1. The prevalence of metabolic syndrome according to degree of BMI percentile in 10 to 18-year-old boys (figure 1-A) and girls (figure 1-B) (Korean National Health and Nutrition Examination Survey, 2001 and 2005). The prevalence of metabolic syndrome increased significantly with increasing severity of obesity. However, there was no significant difference in the prevalence of metabolic syndrome in the obesity group between the 2001 and 2005 surveys in both boys and girls.
= 0.87 95% 신뢰구간 0.77 ~ 0.99), 체질량지수(body mass index) 가 증가할수록 대사증후군은 증가하였다(2001년 OR = 1.42, 95%
신뢰구간 1.33 ~ 1.51, 2005년 OR = 1.58, 95% 신뢰구간 1.45 ~ 1.72). 2005년 조사에서는 2001년 조사에는 없었던 백혈구수 (leukocyte)가 새로 추가되었는데 연령, 체질량지수를 보정한 후 에도, 백혈구수가 증가할수록 대사증후군이 33% 증가하였다 (OR = 1.33, 95% 신뢰구간 1.12 ~ 1.58)(표4).
4. 비만도에 따른 대사증후군의 유병률
같은 연령, 성별로 BMI을 기준으로 과체중, 비만을 나누었 을 때, 남자의 대사증후군의 유병율은 그림 1-A와 같다. 2001 년 조사에서 대사증후군의 유병률은 정상군에서는 5.1%, 과체 중군에서는 25.6%, 비만군에서는 54.5%였고, 2005년 조사에서 는 각각 4.0%, 20.8%, 56.9%으로 비만군일수록 대사증후군의 유병률이 증가하였지만(P < 0.001), 2001년과 2005년의 비만군 에서의 대사증후군 유병률은 차이가 없었다(P = 0.475). 여자의 경우도 정상군에서 과체중, 비만군으로 갈수록 대사증후군의 유병률은 2001년, 2005년 모두 증가하였지만(P < 0.001), 2001 년, 2005년 조사에서 비만군에서의 대사증후군 유병률 차이는 없었다(P = 0.526)(그림 1-B).
고 찰
2001년과 2005년 국민건강영양조사를 분석한 결과, 10 ~ 18 세 사이의 한국 소아, 청소년의 대사증후군의 유병률은 2001년 10.3%, 2005년 9.5%이었다. 남녀로 구분해서 분석했을 때 남자
는 2001년 13.1%, 2005년 11.5%이었고, 여자는 2001년 7.2%, 2005년 7.3% 이었으며 남녀 각각 대사증후군의 유병률은 차이 가 없었다. 대사증후군의 구성요소를 살펴보았을 때 남녀 모두 복부비만 유병률은 차이가 없었지만, 높은 혈압군(high blood pressure), 저 HDL 콜레스테롤군은 2005년 조사에서 더 높았 으며, 고혈당군(elevated fasting glucose), 고중성지방군(high triglyceride)은 2005년 조사에서 낮게 관찰되었다. 비만도에 따 라 대사증후군의 유병률은 증가하였으며, 비만군에서 대사증후 군의 유병률 역시 2001년, 2005년 자료의 차이는 없었다. 또한 낮은 연령, 높은 BMI, 백혈구수 증가가 대사증후군 유병률에 관련성이 있었다.
2001년 국민건강영양조사를 이용한 국내 연구결과를 살펴
보면, 서민정 등
10)의 연구에서는 10~19세의 유병률은 7.1%,
남자는 9.2%, 여자는 7.1%로 본 연구의 10.3%(남자 13.1%, 여
자 7.2%)보다 낮게 보고하였고, Kim 등
15)의 2001년 보고 역
시 전체 9.2%(남자 12.5%, 여자 5.8%)로 본 연구와 차이를 보
였다. 이는 대사증후군의 항목 중에서 복부비만과 고혈압군
의 진단기준을 달리 적용하고 분석대상 연령이 다른 점에서
기인한 것으로 서민정 등
10)의 연구에서는 10 ~ 19세를 대상
으로, 허리둘레의 기준치를 전체 소아 표준치가 아닌 해당
표본에서 90 백분위수를 기준으로 하였고, 성별 연령별 기준
치의 기준으로 1998년 소아과학회 자료를 참고하였으며, Kim
등
15)의 연구에서는 12 ~ 19세를 대상으로, 산업자원부에서 실
시한 제5차 한국인 인체치수 사업결과를 기준
16)으로 복부비
만과 성별 연령별 기준치로 사용한 까닭이다. 또한 2가지 연
구 모두 한국인이 아닌 미국 소아의 정상 혈압치를 기준으로
사용한 반면
17), 본 연구에서는 질병관리본부와 대한소아과학
회에서 발표한 2007년 성장도표
13)를 사용하여 10 ~ 18세 사
이의 연령, 성별로 키, 몸무게, 복부둘레의 백분위수를 구하 였으며, 동시에 한국인 소아를 대상으로 정상혈압 참고치
14)를 적용하여 고혈압군을 나누었다는 점에서 기존 연구에 비 해 국내 소아의 표준값을 잘 반영했다고 할 수 있겠다. 특히 2007 한국 소아 청소년 성장도표는 과거의 실측치를 그대로 표준치를 사용하는 방식을 수정하여 선진적인 성장도표 제정 방식을 도입했다는 점에서 정확한 유병률 조사를 가능하게 했고, 1997년과 2005년에 측정된 원자료를 분석하여 통합했 기 때문에 2001년, 2005년의 대상군을 동시에 적용할 수 있 는 기준을 제공했다. 또한 기존 연구는 미국 고혈압 참고치 를 사용하였는데, 고혈압의 빈도는 인종에 따라 차이를 보이 는 것으로 알려져 있고, 미국의 자료에 포함된 동양계 인종 의 자료는 상대적으로 적다.
17-19)그러므로 인종의 구분이 되 어 있지 않은 미국 전체의 자료를 바로 우리나라 소아, 청소 년에게 적용하는 것은 적절하지 않은 것으로 보인다.
14)그런 의미에서 본 연구는 한국인의 정상 혈압 참고치를 사용했다 는 점에서 의의가 있겠다.
같은 소아 대사증후군 진단기준을 사용한 미국의 대규모 역학조사
7)를 보면 12 ~ 19세의 대사증후군 유병률은 4%, 비 만 청소년들은 30%인데 반해, 본 연구에서 우리나라 소아, 청소년의 대사증후군 유병률은 2001년 10.3%, 2005년 9.5%로 상대적으로 유병률이 높았다. 이는 직접 비교는 어렵지만, 고 중성지방혈증과 낮은 HDL 콜레스테롤군의 비율이 22.4 ~ 32.9%로 높았기 때문으로 생각된다. 이는 우리나라 성인에서 도 관찰되는 높은 중성지방과 함께 낮은 HDL 콜레스테롤과 비슷한 것으로
3), 중성지방 150 mg/dL, 저 HDL 콜레스테롤 40 mg/dL의 분별점 보다는 전체 집단의 백분위수로 분별점 (cut-off value)을 나누는 기준이 필요할 것으로 생각된다. 미 국은 국민건강영양조사를 바탕으로 혈중 지질의 분포를 표준 화해서 소아의 지질대사이상의 진단기준으로 사용하고 있지 만
20), 우리나라는 아직 소아의 중성지방, HDL 콜레스테롤의 참고치가 없다. 하지만, 향후 자료가 마련된다면 다른 기준을 적용해 유병률 조사가 가능하리라 생각된다.
2001년에 비해 2005년 조사결과를 보면 혈당수치가 낮아져 서 공복혈당이 110 mg/dL이상인 소아는 2001년 7.6%(여자 5.8%)에서 0.4%(여자 0.2%)로 줄었다. 저 HDL-콜레스테롤의 증가가 뚜렷해졌는데, 남자의 경우 2001년 23.8%(여자 15.0%) 에서 2005년 36.7%(여자 31.5%)로 증가하였다. 반대로 고중성 지방혈증은 2001년에 비해 줄었는데, HDL 콜레스테롤은 중 성지방과 역의 관계임을 감안하면 HDL의 감소가 두드러진 것으로 보인다. 이는 소아 청소년에서 건강하지 못한 식이와 활동량의 감소로 인한 생활습관의 변화 때문으로 생각된다.
2001년과 비교해서 새로운 성장도표를 기준으로 정의한 비
만군의 유병률은 남자는 8.4%에서 12.3%로 증가한 반면에(P
= 0.011), 여자는 6.8%에서 8.1%로 증가하였으나 통계적인 의 미는 없었다(P = 0.610).
성인에서 대사증후군은 고인슐린혈증, 인슐린저항성과 함께 저강도의 염증반응(low grade inflammation)으로 인해 심혈관 질환의 발생을 유발하는 것으로 알려져 있고, C-반응단백 (C-reactive protein), fibrinogen, 백혈구수(WBC)와 같은 염증매 개물질의 증가가 대사증후군 환자에서 관찰되었다.
21)2005년 자 료의 경우 백혈구수가 함께 측정되었는데, 소아에서도 성인처 럼 백혈구수가 높은 경우 대사증후군 유병률이 높게 관찰되는 것을 보여주었다.
22)이는 소아에서도 일찍부터 대사증후군에 해 당되면 낮은 정도의 염증반응에 노출되면서 향후 심혈관질환의 위험성이 커질 수 있음을 의미하는 것으로, 백혈구수 외 다른 염증반응물질과 관련성 연구가 필요할 것으로 생각된다.
비만도에 따라 대사증후군의 유병률은 증가되었으며, 비만 군의 대사증후군 유병률은 2001년(남자 54.5%, 여자 40.5%)과 2005년(남자 40.5%, 여자 42.4%)에 증가하였지만 통계적인 의 미는 없었다. 하지만, 2005년 조사에서 높은 혈당군이 적었다 는 점을 감안하면 실제로는 증가하는 경향으로 해설할 수 있 겠다. 또한 비만군에서의 대사증후군의 유병률이 50%에 달하 는 사실은 향후 대사증후군 예방에서 체중조절의 중요성을 보여준다.
본 연구는 국민건강영양조사를 바탕으로 한 단면연구(cross sectional study)인 까닭에 대사증후군의 인과관계를 밝히지 못 한 점에 한계가 있었고, 청소년기에서 중요한 성적발달단계를 고려하지 못한 점이 연구의 제한점으로 지적할 수 있겠다.
아직은 대사증후군을 가진 소아를 대상으로 한 대규모 연 구가 부족한 상황이라 대사증후군을 가진 소아 및 청소년들 이 성인기로 이행했을 때의 합병증에 대해 정확한 설명이 없 지만, 당뇨병과 조기 심혈관 질환으로 진행할 수 있는 고위
험상태
23,24)로 소아기와 청소년기의 대사증후군 예방과 관리가
중요하며, 향후 소아대사증후군과 성인 만성질환의 연관성과 발생에 관한 전향적인(prospective) 연구가 필요할 것으로 생 각된다.
요 약
연구배경
대사증후군은 복부비만, 고혈압, 혈당상승, 중성지방 상승,
HDL 콜레스테롤의 저하가 동반되는 질환으로, 인슐린저항성
을 특징으로 하는 심혈관질환 위험인자이다. 하지만 한국의
소아, 청소년을 대상으로 한 대사증후군 연구는 부족한 실정 이다. 따라서 본 연구는 최근 표준화된 한국 소아 성장도표 와 정상 혈압 참고치를 기준으로, 2001년과 2005년 국민건강 영양조사를 분석하여 한국인 소아 청소년의 대사증후군 유병 률과 그 경향성을 알아보고자 한다.
방 법
2001년과 2005년 국민건강영양조사에 참가한 10 ~ 18세의 소아를 대상으로 하였고, 2001년 조사에서 남자 667명, 여자 621명, 2005년 조사에서 남자 479명, 여자 420명의 설문조사, 검진자료를 분석하였다.
결 과
전체 대사증후군의 유병률은 2001년 자료에서는 10.3%(남자 13.1%, 여자 7.2%)였고, 2005년 자료에서는 9.5%(남자 11.5%, 여 자 7.3%)였으며, 2001년과 2005년의 차이는 없었다. 대사증후군 항목 중에는 중성지방 상승, HDL 콜레스테롤 저하가 다른 항목 에 비해 높은 유병률이 관찰되었고, 체질량지수가 증가함에 따 라(OR = 1.58, P < 0.001), 백혈구수가 증가함에 따라(OR = 1.33, P = 0.001), 다른 요인들을 보정한 후에도 대사증후군의 유병률 이 증가하였다.
결 론
한국 소아 청소년의 대사증후군 유병률은 2001년에는 10.3%, 2005년에는 9.5%로 조사되었다. 한국에서 소아의 대사증후군은 점점 증가하고 있으며 특히 비만아에서 대사증후군은 중요한 건강문제로 제기되고 있다. 따라서 소아기부터 대사증후군을 적극적으로 예방하고 치료하는 노력이 필요할 것으로 생각된다.
중심단어
대사증후군, 소아, 유병률, 비만
참고문헌
1. GM Reaven. Do high carbohydrate diets prevent the development or attenuate the manifestations (or both) of syndrome X? A veiwpoint strongly against. Curr Opin Lipidol. 1988;8(1):23-27.
2. Third report of the National Cholesterol Education Program
(NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (ATP III). 2002.
3. Korea Institute for Health and Social Affairs. Progress report on the national health and nutrition survey 2005. Seoul, South Korea. 2006.
4. Hwang JS. Type 2 diabetes mellitus and metabolic ndrome.
Korean J Pediatr. 2006;49(7):710-7.
5. Despres JP. The insulin resistance-dyslipidemia syndrome: the most prevalent cause of coronary artery disease? Cmaj. 1993;148(8):
1339-40.
6. Haffner SM, Valdez RA, Hazuda HP, Mitchell BD, Morales PA, Stern MP. Prospective analysis of the insulin-resistance syndrome (syndrome X). Diabetes. 1992;41(6):715-22.
7. Cook S, Weitzman M, Auinger P, Nguyen M, Dietz WH. Prevalence of a metabolic syndrome phenotype in adolescents: findings from the third National Health and Nutrition Examination Survey, 1988-1994. Arch Pediatr Adolesc Med. 2003;157(8):821-7.
8. Csabi G, Torok K, Jeges S, Molnar D. Presence of metabolic cardiovascular syndrome in obese children. Eur J Pediatr.
2000;159(1-2):91-4.
9. Srinivasan SR, Myers L, Berenson GS. Predictability of childhood adiposity and insulin for developing insulin resistance syndrome (syndrome X) in young adulthood: the Bogalusa Heart Study.
Diabetes. 2002;51(1):204-9.
10. Seo MJ, Seong JW, Sohn KJ, Ko BJ, Han JH, Kim SM.
Prevalence of the Metabolic Syndrome in Korean Children and Adolescents: Korea National Health and Nutrition Survey 2001.
J Korean Acad Fam Med. 2006;27(10):798-806.
11. Webber LS, Srinivasan SR, Wattigney WA, Berenson GS. Tracking of serum lipids and lipoproteins from childhood to adulthood. The Bogalusa Heart Study. Am J Epidemiol. 1991;133(9):884-99.
12. Vanhala M, Vanhala P, Kumpusalo E, Halonen P, Takala J. Relation between obesity from childhood to adulthood and the metabolic syndrome: population based study. Bmj. 1998;317(7154):319.
13. Moon JS, Lee SY, Nam CM, Choi JM, Choe BK, Seo JW, dt al.
2007 Korean National Growth Charts: review of developmental process and an outlook. Korean J Pediatr. 2008 Jan;51(1):1-25.
14. Lee CG, Moon JS, Choi JM, Nam CM, Lee SY, Oh K, et al.
Normative blood pressure references for Korean children and adolescents. Korean J Pediatr. 2008 Jan;51(1):33-41.
15. Kim HM, Kim DJ, Jung IH, Park C, Park J. Prevalence of the metabolic syndrome among Korean adults using the new International Diabetes Federation definition and the new abdominal obesity criteria for the Korean people. Diabetes Res Clin Pract.
2007;77(1):99-106.
16. Standards. AfTa. The fifth National Anthropometric Survey of Korea. Gyeonggi-do, Korea, Ministry fo Commerce, Industry and Energy, 2004 (Korean).
17. National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents. The Fourth Report on the Diagnosis, Evaluation, and Treatment of High Blood Pressure in Children and Adolescents. . Pediatrics. 2004;114:555-76.
18. National High Blood Pressure Education Program Working Group on Hypertension Control in Children and Adolescents. Update on the 1987 Task Force Report on High Blood Pressure in Children and Adolescents: a working group report from the National High Blood Pressure Education Program. . Pedicatrics. 1996;98:649-58.
19. Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, Jr., et al. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report. Jama. 2003;289(19):2560-72.
20. Hickman TB, Briefel RR, Carroll MD, Rifkind BM, Cleeman JI, Maurer KR, et al. Distributions and trends of serum lipid levels
among United States children and adolescents ages 4-19 years: data from the Third National Health and Nutrition Examination Survey.
Prev Med. 1998;27(6):879-90.
21. Sutherland JP, McKinley B, Eckel RH. The metabolic syndrome and inflammation. Metab Syndr Relat Disord. 2004;2(2):82-104.
22. Kim DJ, Noh JH, Lee BW, Choi YH, Chung JH, Min YK, et al.
The associations of total and differential white blood cell counts with obesity, hypertension, dyslipidemia and glucose intolerance in a korean population. J Korean Med Sci. 2008;23(2):193-8.
23. Laaksonen DE, Lakka HM, Niskanen LK, Kaplan GA, Salonen JT, Lakka TA. Metabolic syndrome and development of diabetes mellitus: application and validation of recently suggested definitions of the metabolic syndrome in a prospective cohort study. Am J Epidemiol. 2002;156(11):1070-7.
24. Lakka HM, Laaksonen DE, Lakka TA, Niskanen LK, Kumpusalo E, Tuomilehto J, et al. The metabolic syndrome and total and cardiovascular disease mortality in middle-aged men. Jama.
2002;288(21):2709-16.