Abstract : The therapeutic concentration maintenance of vancomycin has become an important concern due to emergence of vancomycin-intermediate and vancomycin-resistant Staphylococcus aureus, and it can be achieved through therapeutic drug monitoring (TDM) service. This study was designed to evaluate the usefulness of TDM service in Korean patients. Patients received TDM service between December 2002 and February 2005 in Korea University Anam Hospital were categorized into four groups. Three of these groups were based on modified doses of vancomycin after TDM service: group A, B and C had > 2 g/day, 2 g/day and < 2 g/day, respectively, and patients on dialysis belong to the fourth group D. Each group was evaluated in accordance with the guidelines suggested by Korean Society of Infectious Diseases and Korean Society for Chemotherapy. These guidelines that encourage TDM service include concomitant therapy with nephrotoxic agents, high dose vancomycin therapy, unstable renal function, dialysis, central nervous system infection, serious disease and neonate. Total 702 patients (412 males, 290 females, average 55.96 ± 16.97 years in age, 60.37 ± 11.37 kg in weight and 12.56 ± 11.23 days in vancomycin use) were retrospectively reviewed. The rate of group A who satisfied the guidelines was 58.7%(74/126): group B, 53.8%(120/223); group C, 76.0%(219/288); group D, 100%(65/65).
68.1%(478/702) of all patients satisfied the guidelines, and 68.2%(479/702) of patients were rec- ommended to modify vancomycin dose. The number of patients who met the guidelines or were recommended to modify vancomycin dose reached 85.3%(599/702) and, it can be concluded that TDM service is useful in majority of patients receiving vancomycin therapy.
[Key words]Vancomycin, Therapeutic drug monitoring
회원학술보고
Vancomycin TDM 유용성 평가
이현주, 김영미, 최형옥, 손장욱*, 김민자*
고려대학교 안암병원 약제팀, 감염내과*
The Usefulness of Therapeutic Drug Monitoring of Vancomycin
Hyun Joo Lee, Young Mi Kim, Hyung Ok Choi, Jang Wook Sohn*, Min Ja Kim*
Department of Pharmacy, Korea University Anam Hospital
and Division of Infectious Disease, Department of Internal Medicine, College of Medicine, Korea University*
Anam-dong 5Ga, Seongbuk-Gu, Seoul, 136-705, Korea
최근 vancomycin-resistant Staphylococcus aureus (VRSA), vancomycin-resistant ente- rococcus (VRE) 및 vancomycin intermediate resistant S. aureus (VISA) 등 vancomycin 내성 균의 출현으로 인하여1,2)vancomycin의 적정사용이 중요한 문제로 대두됨에 따라 유효혈중농도를 유지 함으로써 부작용을 최소화하고 치료효과를 극대화시 키기 위해 vancomycin Therapeutic Drug Monitoring (TDM)의 중요성이 커지고 있다.
아직 TDM은 국내의 일부 의료기관에서만 시행되 어 보편성이 미흡할 뿐 아니라3)TDM 시행 여부 또 는 시행 기준에 대하여 논란이 되고 있다. 이에 고려 대학교 안암병원에서의 vancomycin TDM 현황을 보고하고, vancomycin TDM 시행 환자들을 대한 감염학회 및 대한화학요법학회에서 제시한 van- comycin TDM 권장지침에 근거하여 평가한 후 vancomycin TDM의 유용성을 살펴보고자 한다.
방 법
고려대학교 안암병원에 입원하여 2002년 12월부 터 2005년 2월까지 vancomycin TDM을 실시한 환자 841명 중 vancomycin 투여일수 3일 이하 82 명, non steady state 26명, 16세 이하 31명 등 평 가가 불가능한 환자 139명(207건)을 제외한 702명 (2,136건)을 대상으로 하였으며 환자의 성별, 연령, 신장, 체중, 검사실 소견 (serum creatinine, BUN, WBC, 균배양검사결과 등), 체온, Intake/Output, vancomycin 투여량 및 투여사유, 채혈시각, van- comycin 농도, 병용약물 및 기저질환 등을 후향적 의무기록을 통하여 조사하였다.
본원에서는 vancomycin을 제한항균제로 분류하
여 감염내과의 승인을 얻은 경우에만 사용하도록 되 어있다4). Vancomycin 처방 3일마다 처방전달시스 템의 권고창을 통하여 TDM 시행를 알려주고 의사가 TDM 시행에 동의하는 경우 TDM이 시행된다.
Vancomycin은 생리식염수 100 ㎖에 용해되어 60 분 이상 정맥주입으로 투여되며 최고농도를 위한 채 혈은 1시간의 투여가 종료된 후 1시간, 최저농도를 위한 채혈은 투여직전에 행하였다. Vancomycin의 농도는 진단검사의학과에서 형광편광면역측정법 (fluorescence polarization immunoassay, TDx, Abbott社, sensitivity=2.0 ㎍/㎖)으로 분석 하였다. 특별한 사유가 있는 경우를 제외하고는 최고 농도는 ≤50 ㎍/㎖, 최저농도 5~15 ㎍/㎖가 되도록 vancomycin TDM을 시행하였으며 약동학적 매개 변 수 및 예 상 농 도 는 Abbott社 의 프 로 그 램 (ABBOTTBASE Pharmacokinetic Vancomycin System, version1,10)을 이용하여 계산하였다.
TDM 시행 후 vancomycin 권장량에 따라 1일 2 g 이상으로 증량한 환자들은 group A, 상용량 1일 2 g을 유지하는 환자들은 group B, 1일 2 g 이하로 감량한 환자들은 group C로 분류하였고 신기능 저 하로 투석을 시행하는 환자는 group D로 분류하였 다. 각 group을 대한감염학회 및 대한화학요법학회 에서 제시한 vancomycin TDM 권장지침(Table 1) 에 근거하여 TDM의 적정성을 평가하였다. 권장지침 중에서 High dose vancomycin 치료를 받는 경우 의 항목은 TDM 시행 전 vancomycin 2 g/day의 상용량 이상 투여 받는 환자로 정의하였고 신장기능 이 빠르게 변하는 경우의 항목은 vancomycin 투여 기간 동안 환자의 기저질환이나 상태 등 여러 요인에 의해 신기능이 불안정하여 SCr이 0.4 mg/dL 이상 증가 또는 감소가 있었던 경우로 정의하였다.
Table 1. Guideline of vancomycin TDM suggested by Korean Society of Infectious Diseases and Korean Society for Chemotherapy
다른 nephrotoxic agent 치료를 같이 받는 경우 high dose vancomycin 치료를 받는 경우 신장기능이 빠르게 변하는 경우
투석을 하는 경우
중추신경계 감염환자에서 vancomycin을 사용하는 경우
중환 또는 치료 실패환자에서 적절하게 약을 사용하고 있는지 확인하고자 할 경우 신생아에 vancomycin을 투여하는 경우
또한 CLcr 60 ㎖/min/1.73 ㎡ 이상의 환자들을 대상으로 vancomycin TDM 시행 후 용량조절 여부 를 조사하였으며, 신기능을 40≤CLcr<60, 60≤
CLcr<80, 80≤CLcr<100 및 CLcr>100으로 나 누어 각 신기능 범위별로 TDM을 통해 조절된 van- comycin 용량을 조사하였다.
결 과
대상환자 702명 중 남자 412명(58.7%), 여자 290 명(41.3%)이었고, 평균연령은 55.96 ±16.97세, 평 균체중은 60.37 ±11.37 kg이었으며, vancomycin 평균 투여일수는 12.56 ±11.23일이었다. 각 group 별 환자분포는 group A 126명(17.9%), group B 223명(31.8%), group C 288명(41.0%) 그리고 group D 65명(9.3%, 지속적 정정맥 혈액여과 11명,
혈액투석 34명, 복막투석 20명)이었다.
Vancomycin 투여량이 >2 g/day, 2 g/day, <2 g/day인 group A, B 및 C의 평균체중은 각각 66.55 kg, 61.18 kg, 56.53 kg이었고, 평균연령은 각각 38.40세, 53.43세, 64.17세였다. 대상환자의 기저질환으로는 암 21.7%, 대뇌혈관질환 10.0%, 만 성신부전증 9.8% 등이며, vancomycin 투여사유로 는 폐렴이 31.2%로 가장 많았고 만성중이염 17.4%, 수술 후 창상감염 16.4%, 호중구감소성 발열 10.7%
순이었다(Table 2).
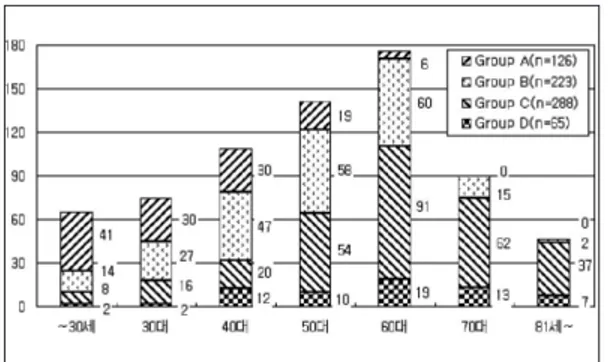
연령대별로 각 group의 분포를 보면 group A는 연령대가 낮을수록, group C는 높을수록 환자수가 더 많이 분포한다(Fig. 1).
TDM 권장대상에 따른 적정성 평가 결과를 항목별 로 살펴보면 Table 3과 같다. Furosemide, aminoglycosides, amphotericin B 등 다른
Table 2. Characteristics of the Patients
Vancomycin dose
Group A (n=126)
Group B (n=223)
Group C (n=288)
Group D
(n=65) Total
n=702
>2 g/day 2 g/day <2 g/day (dialysis)
Sex
(M/F) 95/31 136/87 143/145 38/27 412(58.7%)/
290(41.3%) Age
(years)
38.40
± 12.93
53.43
± 13.69
64.17
± 14.80
62.31
± 14.85
55.96
± 16.97 Body Weight
(kg)
66.55
± 11.83
61.18
± 9.00
56.53
± 10.23
62.63
± 15.62
60.37
± 11.37 Duration
(day)
12.83
± 12.29
14.52
± 14.22
12.38
± 8.47
6.11
± 2.69
2.56
± 11.23 mean dosage
(g/day)
2.79
± 0.49 2.0 1.20
± 0.34 -
Indication
COM* 34 Pneumonia 29 Neutropenic fever 27
COM* 63 Post op wound infection 55 Pneumonia 48
Pneumonia 120 Post op wound infection 42 Urinary Tract Infection 34
Pneumonia 22 Blood stream infection 16 Peritonitis 12
Pneumonia 219 COM* 122 Post op wound infection 115
Underlying disease
Cancer 38 Surgical injury 17 CVD 15
Cancer 49 Surgical injury 28 CVD 24
Cancer 64 CVD 30 Diseases of diges- tive system 30
Renal failure 65 Diseases of diges- tive system 7 Cardiovascular diseases 4
Cancer 152 CVD 70 Surgical injury 68
* Chronic Otitis Media Cerebrovascular diseases
nephrotoxic agent 치료를 같이 받는 경우가 group A에 서 50.0%(63명 ), group B에 서 44.4%(99명) 등 전체의 53.3%(374/702)가 해당되 었다. High dose vancomycin 치료를 받는 경우에 해당하는 환자는 없었으며 group A의 경우 TDM을 통하여 2 g/day 이상 증량이 권고된 경우였다. 신장 기능이 빠르게 변하는 경우는 평가 가능했던 550명 의 환자 중 93명이 해당되었다. 그 외 투석을 하는 경우가 9.3%, 중추신경계 감염 환자에서 van- comycin을 사용하는 경우가 5.0%, 중환 또는 치료 Fig. 1. distribution of patients by age group
Vancomycin dose
Group A (n=126)
Group B (n=223)
Group C (n=288)
Group D
(n=65) Subtotal (% of total)
>2 g/day 2 g/day <2 g/day (dialysis) 다른 nephrotoxic agent 치료를 같이 받는 경우
Furosemide 41 70 156 20 287
Aminoglycosides 30 45 59 9 143
Amphotericin B 15 15 21 2 53
Cyclosporin 6 1 3 1 11
Ganciclovir 0 1 2 1 4
Cisplatin 1 1 0 0 2
subtotal* 63 99 185 27 374
(53.3%)
신장기능이 빠르게 변하는 경우 n=105 n=166 n=279 -
0.4mg/dL 이상 증가 4 13 63 - 80
0.4mg/dL 이상 감소 1 0 12 - 13
subtotal 5 13 75 - 93
(13.2%) 투석을 하는 경우
0 0 0 65 65
(9.3%) 중추신경계 감염환자에서 vancomycin을 사용하는 경우
12 13 10 0 35
(5.0%) 중환 또는 치료 실패환자에서 적절하게 약을 사용하고 있는지 확인하고자 할 경우
36 50 125 30 241
(34.3%) Total
(% of each group)
74 (58.7%)
120 (53.8%)
219 (76.0%)
65 (100.0%)
478 (68.1%)
* the number of patients administered more than one nephrotoxic drug in each group the number of patients evaluated serum creatinine, total 550
Table 3. Result of Evaluation Based on The Guideline of Vancomycin TDM
실패환자에서 적절하게 약을 사용하고 있는지 확인 하고자 할 경우는 34.3%이었다.
이상의 결과에서 대한감염학회 및 대한화학요법학 회에서 제시한 TDM 권장지침에 해당하는 환자는 478명으로 68.1%에 해당하였으며 group별 분포는 group A가 15.5%(74/478), group B가 25.1%(120/478), group C가 45.8%(219/478), group D가 13.6%(65/478)로 나타났다. TDM 권장 지침에 해당하는 환자들의 항목별 분포를 살펴보면 nephrotoxic agent 치료를 같이 받는 경우가 78.2%(374/478)로 가장 많았으며 중환 또는 치료 실패환자에서 적절하게 약을 사용하고 있는지 확인 하고자 할 경우 50.4%(241/478), 신장기능이 빠르 게 변하는 경우가 19.5%(93/478) 순이었다. TDM을 통하여 용량조절이 시행된 환자는 479명으로 68.2%였으며 이 중 TDM 권장지침에 해당하는 환자
는 74.7%(358/479)였고, 권장지침에 해당되지 않는 환자는 25.3%(121/479)이었다. 따라서 TDM 권장 지침에 해당되거나 TDM을 통하여 용량조절이 있었 던 환자는 599명으로 85.3%에 이르는 환자에서 TDM이 유용했던 것으로 나타났다.
Creatinine clearance 60 ㎖/min/1.73 ㎡ 이상 의 환자 480명 중에서 group A 및 C에 해당하는 56.9%(273/480)의 환자에서 TDM을 통해 증량 또 는 감량의 용량조절이 있었다(Table 4).
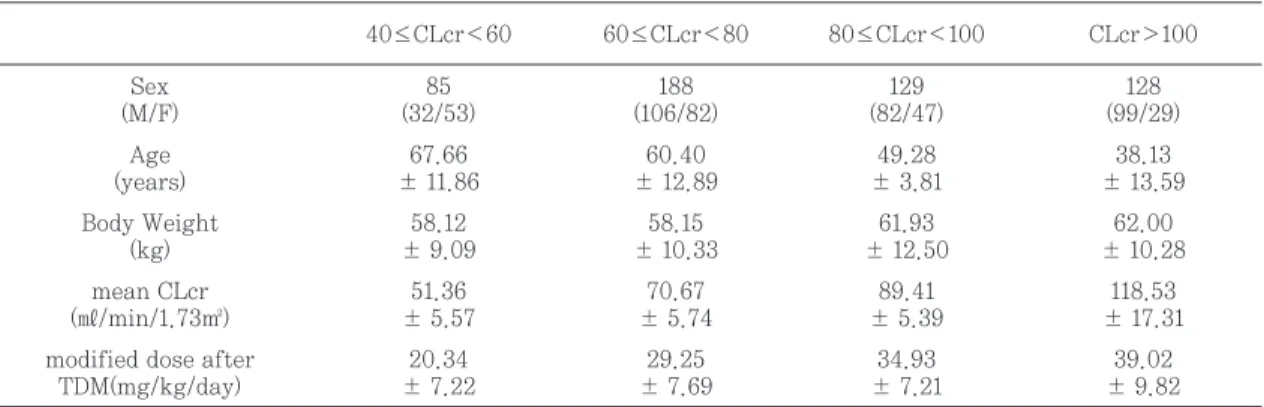
대상환자 중 CLcr ≥40 ㎖/min/1.73 ㎡이고, vancomycin 투여기간 동안 신기능이 안정적이었으 며 steady state에서 TDM이 시행된 환자 530명을 CLcr에 따라 분류하였다. 40≤CLcr<60 환자의 경 우 조절된 용량은 20.34 ± 7.22 mg/kg/day, CLcr>100 ㎖/min/1.73 ㎡ 환자의 경우 39.02 ± 9.82 mg/kg/day로 나타났다(Table 5).
Vancomycin dose
Group A Group B Group C
Total
>2 g/day 2 g/day <2 g/day
60≤CLcr<80 11 94 99 204
80≤CLcr<100 38 71 27 136
CLcr>100 77 42 21 140
Total 126 207 147 480
Table 4. The number of The Patients≥CLcr 60 ㎖/min/1.73 ㎡(Cockroft & Gault formula)
Table 5. Characteristics of the Patients according to Creatinine Clearance(n=530)
40≤CLcr<60 60≤CLcr<80 80≤CLcr<100 CLcr>100
Sex (M/F)
85 (32/53)
188 (106/82)
129 (82/47)
128 (99/29) Age
(years)
67.66
± 11.86
60.40
± 12.89
49.28
± 3.81
38.13
± 13.59 Body Weight
(kg)
58.12
± 9.09
58.15
± 10.33
61.93
± 12.50
62.00
± 10.28 mean CLcr
(㎖/min/1.73㎡)
51.36
± 5.57
70.67
± 5.74
89.41
± 5.39
118.53
± 17.31 modified dose after
TDM(mg/kg/day)
20.34
± 7.22
29.25
± 7.69
34.93
± 7.21
39.02
± 9.82
TDM을 통한 용량조절은 대부분 수용되어 94.6%
환자에서 부작용이 발현되지 않았으나 신기능 저하 2.7%(19/702), 약인성 발열 2.0%(14/702), 기타 0.7%(5/702) 등 5.4%의 환자에서 vancomycin에 기인하는 것으로 추정되는 부작용이 있었다.
고찰 및 결론
1950년대 말부터 사용되기 시작한 vancomycin은 methicillin resistant Staphylococcus Aureus (MRSA) 출현으로 그 사용이 증가되고 있으며 이에 대한 TDM의 필요성에 대해서도 논란이 되어왔다.
TDM이 대부분의 환자에서 필요하지 않다는 주장5) 이 있었던 반면 TDM을 통하여 vancomycin 투여일 수 및 재원기간을 단축시키고 vancomycin 관련 신 부전을 예방할 수 있다는 연구6)와 환자간 개체차가 크므로 정상 신기능의 환자에게도 필요하다는 연구 도 있었다7).
국내의 연구는 아직 미미하나 우리나라 사람들을 대상으로 한 Bayesian 방법 또는 CAPCIL의 sin- gle-point linear 방법을 이용한 vancomycin의 약동학적 연구8,9)와 TDM을 통하여 감량한 경우 얻 어지는 경제적인 이익에 관한 연구10)에서 우리나라 사람의 vancomycin 약동학적 변수가 외국인의 것 과 차이가 있어 외국의 프로그램으로 예측하는 경우 오류가 있을 수 있으므로 한국인의 vancomycin 약 동학적 변수가 확립되어져야 하고 적절한 치료와 경 제적인 투여를 위해서는 TDM을 통하여 용량조절이 필요하다고 역설하였다.
Vancomycin은 투여량의 대부분이 신배설되는 약 물로서 신기능에 가장 큰 영향을 받는다11). 따라서 신기능 변화가 있는 경우 체내의 vancomycin 농도 도 변화가 있게 되므로 TDM을 통한 용량조절이 있 어야 하며 이 연구에서 사용된 TDM 권장지침 역시 이와 관련된 항목으로 구성되어져 있다. 그러나 이 지침에 의해 권장대상에 해당되지 않아서 TDM을 시 행하지 않았다면 권장대상에 해당되지 않는 van- comycin <2 g/day 투여군의 24.0%와 >2 g/day 투여군의 41.3%는 vancomycin 독성 또는 잠재적 인 치료실패 및 내성발현의 위험성을 갖고 있었다.
신기능에 따른 vancomycin 용량설정에 관한 연구
들12,13)이 있었는데, 이 중 Matzke et al.12)의
nomogram에 의하면 CLcr 60 ㎖/min일 때 초기용 량 25 mg/kg/day 투여 후 유지용량은 19 mg/kg/
day였다. 이번 연구에서의 vancomycin의 권장용 량을 신기능에 따라 분류하였을 때 40≤CLcr
<60(㎖/min/1.73 ㎡)인 85명의 환자에서 권장된 vancomycin 용량은 20.34 ±7.22 mg/kg/day였 고 배 등의 연구10)에서는 TDM 시행으로 13명의 40
≤CLcr<60 ㎖/min 환자에게 추천된 용량은 16.3
± 10.25 mg/kg/day였다. 그러나 vancomycin은 환자마다 개체차가 크고 아직 한국인의 van- comycin 약동학적 변수가 확립되어 있지 않으므로 신기능에 따른 용량을 정하여 투여하기보다는 환자 개개인의 상태를 고려한 TDM을 실시하여 용량을 조 절하여야 할 것이다.
최근 낮은 vancomycin의 농도에 대해 내성을 나 타내며 실험실적 검출도 어려워 glycopeptide 항생 제 치료 실패의 원인이 되는 VISA와 heterogenous VISA와 같은 내성균이 보고되고 있으며 이는 van- comycin의 장기 투여와 낮은 농도가 vancomycin 에 대한 감수성 저하의 원인으로 생각되고 있다14). 이번 연구에서도 >2 g/day 투여군의 만성중이염 환자 34명과 폐렴 환자 29명의 경우 이들의 평균 CLcr는 각각 96.72와 111.10 ㎖/min/1.73 ㎡였으 며 이에 따른 vancomycin clearance도 크기 때문 에 치료농도 유지를 위해 상용량 이상의 van- comycin 투여가 필요하였던 것으로 생각된다. 또한 호중구감소성 발열 환자 27명과 중추신경계감염 환 자 11명도 상용량 이상 투여해야 했는데 이는 항암제 투여로 인해 수액을 과량투여받았거나 감염부위를 고려할 때 높은 농도를 유지해야 하는 상황 때문이었 다. 이들은 TDM을 실시하여 상용량 이상 증량이 권 고된 경우로서 TDM이 내성균의 출현을 예방하고 유 효혈중 농도를 유지하기 위한 효과적인 방법이라 할 수 있겠다.
이번 연구결과에서 vancomycin 투여 환자 중 TDM 권장지침에 해당하는 환자는 68.1%였고, TDM을 통하여 용량조절이 있었던 환자는 68.2%로 전체 환자의 85.3%(599명)에서 TDM이 유용한 것
으로 나타났다. 또한 CLcr 60 ㎖/min/1.73 ㎡ 이상 의 환자들 중 56.9%에서 TDM을 통한 증량 또는 감 량의 용량조절이 있었음을 볼 때, vancomycin TDM은 권장지침에 따른 권장대상 환자뿐만 아니라 vancomycin을 투여하는 대부분의 환자들에서 실시 되어져야 할 것으로 사료된다.
참고문헌
1. Appelbaum PC: The emergence of van- comycin-intermediate and vancomycin- resistant Staphylococcus aureus. Clin Microbiol Infect 12(Suppl. 1):16~23(2006) 2. Kim HB, Lee YS, Kim BS, Cha JO, Kwon
SU, Lee HJ, Suh JT, Rheem I, Kim JM, Shin BM, Kim MN, Lee K, Lee CS, Kim EC, Oh MD, Choe KW: Prevalence and clinical implications of Staphylococcus aureus with a vancomycin MIC of 4 microg/ml in Korea. Microb Drug Resist.
12(1):33~8(2006)
3. 보건복지부급여 65720~367(1999년 10월 13일) 4. 고려대학교 안암병원 원내 항균제 지침
5. Freeman CD, Quintiliani R, and Nightingale CH: Vancomycin therapeutic drug monitoring: is it necessary? Ann Pharmacother. 27(5):594~8(1993)
6. Welty TE, Copa AK: Impact of Vancomycin Therapeutic Drug Monitoring on Patient Care. Ann Pharmacother.
28:1335~9(1994)
7. Tobin CM, Darville JM, Thomson AH, Sweeney G, Wilson JF, MacGowan AP, White LO: Vancomycin Therapeutic Drug Monitoring: Is There a Consensus View?
The Results of a UK National External
Quality Assessment Scheme(UK NEQAS) for Antibiotic Assays Questionnaire. J Antimicrob Chemother 50:713~8(2002) 8. 송영구, 김혜경, 노은경, 이서영, 안보숙, 김정
호, 박민수, 윤희정, 김준명: 한국인에서 Vancomycin의 치료적 약물농도 평가. 감염과 화학요법 36:311~8(2004)
9. 위성헌, 김상일, 김양리, 배성미, 홍경자, 라현 오, 강문원: Vancomycin의 치료적 약물농도 측정. 감염 32:141~7(2001)
10. 배성미, 안혜림, 홍경자, 나현오, 조혜경: 반코 마이신의 임상약동학 모니터링 서비스에 대한 임상적 및 경제적 손익의 평가. 한국임상약학 회지 11:1~6(2001)
11. William E. E., Jerome J. S., William J.
J.: Applied Pharmacokinetics-Principles of Therapeutic Drug Monitoring. 3rd ed., ch.15, Applied Therapeutics, Inc.
12. Matzke GR, McGory RW, Halstenson CE, Keane WF: Pharmacokinetics of van- comycin in patients with various degrees of renal function. Antimicrob Agents Chemother. 25(4):433~7(1984)
13. Moellering RC Jr, Krogstad DJ, Greenblatt DJ. Vancomycin therapy in patients with impaired renal function: a nomogram for dosage. Ann Intern Med.
94(3):343~6(1981).
14. Howden BP: Recognition and manage- ment of infections caused by van- comycin-intermediate Staphylococcus aureus (VISA) and heterogenous VISA (hVISA). Intern Med J. Suppl 2:S136~40(2005)