서 론
지역획득폐렴은 소아 사망의 중요한 원인 중 하나이다. 2011년 자 료에 따르면 전세계적으로 한 해 동안 130만 명의 어린이가 폐렴으 로 사망했고, 이 중 특히 2세 미만이 80% 이상을 차지하였다.1 WHO는 전세계적으로 매해 1억 5천 6백만 어린이가 새로 폐렴에 이환되고, 지역사회에서 발생한 폐렴의 7%–13%가 입원을 요할 정 도의 위중한 폐렴이 되며, 5세 미만 소아에서 전체사망의 약 19%가 폐렴이 원인이라고 보고하였다.2 성인의 지역획득폐렴에 대한 가이 드라인을 적용하면서 이환율과 사망률이 감소하는 결과를 경험한 후에 2011년 미국소아감염학회와 미국감염학회는 소아에서도 지 역획득폐렴 가이드라인을 발표하였다.3,4 국내는 2003년 7가 폐구 균 단백결합백신이 도입되고 2010년 10가와 13가 백신까지 도입되 어 널리 접종되면서 소아폐렴의 발생률과 양상 등에 변화가 있을 것으로 예상되나 이에 대한 연구는 부족한 실정이다. 이 원고에서 는 최근 국내 소아 폐렴에 대한 연구 현황, 그리고 2011년 미국소아 감염학회(Pediatric Infectious Diseases Society)와 미국감염학회 (Infectious Diseases Society of America)에서 발표한 3개월 이상
소아의 지역획득폐렴 가이드라인4을 주로 참조하여 국내의 실정에 적합한 소아 지역획득폐렴의 검사와 치료를 제시하고 폐구균백신 접종이 소아 폐렴에 미치는 영향을 살펴보고자 한다.
국내 소아 폐렴 연구 현황
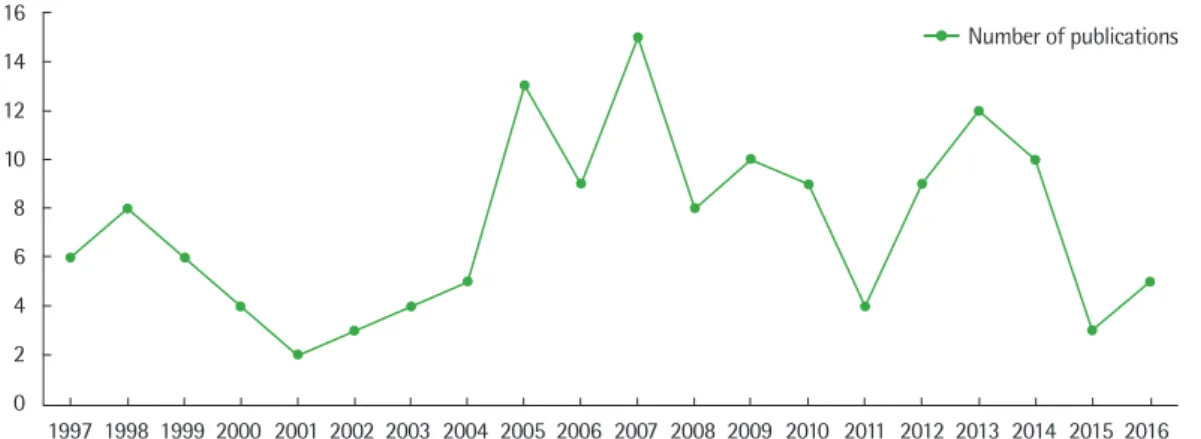
1997년부터 2016년까지 지난 20년간 국내 자료로 이루어진 소아 폐렴에 대한 논문은 모두 144편이었다(Fig. 1). 그 중에서 Korea Ci- tation Index (KCI) 논문이 107편(원저 74편)이었고, Science Citation Index (Expanded) (SCI(E))논문이 37편(원저 31편)이었다. KCI논문 은 대한 소아알레르기 호흡기학회/대한천식알레르기학회와 대한 감염학회에서 발표한 논문이 대부분이었는데 대한 소아알레르기 호흡기학회, 대한천식알레르기학회에서 발행한 논문이 59편, 대한 감염학회에서 발행한 논문이 38편이었고(Fig. 2), 대한소아과학회 논문이 8편, 대한진단검사의학회 논문이 2편이었다. 144편의 논문 중 마이코플라즈마 폐렴에 대한 논문이 69편으로 절반 가까이 (47.9%)를 차지하였고, 그 외에는 바이러스 폐렴에 대한 검사, 임상 양상 등에 대한 논문이 많았고 세균성 폐렴에 대한 논문은 드물었 Allergy Asthma Respir Dis 5(4):177-184, July 2017 https://doi.org/10.4168/aard.2017.5.4.177 REVIEW
Correspondence to: Jeong Hee Kim https://orcid.org/0000-0002-7054-8552
Department of Pediatrics, Inha University Hospital, 27 Inhang-ro, Jung-gu, Incheon 22332, Korea Tel: +82-32-890-2843, Fax: +82-32-890-2844, E-mail: [email protected]
Received: March 1, 2017 Revised: April 13, 2017 Accepted: April 15, 2017
© 2017 The Korean Academy of Pediatric Allergy and Respiratory Disease The Korean Academy of Asthma, Allergy and Clinical Immunology This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License
국내 소아 지역획득폐렴의 치료
전유훈,1 김정희2
1한림대학교 동탄성심병원 소아청소년과, 2인하대학교병원 소아청소년과
Treatment of community-acquired pneumonia in Korean children
You Hoon Jeon,1 Jeong Hee Kim2
1Department of Pediatrics, Hallym University Dongtan Sacred Heart Hospital, Hwasung; 2Department of Pediatrics, Inha University Hospital, Incheon, Korea
Community-acquired pneumonia is the leading cause of pediatric morbidity and mortality. However, there is a lack of data on the epidemiology of pneumonia in Korean children. In this review, we aimed to summarize pneumonia studies in Korea and suggest di- agnostic methods and treatment for Korean children who were referred based on the foreign guidelines for pediatric community- acquired pneumonia. A Korean guideline for pediatric pneumonia in tune with domestic circumstances is needed. (Allergy Asthma Respir Dis 2017;5:177-184)
Keywords: Pneumonia, Child, Korea
다. 최근 수년간은 macrolide 내성 마이코플라즈마 폐렴(macrolide resistant Mycoplasma pneumoniae; MRMP)에 대한 논문이 대부 분이었다.
2012년 1년 동안 전국의 응급실 146 곳을 방문한 18세 이하 소 아·청소년 환자 중에서 진단명이 폐렴인 환자 38,415명을 조사한 논문에서는 1세 미만이 18%, 1–3세가 54.4%, 4–6세 16.8%, 7–12세 7.4%, 13–18세 연령은 3.4%를 차지하고 있었다. 이들 환자 중 43.5%
가 입원하였고, 2.6%는 중환자실 치료를 받았으며, 사망률은 0.02%
였다.5 2006–2008년까지 단일 기관에서 발생한 대·소엽성 폐렴의 원인균과 임상 양상에 대한 논문이 2009년 소아알레르기 호흡기 학회지에 발표되었으며 이 논문의 결과에 따르면 대·소엽성 폐렴 의 원인으로 마이코플라즈마가 50.7%, 세균이 5.9%, 바이러스가 2.1%, 병합감염이 5.9%였다. 세균 중에서는 Streptococcus pneu- moniae가 88.9%로 가장 많았고 Klebsiella pneumoniae, Staphylo- coccus aureus가 각각 7.3%, 3.7%를 차지하였다.6 2008년 12월부터 2013년 9월까지 단일 기관에서 발생한 소아 괴사성 폐렴 19예 중 균 분석이 가능했던 환자는 9명(47.4)이었고 마이코플라즈마가 6명
(31.6%), S. pneumoniae 3명(15.8%), S. aureus 1명(5.3%)이었다.7 Haemophilus influenzae type b (Hib) 백신, 폐구균 백신의 광범위 한 도입으로 세균성 폐렴 자체가 감소하기도 했지만 소아의 특성상 객담검체를 얻기가 쉽지 않은 점이 세균성 폐렴의 원인균이나 역학 에 대한 자료가 없는 이유일 것이다. 소아에서 흔한 바이러스 폐렴 이나 하기도 감염에 대해서는 원인 분석에 대한 논문들이 여러 편 있었다. 특히 다중 역전사 중합연쇄반응(multiplex reverse tran- scription-polymerase chain reaction)이 호흡기 바이러스 검사에 널리 이용되면서 결과들이 많이 보고되었다. 2005년 1년 동안 천안 지역 단일기관에서 검사한 폐렴의 원인바이러스는 adenovirus (37.9%)가 가장 많았고, respiratory syncytial virus (RSV) (29.6%), parainfluenza virus (21.9%) 순이었다.8 2000년 6월부터 2001년 6월 까지 서울과 마산 두 지역에서 조사한 결과에 따르면 소아폐렴의 원인 바이러스로 서울은 adenovirus, 마산지역은 RSV가 가장 많 이 검출되어 지역별로 차이가 있었다.9 2010년 5월부터 2011년 4월 까지 부산에서 조사한 자료에서는 폐렴의 가장 흔한 원인 바이러 스로 RSV가 67.7%를 차지하였다.10 2002년 10월부터 2006년 7월까 Fig. 1. Number of publications about pediatric pneumonia in Korea depending on calendar year.
Fig. 2. (A) Number of publications on pneumonia in Korean children according to Korea Citation Index (KCI) or Science Citation Index (Expanded) (SCI(E)), (B) Number of papers about pneumonia in Korean children published by Allergy, Asthma and Respirator Diseases or Pediatric Infection and Vaccine during past 20 years.
16 14 12 10 8 6 4 2 0
1997 1998 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 2015 2016 Number of publications
80 70 60 50 40 30 20 10
0 KCI SCI(E)
Original article Case report Review article
A 45 40 35 30 25 20 15 10 5
0 Allergy, Asthma and Respiratory Diseases Pediatric Infection and Vaccine Original article Case report
B
지 삼성서울병원에 급성 하기도염으로 입원하여 호흡기 바이러스 배양검사를 시행했던 환자 3,854명을 조사하였을 때는 parainflu- enza virus type 3가 32.3%로 가장 많았고, RSV 29.6%, adenovirus 14% 순이었다. 급성 하기도염 중 폐렴을 가장 많이 일으키는 바이 러스도 parainfluenza virus type 3 (35.5%), 두 번째가 RSV (23.1%) 이었으며, 모세기관지염을 가장 많이 일으키는 바이러스는 RSV로 55.7%를 차지하였다. 이 자료에 이전에 조사하였던 결과를 더하여 1996년부터 2006년까지 10년간의 유행 양상을 조사했을 때 para- influenza virus type 3는 5월부터 7월에 뚜렷이 유행하는 양상을 보 였으며, RSV는 10월부터 1월까지 유행하였고, adenovirus는 통년 형으로 고루 분포하였다.11 각각의 호흡기 바이러스는 매년 유행의 정도와 발생 시기의 변화를 조금씩 보이고 있어 유행하는 바이러 스의 발생 현황을 파악하는 것이 바이러스폐렴 환자의 치료와 관 리에 중요하다. 최근 질병관리본부 홈페이지에서는 호흡기바이러 스 주간발생정보를 고시하고 있다.
소아에서는 Mycoplasma pneumoniae가 지역획득 폐렴의 중요 한 원인균이며 항마이코플라즈마 항체 측정으로 비교적 용이하게 원인균을 진단할 수 있어 이에 대한 연구가 비교적 많았으며 특히 최근 macrolide 내성균주가 유행하면서 이에 대한 논문들이 많이 나오고 있다. 국내에서 마이코플라즈마 폐렴은 3–4년을 주기로 유 행이 되었는데 최근의 유행이 있었던 2003년, 2006년, 2011년을 비 교해 보면 2003년과 2006년에 마이코플라즈마 폐렴의 호발 연령은 3–6세이었던 것에 비해 2011년에는 마이코플라즈마 폐렴의 46.5%
가 1–4세 연령군인 것으로 조사되었다. 또한 마이코플라즈마 폐렴 의 2세 미만의 비율도 높아져 2011년에는 28.8%였다.12 소아에서 마 이코플라즈마 폐렴은 기관지폐렴의 양상으로 경하게 발현되어 쉽 게 치료될 수도 있으나 간혹 심한 임상 경과를 보이면서 합병증이 발생하기도 한다. 2003년부터 2006년까지 발생한 마이코플라즈마 폐렴 환자 중 대엽성 폐렴 양상을 보인 환자는 4세 미만군에서 55%, 4–14세군에서 76.1%를 차지하였다.13 세균성 폐렴의 빈도가 감소하면서 대엽성 폐렴에서 마이코플라즈마가 차지하는 비율이 높아져 국내자료로 75.6%까지도 보고되며14 최근 항생제에 저항성 을 보이는 마이코플라즈마균의 출현으로 소아폐렴의 원인균 중 가 장 연구가 활발하다. 마이코플라즈마의 macrolide 내성균주는 일 본, 중국과 우리나라에서 많이 보고되고 있으며, 국내에서 2000년 부터 2011년까지 MRMP의 비율을 조사한 결과 2000년에는 0%, 2003년에는 2.9%였으나 2006년 14.7%, 2010년 47.2%, 2011년 62.9%로 급격하게 증가하였다.15 항생제 치료에 반응이 없이 심한 양상으로 진행하는 MRMP 폐렴의 기전은 아직 명확하지 않으나, 마이코플라즈마 감염에 의해 감작된 T 세포의 과다 면역반응이 중 요한 역할을 한다고 생각되며16,17 이런 이유로 MRMP 폐렴의 치료 에서 스테로이드 치료나 면역 조절제의 유용성에 대한 논문들이 최근에 나왔다.18,19
소아 지역 획득 폐렴의 진단과 치료
1. 소아 폐렴 환자의 검사
말초혈액검사(complete blood cell count)와 백혈구 분율과 급성 기반응검사, 즉 C-연관 단백(C-reactive protein), 적혈구침강속도 (erythrocyte sedimentation rate), 그리고 프로칼시토닌(procalcito- nin) 등은 원인균을 감별하여 치료방침을 정할 때, 또 심각한 환자 에서 치료에 대한 반응을 확인할 때 많은 도움이 된다. 혈액배양검 사는 중등증–중증의 세균성 폐렴이 의심될 때, 또 항생제 치료 후 에도 호전을 보이지 않거나 악화될 때에 시행해야 한다. 비록 혈액 배양검사가 필요한 상태의 환자는 항생제를 이미 사용한 경우가 많 기 때문에 검사의 양성율이 낮아서 10% 이하에서 검출되지만 배양 검사에서 균이 동정된다면 폐렴의 원인균일 가능성이 높으며 치료 에 필요한 중요한 정보를 얻을 수 있다. S. aureus에 의한 균혈증이 확인된 경우에는 임상적인 호전 여부와 상관없이 추적 혈액배양검 사를 시행해야 한다. 소아 환자가 객담을 뱉을 수 있다면 객담으로 그람염색과 배양검사를 시행하고 흔한 세균성 폐렴균에 대한 polymerase chain reaction (PCR)도 시행할 수 있다. 인플루엔자 신 속검사는 외래, 입원 환자 모두에서 의심되는 경우 바로 시행하는 것이 추가적인 검사나 불필요한 경험적 항생제 치료를 줄일 수 있어 바람직하다. 인플루엔자 이외 다른 호흡기 바이러스에 대한 검사도 폐렴에 대한 치료의 방향을 결정하는데 많은 도움이 된다. 비정형 폐렴이 의심되는 증상과 징후를 보이는 환자에서는 M. pneumoni- ae나 Chlamydophila pneumoniae 감염을 의심하여 이에 대한 검 사를 시행하는 것이 항생제의 선택에 도움이 되나 혈청검사는 급성 기 및 회복기 항체가의 변화를 통해 진단이 가능하며 한번의 검사 로는 위양성, 위음성의 가능성이 있음을 염두에 두어야 한다.
폐렴의 원인에 대한 검사 결과를 해석할 때에는 여러 사항들을 고려해야 한다. PCR 방법 같은 핵산증폭방법으로는 유전체의 존 재를 확인할 뿐이지, 확인된 유전체가 현 질환을 일으킨 균인지, 또 생명력이 있어 전염가능성이 있는지, 질환과 무관한 집락균인지 여 부를 알 수 없다는 문제가 있다. 분자기법에 의해 무증상 소아의 42%까지도 호흡기바이러스가 검출되었다는 보고가 있다.20 또, 폐 렴에 가장 이상적인 검체는 하부기도에서 얻어야 하지만 소아에서 가장 이상적인 검체를 얻는 것이 현실적으로 쉽지 않다. 따라서 검 체부위에 따라 결과 해석에 신중을 기하여야 한다. 상기도와 하기 도 검체를 동시에 수집하여 호흡기바이러스를 검사한 연구에 따르 면 비인두흡인검체와 기관지폐포세척액 간 호흡기바이러스의 불 일치를 보였고 특히 rhinovirus와 adenovirus의 경우에 이러한 불 일치가 많았다. 또 여러 바이러스가 한 검체에서 동정되는 경우도 드물지 않은데, 이런 경우에 어떤 균이 주요 원인인지를 결정할 수 없으며 검출된 여러 바이러스가 질환에 미치는 각각의 역할을 파 악하는 것도 어려운 부분이다.
호흡기감염에 바이러스-바이러스, 바이러스-세균, 그리고 세균- 세균 상호작용의 증거들이 많이 나오고 있다. 처음에는 바이러스 감염부터 시작하였을지라도 2차 세균감염이 발생할 수 있다. 따라 서 처음 임상 증상이 발현했을 때 한가지 바이러스만이 검출되어 도 환자의 임상 증상의 원인이 바이러스 단독감염이라는 결론을 낼 수 없을뿐더러 장기간의 결과 또한 예측할 수 없다.
결핵의 유병률이 높은 우리나라에서는 폐결핵을 감별 진단에 고 려하여야 하며 노출력에 대한 자세한 병력청취가 필요하다.
산소포화도 측정은 저산소증이 의심되는 모든 폐렴 환자에게 시행 하며 저산소증 여부에 따라 치료 장소와 추가 진단 검사가 결정된다.
저산소증이나 호흡곤란이 의심되는 환자, 초기 항생제 치료에 실패한 환자에서는 부폐렴 흉수(parapneumonic effusion), 괴사성 폐렴, 기흉 등 폐렴 합병증 여부를 알기 위해 전후사진과 측면사진 의 흉부방사선 촬영을 한다. 항생제 치료 시작 48–72시간 후에도 열이 지속되는 등 임상적인 호전이 없는 환자, 증상이 진행하거나 임상적으로 악화를 보이는 환자에서는 추적 흉부방사선 검사를 시 행해야 한다. 동일한 부위에 폐렴이 반복해서 발생했거나 폐엽의 허 탈을 보여 구조적인 이상이나 흉부 종물, 이물흡인 등이 의심스러 운 경우에는 폐렴 진단 4–6주 후에 추적 흉부방사선 검사를 시행 하여야 한다.
2. 소아 폐렴 환자의 치료
미국 가이드라인에서는 예방접종을 적절하게 시행한, 이전에 건 강한 외래 환자에서 경도–중등도의 세균성 폐렴이 의심되면 S. pneumoniae를 치료할 수 있는 amoxicillin을 사용하고 비정형 세균에 의한 지역획득폐렴이 의심스러운 경우, 특히 학동기와 청소 년기에서는 macrolide계를 사용할 것을 권고하였다.4S. pneu- moniae에 대한 고도의 페니실린 내성지역이 아닌 곳에 거주하면 서 예방접종을 적절하게 모두 시행한 입원 환자에게는 ampicillin, amoxicillin/clavulanic acid나 penicillin G를 1차적으로 투여한다.
1990년대 이후 우리나라의 페니실린 내성 S. pneumoniae (penicil- lin resistant S. pneumonia, PRSP) 의 비율은 50%–80%로 페니실 린 내성률이 가장 높은 나라 중 하나였다.21,22 그러나 수막염 여부 와 페니실린 투약 경로에 따라 2008년에 S. pneumoniae에 대한 최 소억제농도 breakpoints의 기준을 변경하였는데, 최근 우리나라의 비수막염 동정균(nonmeningeal isolates)의 변경 전 기준을 적용하 면 페니실린 중간내성 58.1%, 내성 19%에 해당하지만, 변경된 기준 을 적용하면 페니실린 중간내성은 1.9%, 내성은 0.3%23로 S. pneu- moniae의 penicillin 감수성이 크게 증가한다. 따라서 국내에서도 비정형폐렴이 아닌 세균성 폐렴이 의심되는 경우 1차 약제로 amoxicillin 또는 ampicillin을 고려하는 것은 타당하다고 생각된 다. 이 가이드라인을 적용하였을 때 폐렴으로 입원한 이전에 건강 하였고 합병증이 없는 소아의 경우에는 ampicillin 투약이 치료실
패율 1%로 매우 낮아 가이드라인에 따른 치료가 적절하다고 하였 다.24 이러한 결과는 S. pneumoniae 폐렴의 치료에 ampicillin을 좀 더 적극으로 사용할 수 있는 근거가 된다. 2011년 소아 지역획득폐 렴 가이드라인의 발표 후에 미국의 소아폐렴 입원 환자에서 3세대 cephalosporin의 사용이 12.4% 감소하고, penicillin/ampicillin의 사용이 11.3% 증가하였다는 보고도 있었다.25 그러나 국내의 상황 은 미국의 가이드라인을 그대로 따르기에 무리가 있다. PRSP는 과 거 보고되던 것보다는 훨씬 낮은 것으로 밝혀졌으나, erythromycin 에 대한 S. pneumoniae의 내성률은 1996년 이후 약 75%–90% 정 도로 높아서 2008–2009년의 자료에서 국내 내성률은 77.7%로 보 고되었다.23 또한 5세 미만 소아는 성인보다 PRSP 빈도가 높음26을 고려하여야 하겠고 입원 환자의 경우에는 실제적으로 이미 외래에 서 항생제를 사용하였음에도 호전이 없었던 경우가 많으므로 어떤 항생제를 사용하였는지 파악하여 입원 시의 항생제를 선택하는 것 이 좋겠다. 대규모 역학연구는 없으나, 국내 소아 폐렴에 대한 그 동 안의 연구에서 마이코플라즈마 폐렴의 연령대가 점점 낮아지고 있 음을 고려하면, 어린 연령이라도 유행 시기와 어린이집을 다니는 여 부를 감안하여 비정형폐렴이 의심되는 경우에는 macrolide를 사 용할 수 있겠다.
최근 마이코플라즈마 폐렴에서 azithromycin이나 clarithromy- cin 투여 후에도 임상적인 호전을 보이지 않는 경우가 많아지고 있 다. 이는 macrolide 내성 마이코플라즈마 감염 때문이거나 균에 대 한 숙주의 과도한 면역반응 때문으로 생각하고 있으며 이에 대해 doxycycline이나 levofloxacin 등의 대체 항생제, 스테로이드나 감 마글로불린 등의 면역조절제를 사용하여 좋은 결과를 보인 논문 들이 나오고 있다. 그러나 macrolide 치료 실패 후 대체치료를 시작 하는 시기나 대체치료의 용량, 기간 등에 대해서는 정립된 바가 없 어 MRMP의 비율이 높은 최근 국내 소아 폐렴의 경우 이에 대한 지침이 시급하다고 생각한다. 따라서 1차 항생제의 선택에는 환자 의 나이, 원인균의 가능성, 거주지역의 PRSP의 빈도, MRMP 여부, 그리고 최근 3개월 이내 항생제의 사용 여부 등을 전체적으로 고려 하여 선택하여야 하겠다.
예방접종을 완료하지 않았거나 S. pneumonia에 대해 고도의 페 니실린 내성지역의 소아, 농흉이 있거나 위중한 감염인 경우에는 3 세대 cephalosporin (ceftriaxone이나 cefotaxime)을 투여한다. 입원 환자 중에서 M. pneumoniae나 C. pneumoniae가 임상적으로 강하 게 의심될 에는 β-lactam계 항생제에 macrolide를 경험적으로 추가 하여 투여한다. Vancomycin이나 clindamycin은 임상 증상, 검사 결 과, 흉부방사선 사진의 양상으로 S. aureus 감염이 의심될 때 추가 한다(Table 1). 인플루엔자 유행 시기에는 인플루엔자에 의한 중등 도–중증의 폐렴이 의심될 때 가능한 빨리 항바이러스제를 사용하 는 것이 최대의 효과를 나타낼 수 있으며 증상 시작 48시간이 지난 후에라도 항바이러스제를 투여하는 것이 임상적으로 도움이 된다.
항생제의 치료 기간에 대해서는 10일간을 치료하는 것이 가장 많이 연구되어 있으나 외래에서 치료하는 경한 폐렴 환자에서는 그 보다 적은 기간을 치료할 수 있고, 원인균에 따라 더 긴 치료 기간 이 필요할 수 있다. 치료시작 48–72시간 후에도 임상적인 호전을 보 이지 않는 환자는 추가검사를 시행한다.
부폐렴 흉수가 있는 경우, 흉수의 양과 환자의 호흡곤란 여부가 치료에 중요한 인자이다. 양이 적은 흉수는 항생제 투여만으로 치 료될 수 있으나, 중등도 이상의 흉수가 있으면서 호흡곤란이 있는 경우와 농성 흉수인 경우에는 배액을 해주어야 한다. 흉수를 받아 내면 그람염색과 세균배양검사를 반드시 하고, 균의 항원검사나 PCR 검사도 유용하다. 흉수의 pH나 당, 단백, lactate dehydroge- nase 검사는 폐렴 환자에서는 큰 정보를 주지 못한다. 흉수의 백혈 구분율검사는 세균, 마이코플라즈마 폐렴과 암을 구별하는데 도 움을 줄 수 있다. 중등도 이상의 흉수라도 소방형성이 없으면 섬유 소용해제(fibrolytic agent) 없이 흉관삽입만으로도 치료가 가능하 다. 흉관삽입과 섬유소용해치료 후 2–3일 후에도 흉수와 호흡곤란 이 악화된다면 video-assisted thoracoscopic surgery가 필요할 수 있다. 흉관은 흉수가 1 mL/kg/24 hr 이하로 나올 때 제거할 수 있 다. 폐결핵이 의심되는 경우에는 결핵에 대한 검사를 시행하고 흉 관삽입에 대한 결정은 신중하도록 한다. 부폐렴 흉수/농흉이 동반 된 폐렴 환자의 항생제 치료 기간은 환자의 치료에 대한 반응 정도
를 보고 결정할 수 있으며, 대부분의 소아에서는 2–4주간의 치료 가 필요하게 된다. 치료에 반응이 없는 환자 중에 인공호흡기 치료 를 하고 있는 환자는 기관지폐포세척(bronchoalveolar lavage) 검체 로 그람염색과 배양검사를 시행해 볼 수 있으며, 이전 검사에서 원 인을 밝히지 못한 위중한 환자의 경우에는 경피적폐흡인 또는 개흉 폐생검까지 시행해 볼 수 있다.4
3. 소아 폐렴의 예방
지역획득폐렴을 예방하기 위하여 소아에게 S. pneumoniae, Haemophilus influenzae type b, 백일해에 대한 예방접종을 시행하 여야 하며, 6개월 이상의 소아에서는 매년 인플루엔자 백신을 접종 하고 6개월 미만의 영아를 돌보는 부모와 양육자는 인플루엔자와 백일해 백신을 접종하도록 한다. 인플루엔자 감염 후에 이차적으 로 발생하는 S. pneumoniae에 의한 폐렴은 인플루엔자 예방접종 으로 감소시킬 수 있다. 2011년 미국 소아 폐렴 가이드라인에서는 고위험 영아는 RSV에 의한 심한 폐렴과 입원의 위험을 낮추기 위 해 RSV-특이 단일클론 항체를 투여받도록 권고하고 있다.4 국내에 서는 RSV-특이 단일클론 항체(palivizumab)의 사용에 대해 생후 24개월 미만의 기관지폐이형성증 소아, RSV계절(10월부터 3월까 지)시작 시점에 생후 6개월 이하인 32주 미만으로 출생한 미숙아, RSV 계절에 출생하고 손위형제자매가 있는 36주 미만으로 태어난 Table 1. Empiric therapy for pediatric community-acquired pneumonia
Site of care Empiric therapy
Presumed bacterial pneumonia Presumed atypical pneumonia Presumed influenza pneumonia Outpatient
< 5 Years old (preschool) Amoxicillin, oral (90 mg/kg/day in 2 doses) alternative: oral amoxicillin clavulanate
(amoxicillin component, 90 mg/kg/day in 2 doses)
Azithromycin oral (10 mg/kg on day 1, followed by 5 mg/kg/day once daily on
days 2–5); alternatives: oral clarithromycin (15 mg/kg/day in 2 doses for 7–14 days) or oral erythromycin (40 mg/kg/day in 4 doses)
Oseltamivir
≥ 5 Years old Oral amoxicillin (90 mg/kg/day in 2 doses);
(macrolide can be added to a β-lactam antibiotic for empiric therapy for atypical pneumonia) alternative: oral amoxicillin clavulanate (amoxicillin component, 90 mg/kg/day in 2 doses)
Oral azithromycin (10 mg/kg on day 1, followed by 5 mg/kg/day once daily on
days 2–5); alternatives: oral clarithromycin (15 mg/kg/day in 2 doses to a maximum of 1 g/day); erythromycin, doxycycline or minocycline for children > 7 years old
Oseltamivir or zanamivir (for children 7 years and older); alternatives: peramivir, oseltamivir
and zanamivir (all intravenous) are under clinical investigation in children; intravenous zanamivir available for compassionate use Inpatient (all ages)
Fully immunized with conjugate vaccines for Haemophilus influenzae type b and
Streptococcus pneumoniae; local penicillin resistance in invasive strains of pneumococcus is minimal
Ampicillin, amoxicillin/clavulanic acid, or penicillin G; alternatives: ceftriaxone or
cefotaxime; addition of vancomycin or clindamycin for suspected CA-MRSA
Azithromycin (in addition to β-lactam, if diagnosis of atypical pneumonia is in doubt);
alternatives: clarithromycin or erythromycin;
doxycycline , minocycline for children > 7 years old; levofloxacin for children who have reached growth maturity, or who cannot tolerate macrolides
Oseltamivir or zanamivir (for children ≥ 7 years old; alternatives: peramivir, oseltamivir and
zanamivir (all intravenous) are under clinical investigation in children; intravenous zanamivir available for compassionate use
Not fully immunized for H, influenzae type b and S. pneumoniae; local
penicillin resistance in invasive strains of pneumococcus is significant
Ceftriaxone or cefotaxime; addition of vancomycin or clindamycin for suspected
CA-MRSA; alternative: levofloxacin;
addition of vancomycin or clindamycin for suspected CA-MRSA
As above As above
Modified from Bradley et al. Clin Infect Dis 2011;53:e25-e76, with permission of the Oxford University Press.4 CA-MRSA, community-associated methicillin-resistant Staphylococcus aureus.
미숙아, 혈류역학적으로 유의한 선천성 심장 질환이 있는 만 24개 월 미만 영유아에게 보험이 인정되고 있다(보건복지부 고시 제 2016-187호).
폐구균 백신 도입 후 국내 소아 폐렴 현황
S. pneumoniae은 소아에서 세균성 폐렴의 가장 중요한 원인균 이다. 2000년 7가 폐구균 단백결합백신(pneumococcal conjugate vaccine, PCV)이 U.S. Food and Drug Administration의 승인을 받 아 2003년에 국내에 도입되었고 2010년에는 10가 PCV인 신플로릭 스, 13가 PCV인 프리베나가 널리 보급되었다. 따라서 백신접종 후 S. pneumoniae에 의한 폐렴을 포함한 침습폐구균질환(invasive pneumococcal disease, IPD) 발생과 이로 인한 사망률, 백신접종에 따른 S. pneumoniae 혈청형의 변화 등이 예상된다. 그러나 국내에 서는 PCV 접종 후 S. pneumoniae 의 비인두 집락형성의 변화에 대 한 연구는 있으나 PCV가 폐렴의 역학에 미친 영향에 관한 연구는 거의 없는데,23 그 주요한 원인으로 폐렴의 원인균을 확인하기가 쉽 지 않은 점을 들 수 있다.
바이러스 감염은 숙주 상피 세포 손상을 초래하거나 혹은 면역 체계에 영향을 미쳐 세균 동반감염을 일으키기 쉽다.27 그 실례로 바이러스 감염 후 상기도와 하기도의 중이염, 부비동염, 폐렴 등의 합병증이 빈번한 것을 들 수 있다. 바이러스 호흡기 감염의 유행 시 기에는 세균의 동반 감염 빈도도 증가하였다.28 인플루엔자 대유행 중 사망률이 특히 높았던 1918–1919년에 미국에서만 675,000명이 사망한 것으로 보고되었는데 이들 중 상당수는 2차 세균 폐렴이 원 인으로 추정된다. 1957–1958년, 1968–1969년의 인플루엔자 대유행 시기에도 세균 폐렴이 증가하여 사망률이 증가하였다는 역학적 근 거가 있다.29 인플루엔자 감염 후 세균 폐렴으로 인한 사망률은 항 생제를 포함한 치료기법의 발달로 인해 20세기 이후에는 감소하였 으나 세균 폐렴은 여전히 인플루엔자 감염의 중증도 및 치명률을 증가시키는 원인이다. 2009년 H1N1 인플루엔자 대유행 기간 동안
치명적인 환자의 25%–55%에서는 세균의 동반 감염이 있었다.30 2 세 미만을 대상으로 PCV 효과에 대한 메타분석을 시행한 체계적 문헌고찰에 의하면 백신 혈청형에 의해 유발된 IPD는 80%, 모든 혈청형에 의한 IPD는 58%, 흉부방사선 사진으로 확인된 폐렴에 대 해서는 27%, 임상 폐렴에 대해서는 6%의 예방 효과를 보였다.31 13 가 PCV의 도입 후에는 IPD의 현저한 감소와 더불어 penicillin 내 성 IPD 발생률을 감소시켰고 7가 PCV의 도입 후 발생되었던 특정 혈청형(PCV-19A)의 증가, 균대치 현상도 없었다고 하였다.32 미국 에서는 폐구균 백신의 도입 후에 중증의 폐렴과 IPD는 상당히 감 소하였으나 외래에서 치료하는 폐렴의 발생률은 비슷한 것으로 보 고하였다.33-35 또한 입원한 환자의 표본 자료를 이용하여 7가 PCV 접종 전과 백신접종 초기, 그리고 약 10년이 지난 백신접종 후기의 전국의 연간 폐렴 입원률을 비교한 연구에서는 4세 미만의 폐렴 입 원률이 시기별로 점차 감소하였고 특히 2세 미만 입원률의 현저한 감소를 보여주었다.35 북아프리카의 Soweto에서 9가 PCV를 접종한 영아와 무작위 이중맹검위약대조 영아를 비교한 연구는 influenza virus, RSV, parainfluenza virus, adenovirus 등 호흡기바이러스 관 련 폐렴 발생에 S. pneumoniae가 중요한 역할을 한다는 사실을 확 인시켜 주었다. 9가 PCV 접종군과 위약군 간 폐렴 발생을 비교한 결과, 백신접종군에서 약 20%의 폐렴 발생 감소 효과가 있었고 폐 포경화가 있는 폐렴, 바이러스가 동정되지 않은 폐렴, 그리고 바이 러스가 동정된 폐렴 모두에서 백신접종군의 폐렴 감소 효과는 유 의미하였다. 특히 인플루엔자 A가 동정된 군에서의 백신 효과는 45%였으며 이를 사람면역결핍바이러스(human immunodeficien- cy virus) 감염된 영아와 감염되지 않은 영아로 구분하면 감염군의 백신의 효과는 57%로 증가함을 보여주었다.36 이는 면역이 약한 유 소아나 노인층에서 호흡기바이러스 감염으로 인한 폐렴 발생 예방 에 폐구균백신이 더욱 효과적일 수 있음을 시사하는 소견이다.
폐구균백신 접종 후 폐렴의 변화 등에 관한 국내 발표 자료는 거 의 없다. PCV 7 접종률이 50%가 넘는 2007년 이후 국민건강보험
Fig. 3. Number of pneumonia visits to medical institutions. Aadapted from Na- tional Health Insurance Corporation database.
18,000 16,000 14,000 12,000 10,000 8,000 6,000 4,000 2,000 0
No. of patients with pneumonia (/100,000)
2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 Year
0-9 years old All ages
9,508.9 9,316.6
11,466.7 11,958.6
11,438.611,808.1 13,820.6
16,939.3
14,540.4 12,833.4 11,883.3
2,233.6 2,186.8
2,461.6 2,494.1 2,499.8 2,525.02,693.9 3,120.6 2,974.0 2,558.1
2,762.0
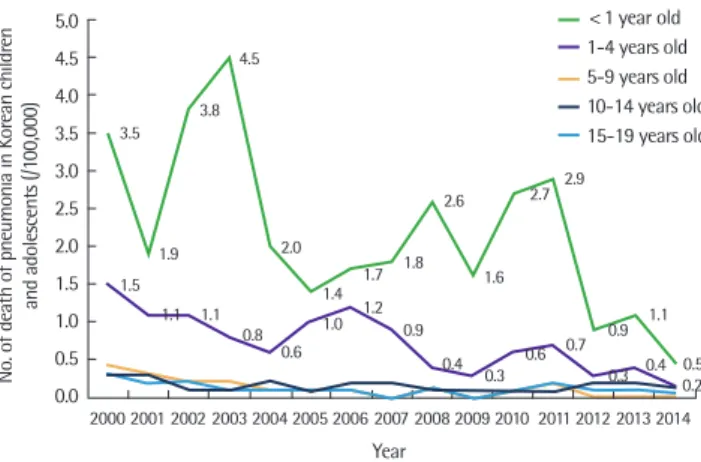
Fig. 4. Number of death from pneumonia in Korean children. Aadapted from National Health Insurance Corporation database.
No. of death of pneumonia in Korean children and adolescents (/100,000)
2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 2014 Year
< 1 year old 1-4 years old 5-9 years old 10-14 years old 15-19 years old 5.0
4.5 4.0 3.5 3.0 2.5 2.0 1.5 1.0 0.5 0.0
3.5
1.9 3.8
4.5
2.0
2.6 2.7 2.9
1.5
1.1 1.1 1.1
0.8 0.6
0.9 0.9
0.4 0.4 0.5
0.3 0.3 0.2
0.6 0.7 1.0 1.2
1.4 1.7 1.8 1.6
공단의 폐렴 진료 실인원을 조사해보았다. 0–9세 미만 소아의 폐렴 진료 인원은 줄지 않았고 오히려 증가하는 경향을 보였다(Fig. 3).
국민건강보험공단의 폐렴 진료 건수 자료는 우리나라 진료 현실을 감안하면 실제 폐렴 건수와는 차이가 있을 것으로 생각한다. 따라 서 좀 더 실제 자료와 일치를 보일 것으로 예측되는 사망원인통계 를 통계청 연보자료로 조사해보았다(Fig. 4). 소아의 폐렴 사망률은 0세와 1–4세에서 PCV 도입 시기인 2000–2002년도에 비해 2010–
2012년에 감소하였고 특히 1–4세 인구 10만 명당 폐렴 사망 인원은 2000–2002년에 비해 2010–2012에 통계적으로 의미 있는 감소를 보였다(Fig. 5). 이는 치료를 포함한 의료기술의 발전뿐 아니라 PCV, Hib 백신 접종 효과의 영향이라고 생각한다.
결 론
소아의 지역획득폐렴은 원인균을 미리 알고 치료하기는 어려우 며 경험적인 치료에 의존하게 되는 경우가 많다. 그러나 국내 소아 폐렴의 역학, 원인균, 항생제 감수성 등의 기초적인 자료가 없는 현 재와 같은 상황에서 최선의 치료를 기대하기는 어렵다. 국내 소아 폐렴의 역학자료를 확보하는 것이 시급한 일이며, 이를 분석하고 소 아 지역획득폐렴에 대한 한국형 가이드라인을 정립하여 치료에 활 용한다면 폐렴으로 인한 소아의 이환율과 사망률을 감소시키는데 중요한 기여를 할 것이다.
REFERENCES
1. Walker CL, Rudan I, Liu L, Nair H, Theodoratou E, Bhutta ZA, et al.
Global burden of childhood pneumonia and diarrhoea. Lancet 2013;381:
1405-16.
2. Rudan I, Boschi-Pinto C, Biloglav Z, Mulholland K, Campbell H. Epide- miology and etiology of childhood pneumonia. Bull World Health Or- gan 2008;86:408-16.
3. McCabe C, Kirchner C, Zhang H, Daley J, Fisman DN. Guideline-con- Fig. 5. Changes of pneumonia mortality in Korean children before and after in- troduction of pneumococcal vaccine (from 1.2 to 0.5 per 100,000 in 1–4 years old age group; P= 0.0175).
2000-2002 2010-2012
No. of death from pneumonia (/100,000)
3.5 3.0 2.5 2.0 1.5 1.0 0.5 0
3.1
2.2
1.2 0.5
0 1-4
Age (yr)
P= 0.018
cordant therapy and reduced mortality and length of stay in adults with community-acquired pneumonia: playing by the rules. Arch Intern Med 2009;169:1525-31.
4. Bradley JS, Byington CL, Shah SS, Alverson B, Carter ER, Harrison C, et al. The management of community-acquired pneumonia in infants and children older than 3 months of age: clinical practice guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America. Clin Infect Dis 2011;53:e25-76.
5. Lee CH, Won YK, Roh EJ, Suh DI, Chung EH. A nationwide study of children and adolescents with pneumonia who visited Emergency De- partment in South Korea in 2012. Korean J Pediatr 2016;59:132-8.
6. Lee YH, Shin YL, Suh WS, Shin MY, Park JO. A clinical study of lobar/
lobular pneumonia in children. Pediatr Allergy Respir Dis 2009;19:271- 7. Park KM, Son SK, Kim HY, Kim YW, Hwang JY, Park HJ. Clinical fea-81.
tures of necrotizing pneumonia in children. Allergy Asthma Respir Dis 2014;2:208-12.
8. Cheong HY, Lee JH, Kim YB, Nam HS, Choi YJ, Kim CJ, et al. Viral etio- logic agents in acute viral lower respiratory tract detected by Multiplex RT-PCR. Pediatr Allergy Respir Dis (Korea) 2007;17:344-53.
9. Moon JH, Suh KJ, Chung EH, Shin MY, Lee JS, Park YM, et al. Epidemi- ology of acute viral lower respiratory tract infection in hospitalized chil- dren in two different areas of Korea. Korean J Pediatr Infect Dis 2002;9:
193-200.
10. Kim HY, Kim KM, Kim SH, Son SK, Park HJ. Clinical manifestations of respiratory viruses in hospitalized children with acute viral lower respira- tory tract infections from 2010 to 2011 in Busan and Gyeongsangnam- do, Korea. Pediatr Allergy Respir Dis 2012;22:265-72.
11. Kwon JH, Chung YH, Lee NY, Chung EH, Ahn KM, Lee SI. An epidemi- ological study of acute viral lower respiratory tract infections in hospital- ized children from 2002 to 2006 in Seoul, Korea. Pediatr Allergy Respir Dis 2008;18:26-36.
12. Kim EK, Youn YS, Rhim JW, Shin MS, Kang JH, Lee KY. Epidemiological comparison of three Mycoplasma pneumoniae pneumonia epidemics in a single hospital over 10 years. Korean J Pediatr 2015;58:172-7.
13. Ahn YH, Park SH. Clinical considerations about Mycoplasma pneu- moniae pneumonia in the young, between 2003 and 2006. Pediatr Aller- gy Respir Dis 2007;17:249-59.
14. Yang EA, Gang MH, You SY, Kim JH, Lee JH. Clinical characteristics of children with lobar pneumonia caused by Mycoplasma pneumoniae. Pe- diatr Allergy Respir Dis 2012;22:256-64.
15. Hong KB, Choi EH, Lee HJ, Lee SY, Cho EY, Choi JH, et al. Macrolide re- sistance of Mycoplasma pneumoniae, South Korea, 2000-2011. Emerg Infect Dis 2013;19:1281-4.
16. Lee KY, Lee HS, Hong JH, Lee MH, Lee JS, Burgner D, et al. Role of pred- nisolone treatment in severe Mycoplasma pneumoniae pneumonia in children. Pediatr Pulmonol 2006;41:263-8.
17. Yang J, Hooper WC, Phillips DJ, Talkington DF. Cytokines in Mycoplas- ma pneumoniae infections. Cytokine Growth Factor Rev 2004;15:157- 18. You SY, Jwa HJ, Yang EA, Kil HR, Lee JH. Effects of methylprednisolone 68.
pulse therapy on refractory Mycoplasma pneumoniae pneumonia in children. Allergy Asthma Immunol Res 2014;6:22-6.
19. Youn YS, Lee SC, Rhim JW, Shin MS, Kang JH, Lee KY. Early additional immune-modulators for Mycoplasma pneumoniae pneumonia in chil- dren: An Observation Study. Infect Chemother 2014;46:239-47.
20. Advani S, Sengupta A, Forman M, Valsamakis A, Milstone AM. Detecting respiratory viruses in asymptomatic children. Pediatr Infect Dis J 2012;
31:1221-6.
21. Song JH, Lee NY, Ichiyama S, Yoshida R, Hirakata Y, Fu W, et al. Spread of drug-resistant Streptococcus pneumoniae in Asian countries: Asian Network for Surveillance of Resistant Pathogens (ANSORP) Study. Clin Infect Dis 1999;28:1206-11.
22. Baquero F. Pneumococcal resistance to beta-lactam antibiotics: a global geographic overview. Microb Drug Resist 1995;1:115-20.
23. Kim SH, Song JH, Chung DR, Thamlikitkul V, Yang Y, Wang H, et al.
Changing trends in antimicrobial resistance and serotypes of Streptococ- cus pneumoniae isolates in Asian countries: an Asian Network for Sur- veillance of Resistant Pathogens (ANSORP) study. Antimicrob Agents Chemother 2012;56:1418-26.
24. Newman RE, Hedican EB, Herigon JC, Williams DD, Williams AR, New- land JG. Impact of a guideline on management of children hospitalized with community-acquired pneumonia. Pediatrics 2012;129:e597-604.
25. Williams DJ, Edwards KM, Self WH, Zhu Y, Ampofo K, Pavia AT, et al.
Antibiotic choice for children hospitalized with pneumonia and adher- ence to national guidelines. Pediatrics 2015;136:44-52.
26. Song JH, Jung SI, Ko KS, Kim NY, Son JS, Chang HH, et al. High preva- lence of antimicrobial resistance among clinical Streptococcus pneu- moniae isolates in Asia (an ANSORP study). Antimicrob Agents Che- mother 2004;48:2101-7.
27. Hendaus MA, Jomha FA, Alhammadi AH. Virus-induced secondary bac- terial infection: a concise review. Ther Clin Risk Manag 2015;11:1265-71.
28. Beadling C, Slifka MK. How do viral infections predispose patients to
bacterial infections? Curr Opin Infect Dis 2004;17:185-91.
29. Morens DM, Taubenberger JK, Fauci AS. Predominant role of bacterial pneumonia as a cause of death in pandemic influenza: implications for pandemic influenza preparedness. J Infect Dis 2008;198:962-70.
30. Deng JC. Viral-bacterial interactions-therapeutic implications. Influenza Other Respir Viruses 2013;7 Suppl 3:24-35.
31. Lucero MG, Dulalia VE, Nillos LT, Williams G, Parreño RA, Nohynek H, et al. Pneumococcal conjugate vaccines for preventing vaccine-type inva- sive pneumococcal disease and X-ray defined pneumonia in children less than two years of age. Cochrane Database Syst Rev 2009;(4):CD004977.
32. de St Maurice A, Grijalva CG, Fonnesbeck C, Schaffner W, Halasa NB.
Racial and regional differences in rates of invasive pneumococcal disease.
Pediatrics 2015;136:e1186-94.
33. Kronman MP, Hersh AL, Feng R, Huang YS, Lee GE, Shah SS. Ambula- tory visit rates and antibiotic prescribing for children with pneumonia, 1994-2007. Pediatrics 2011;127:411-8.
34. Shaughnessy EE, Stalets EL, Shah SS. Community-acquired pneumonia in the post 13-valent pneumococcal conjugate vaccine era. Curr Opin Pediatr 2016;28:786-93.
35. Griffin MR, Zhu Y, Moore MR, Whitney CG, Grijalva CG. U.S. hospital- izations for pneumonia after a decade of pneumococcal vaccination. N Engl J Med 2013;369:155-63.
36. Madhi SA, Klugman KP; Vaccine Trialist Group. A role for Streptococcus pneumoniae in virus-associated pneumonia. Nat Med 2004;10:811-3.