전방 경추 유합술에서 PEEK 케이지 이식술과 자가 지주 장골 이식술의 임상적 영상의학적 비교
한림대학교 의과대학 한강성심병원 정형외과
신재혁∙장호근∙서영진∙백석우∙유제현∙장준동∙김영우
목 적: 전방 경추 추체간 유합술에서 자가 지주 장골 이식술의 사용은 기본적인 술식이 되어 왔다. 본 연구에서는 전방 경추 유합술에서 자가 지주 장골 이식술과 PEEK 케이지 이식술과의 임상적 및 영상의학적 결과를 비교 분 석하고자 하였다.
대상 및 방법: 전방 경추 추간판 절제술 및 유합술에서 자가 지주 장골 이식술 및 금속판 고정술을 시행 받은 21 명의 환자와 PEEK 케이지 삽입술을 받은 13명의 환자를 대상으로 하였다. 임상적인 평가지표로서 경추부 및 상 지 통증, 골이식 공여부위에 대한 통증에 대해 Visual Analogue Scale (VAS) 과 NDI (Neck Disability Index) 점수의 변화를 비교하였다. 영상의학적으로는 추체간 높이, 수술 분절의 전만각, 골유합율을 측정하였고, PEEK 케이지 군에서는 케이지의 종판 내 함몰 수치를 측정하였다.
결 과: 술 후 두 군에서 술 전에 비해 VAS, NDI 수치의 유의한 감소를 보이며 증상 호전을 보였다. 공여부 통증 VAS 는 술 후 및 최종 추시 모두에서 자가 지주 장골 이식군 PEEK 케이지 삽입군보다 유의하게 높았다(술 후:
p<0.001, 최종 추시: p<0.001). 추체간 높이는 두 군에서 모두 술 후 유의하게 증가 하였다가 최종 추시에서 감소 하는 경향을 나타냈으나, 그 변화 정도는 두 군에서 유의한 차이가 없었다(p=0.388). 수술 분절의 전만각은 술 후 유의하게 증가하고, 최종 추시에서 다소 감소하였으나 그 변화 정도는 두 군에서 유의한 차이가 없었다 (p=0.062).
종판 내 함몰은 평균 1.91 mm로 측정 되었으며 유합율의 경우 각각 90%, 93%로 두 군에서 비슷하였다.
결 론: 전방 경추 유합술 시 자가 지주 장골 이식술 및 금속판 고정술과 PEEK 케이지를 이용한 추체간 유합술에 서 모두 우수한 임상적, 영상의학적인 결과를 나타내었다. PEEK 케이지 삽입술의 경우 자가 지주 장골 이식술에 비해 골이식 공여부의 합병증을 최소화할 수 있는 것으로 사료된다.
색인 단어: 전방 경추 유합술, 자가 지주 장골 이식술, PEEK 케이지, 공여부 통증
Clinical and Radiographic Comparison of Polyetheretherketone (PEEK) Cage versus Autogenous Iliac Strut Bone Graft
in Anterior Cervical Discectomy and Fusion
Jae-Hyuk Shin, M.D., Ho-Guen Chang, M.D., Young-Jin Seo, M.D., Seok-Woo Baek, M.D., Je-Hyun Yoo, M.D., Jun-Dong Chang, M.D., Young-Woo Kim, M.D.
� Address for Correspondence: Ho-Guen Chang, M.D.
Department of Orthopaedic Surgery, Hangang Sacred Heart Hospital, Hallym University 94-200 Yeongdeungpo-dong, Yeongdeungpo-gu, Seoul, Korea
Tel : 82-2-2639-5650, Fax : 82-2-2639-5654, E-mail : hgchang@hallym.or.kr
�본 논문에서는 연구비가 지원되지 않았음.
서 론
Cloward9) 와 Robinson, Smith25,28)에 의해 1950년대에 최초로 신경 감압술의 한 방법으로 경추 에 대한 전방 접근법이 소개된 이후로 전방 경추 유 합술은 경추 추간판 질환에서 표준이 되는 수술적 기 법이 되어왔다. 또한 전방 경추 추체간 유합술에서 전방 자가 지주 장골 이식술의 사용은 수 십 년 동안 유합술의 기본적인 술식으로 기여해 왔다. 하지만 자 가 지주 장골 이식술의 적용으로 높은 유합율의 결과 를 얻었지만 여러 저자들에 의해 장골 공여부위 합병 증이 보고 되어 왔다1,15). 공여부위 합병증으로는 지 속적인 공여부위 통증, 감염, 혈종, 장골능의 골절, 대퇴신경지각이상증(meralgia parasthetica) 등 이 있다. 이러한 합병증의 발생을 유발시키지 않는
방법으로 전방 경추 유합술시 추체간 케이지를 이용 하는 술식이 제안되었으며 Hacker 등17)은 이러한 술식을 통한 임상적 성공을 보고하였다.
몇몇 생체 외 연구에서 자가 지주 장골 이식술과 케이지 삽입술의 생역학적인 특성에 대해 기술되었
고7,18), 케이지 또한 안정성 및 높은 유합율 등의 특
성을 보인다고 하였다20,23). 그러나 일부 저자들은 케 이지만을 삽입하는 경우 케이지의 이동, 함몰 등이 발생할 수 있으며 이로 인해 경추 만곡의 소실, 지연 유합, 가관절증의 발생을 초래한다고 하였다13,17,19,22)
. 이에 저자들은 자가 지주 장골 이식술과 poly- etheretherketone (PEEK) 케이지 이식술을 시 행한 전방 경추 유합술의 임상적 및 영상의학적 결 과를 비교 분석하고자 하였다.
Department of Orthopedic Surgery, Hangang Sacred Heart Hospital, College of Medicine, Hallym University, Seoul, Korea
Purpose: This study aimed to compare clnical and radiographic outcomes after autogenous iilac strut bone graft and plate fixation (AISBG) versus polyetheretherkitone (PEEK) cage fixa- tion in anterior cervical discectomy and fusion (ACDF).
Materials and Methods: In ACDF surgery, 21 pateints who underwent AISBG and 13 patients who underwent PEEK cage insertion were included in the study. Clinical outcome was evaluated with visual analogue scale (VAS) of cervical pain and neck pain, neck disability index (NDI), and VAS for donor site pain. Radiographic outcome was evaluated by disc height, seg- mental lordosis of the operated segment, fusion rate, and additionally, degree of subsidence in PEEK cage group.
Results: Postoperative VAS, and NDI improved significantly in comparison with preoperative evaluation. Donor site pain in VAS was significantly higher in AISBG group than in PEEK cage group, both posteopratively (p<0.001), and at last follow-up (p<0.001). Disc height (DH) increased postoperatively but decreased at last follow up in both groups; the amounts of postopera- tive DH decrease were not significantly different in the two groups (p=0.388). Segmental lordosis (SL) increased postoperatively, but again decreased at last follow up in both groups; the amounts of postoperative SL decrease were not significantly different (p=0.062). Mean subsidence in PEEK cage group was 1.91 mm. Fusion rate was similar in two groups as 90% and 93.3%.
Conclusion: In ACDF surgery, AISBG group and PEEK cage group showed clinically and radiographically similarly favorable results. PEEK cage insertion may be an effective alternative to AISBG in attempting to obviate the donor site pain.
Key Words: ACDF, AISBG, PEEK cage, Donor site pain
대상 및 방법
2004년 10월부터 2008년 11월 까지 본원 정형외 과에서 경추 추간판 탈출증 진단 하에 경추의 추간 판 절제술 및 전방 경추 유합술을 시행 받은 34 예를 대상으로 하였다(1 분절: 16예; 2분절: 14예; 3 분 절 3예; 4 분절 1예). 자가 지주 장골 이식술 및 금속 판 고정술을 시행 받은 21명의 환자와 PEEK 케이 지 삽입술을 받은 13명의 환자가 조사되었다. 각 군 의 평균 나이는 자가 지주 장골 이식술을 시행받은
군은 52.4±13.0(30-86)세, PEEK 케이지 삽입술 을 시행 받은 군은 51.2±12.0(34-84)세였으며 각 군의 남녀비는 각각 1:1, 1.2:1 이었다. 평균 추시 기 간은 자가 지주 장골 이식술 군의 경우 12.7±4.9 (9-24)개월, PEEK 케이지 삽입술 군의 경우는 15.3±6.9(8-24)개월이었다. 두 군 모두 술 전 물리 치료 등의 보존적 치료로 호전되지 않는 경추부 통 증 및 방사통을 호소하는 환자를 대상으로 하였으며 단순 영상의학 촬영 및 MRI 촬영을 통해 임상적 증 상과 일치하는지를 확인하였다. 수술법은 Smith 와
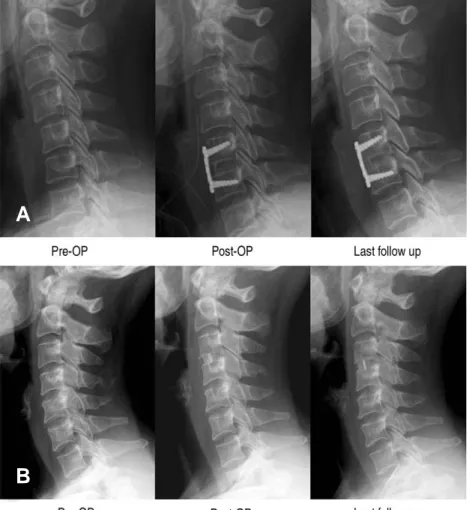
Fig. 1. Lateral radiographs of cervical spine after surgery, showing complete intervertebral fusion in last follow up x- ray. (A) Serial radiographs of 53-year-old female patient after C5-6 anterior cervical fusion using autologus iliac strut bone graft with the plate fixation. (B) Serial radiographs of 56-year-old female patient after C3-4 anterior cervical fusion using stand alone PEEK cage insertion with cancellous autologus iliac bone graft.
A
B
Robinson 접근법으로 전방 경추 추간판에 도달한 후 추간판 절제 및 골극 제거를 포함하여 추체 종판 제거를 통해 완전한 갑압술을 시행하였고 경추 측방 C-arm 영상을 통해 케이지 및 자가 지주 장골 이 식골의 크기를 확인하였다. 자가 지주 장골 이식술 의 경우 전방 장골극에서 조각골을 채취하여 이식 후 추가적인 전방 경추 금속판 고정술을 시행하였 다. 케이지 삽입술의 경우 PEEK 재질인 Corner stoneR (Medtronic Memphis, TN) 케이지를 사 용하였으며 전방 장골능에서 약 1cm의 피부 절개후 7 mm 정도의 구멍을 피질골에 만든 후 이를 통해 큐렛을 이용하여 해면골만을 채취하고 이를 PEEK 케이지에 감입한 후 이를 이식하였다. 술 후 보조기 는 필라델피아 경추 보조기를 술 후 8주간 착용하였 으며 이후로는 일상적인 경추 운동을 허용하였다.
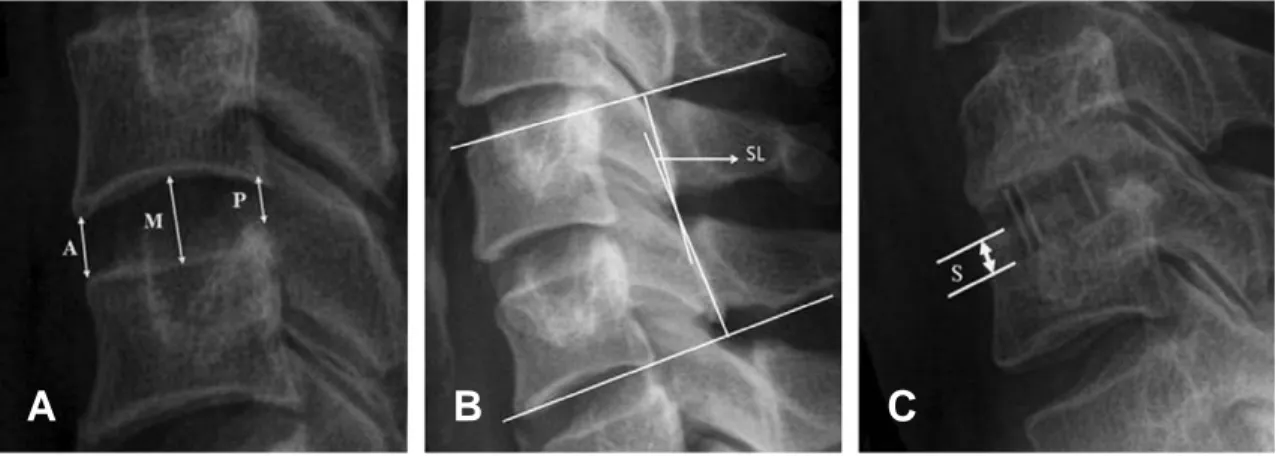
임상적인 평가지표로서 경부 및 상지 통증, 골 이 식 공 여 부 위 에 대 한 통 증 에 대 해 Visual Analogue Scale (VAS)의 변화 정도를 비교하였 으며 Neck Disability Index (NDI)를 각각 술 전, 술 후, 그리고 최종 추시를 기준을 측정하여 비 교 분석하였다. 영상의학적으로는 술 전, 술 후, 최 종 추시 시에 전후면, 측면 단순 영상의학 사진을 측 정하였고 최종 추시 시에는 굴곡 및 신전 측면 단순 영상의학 사진을 측정하여 유합술의 결과를 평가하 였다(Fig 1A, 1B). 두 명의 독립적인 정형외과 의 사에 의해 추체간 높이, 수술 분절의 전만각, 케이지
의 종판 내 함몰, 골유합 여부를 측정 후 그 평균치 를 사용하였다. 추체간 높이는 전방, 중간, 후방 추 체간 높이를 측정하여 그 평균값으로 정하였다 (Fig. 2A). 수술 분절의 전만각은 상위 척추체의 상 연과 하위 척추에의 하연이 이루는 Cobbs 각도로 측정하였다(Fig. 2B). 케이지의 종판 내 함몰은 케 이지의 상, 하 양 측단이 골종판으로 함몰되는 깊이 로 측정하였으며 전, 후방이 모두 함몰된 경우 더 깊 은 쪽을, 상, 하방 모두 함몰된 경우는 두 방향의 합 으로 측정하였다(Fig. 2C). 영상의학적인 유합은 최종 추시 시 측면 굴곡 및 신전 측면 단순 영상의학 사진에서 3도 미만의 운동을 보이며 케이지 내부 혹 은 자가 지주 장골 이식골 주위에 골소주의 연결이 관찰된 경우로 하였다. 불유합은 골소주의 연결이 존재하지 않고 전체적으로 골간극이 존재하거나 5 도 이상의 분절간 운동을 보이는 경우로 정의 하였 다. 군 간 비교에는 독립 표본 t-검정을 사용하여 (SPSS 12.0), 유의 수준 5% 로 검정하였다.
결 과
1. 임상적 결과: 경부와 상지부의 통증은 두 군에 서 모두 술 전에 비해 술 후 VAS, NDI 수치의 감소 양상을 보여 현저한 임상적 증상 호전을 보였으며 이는 최종 추시 시에도 유지 되었다(Table 1, Fig.
3A, 3B). 골이식 공여부위의 통증에 관하여는 자가
Fig. 2. Measurement of the radiographic outcome. Lateral radiograph of cervical spine demonstrating measurements of the (A) disc height (DH: DH=(A+M+P)/3), (B) segmental lordosis (SL), and (C) subsidence (S).
A B C
장골 이식술을 시행 받은 군에서 술 후 VAS 수치가 6.57±0.75(3-7), PEEK 케이지 삽입술을 시행 받 은 군에서 술 후 VAS 수치가 2.69±0.63(1-5) 으 로 측정되어 자가 장골 이식술 군에서 공여부의 통 증이 임상적으로 유의하게 현저하게 나타났다 (p<0.001). 또한 최종 추시 시에도 VAS 수치가 자 가 장골 이식술 군에서는 1.90±0.70(1-3), PEEK
케이지 군에서는 0.69±0.63(0-3)으로 측정되었으 며 통계적으로 유의한 차이를 보여, 술 후에서 최종 추시에 걸쳐 두 군간의 VAS 수치는 임상적으로 자 가 장골 이식술 군에서 공여부위 통증이 더 심한 양 상이 지속되었다(p<0.001)(Table 1, Fig. 3C). 공 여 부위의 불편함의 종류로는 대퇴신경지각이상증 (meralgia parasthetica)(2예), 지속되는 통증의
Fig. 3. Clinical outcomes of autogenous iliac strut bone graft (AISBG) group, and polyetheretherketone (PEEK) cage group are illustrated: (A) Visual analogue scale (VAS) for neck and arm pain; (B) Neck disability index (NDI); and (C) VAS for donor site pain.
Pre-OP-preoperative measurement; Post-OP- immediate postoperative measurement.
A
B
C
Table 1. Summary of the clinical outcome
*AISBG �PEEK cage p-value
VAS Pre-OP 6.00±1.04 (4-9) 5.69±1.13 (4-9) 0.422
Post-OP 3.67±1.77 (2-7) 3.08±2.01 (2-7) 0.135
Last follow up 2.71±0.89 (1-7) 2.23±0.66 (1-6) 0.188
NDI Pre-OP 035.33±5.24 (26-45) 034.23±4.59 (26-41) 0.537
Post-OP 11.62±5.96 (3-32) 08.46±6.96 (5-21) 0.169
Last follow up 02.91±2.07 (2-10) 02.23±1.92 (1-12) 0.351
VAS (Donor site) Post-OP 6.57±0.75 (3-7) 2.69±0.63 (1-5) 0.000
Last follow up 1.90±0.70 (1-3) 0.69±0.63 (0-3) 0.000
* AISBG: Autologus Iliac Strut Bone Graft with plating
�PEEK cage: PEEK cage insertion with cancellous autologus iliac bone graft
호소(13예), 주행 및 심한 운동 시 악화 되는 통증 (17예), 골프 및 요가 등의 운동시 극한 자세에서 불 편함을 호소하는 경우(5예) 및 미용상 불편함(4예) 등이 호소되었다. 그 외 감염, 혈종 형성, 장골의 추 가 골절, 탈장, 및 요관 손상 등의 합병증은 두 군에 서 관찰되지 않았으며, 재수술을 요하는 경우는 관 찰되지 않았다.
2. 영상의학적 결과: 술 후 추간판 높이는 자가 지 주 장골 이식술 군(p<0.001)과 PEEK 케이지 삽입
술 군(p=0.001) 모두에서 술 전 대비 유의하게 증가 하였다. 또한 두 군에서 술 후 추체간 높이와 최종 추시 시 추체간 높이의 변화를 측정하였는데, 술 후 와 최종 추시 시 각 군 모두에서 약간의 감소 소견을 보였으나 술 전에 비해 증가한 소견을 보였다(Fig.
4A). 두 군간 비교에서 추간판 높이가 술 후 감소 한 정도는 통계적으로 유의하지 않았다(p=0.388) (Table 2, Fig. 4B).
수술 분절의 전만각 변화는 자가 지주 장골 이식 술 군의 경우 술 전 4.07±1.44(2.38-7.46) 에서 술
Table 2. Summary of the radiological outcome
AISBG PEEK cage p-value
Disc height
Pre-OP 3.88±0.93 (2.22-5.62) 3.90±0.69 (2.88-5.25) 0.944
Post-OP 7.21±1.55 (4.00-9.36) 7.92±0.89 (6.87-9.81) 0.146
Last follow up 6.07±1.15 (3.86-8.15) 6.95±1.14 (5.18-9.64) 0.037
*ΔDH 1.19±0.77 0.97±0.65 0.388
Segmental lordosis
Pre-OP 4.07±1.44 (2.38-7.46) 4.80±5.70 (0.10-10.26) 0.579
Post-OP 6.14±1.36 (4.18-9.70) 7.94±6.24 (0.13-22.05) 0.206
Last follow up 06.00±1.62 (3.27-10.87) 7.30±6.07 (0.59-23.09) 0.355
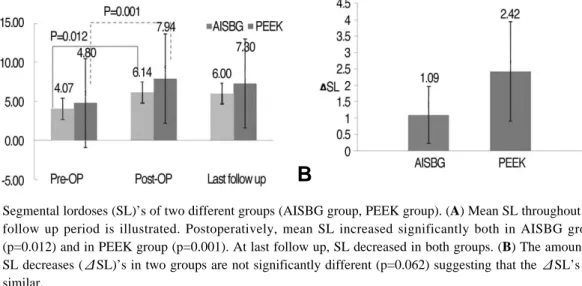
�ΔSL 1.09±0.89 2.42±1.63 0.062
Subcidence - 1.91 (n=10) (1.31-5.68)
Fusion rate 90% 93.3%
*ΔDH: Disc height of post-OP-Disc height of last follow up
�ΔSL: Segmental lordosis of post-OP-Segmental lordosis of last follow up
Fig. 4. Disc heights (DH)’s of two different groups (AISBG group, and PEEK group). (A) Mean DH throughout the follow up period is illustrated. Postoperatively, mean DH increased significantly both in AISBG group (p<0.001) and in PEEK group (p=0.001). At last follow up, DH decreased in both groups. (B) The amount of DH decreases (ΔDH)’s in two groups are not significantly different (p=0.388) suggesting that the ΔDH’s are similar.
A B
후 6.14±1.36(4.18-9.70) 으로 유의하게 증가하였 고(p=0.012) PEEK 케이지 삽입술 군에서도 술 전 4.80±5.70(0.10-10.26) 에서 술 후 7.94±6.24 (0.13-22.05) 로 유의한 증가 소견을 보였다 (p=0.001). 술 후와 최종 추시 시의 수술 분절 전만 각의 변화를 측정하였는데 이는 두 군 모두에서 전 만각의 소실 소견을 보였으나 술 전에 비하여는 증 가한 소견을 보였다(Fig. 5A). 두 군간 비교에서 전 만각이 술 후 변화한 정도는 통계적으로 유의한 차 이를 보이지 않았다(p=0.062)(Table 2, Fig. 5B).
유합율의 경우 자가 지주 장골 이식술을 시행받은 군에서 90%, PEEK 케이지 삽입술을 받은 군에서 93% 였으며, 이는 통계학적으로 유의한 차이를 나 타내지 않았다. 영상의학적으로 가관절로 판단된 3 예에서는 경추부에서 경도의 통증이 동반되었으나, 상지로의 방사통은 호소되지 않았으며, 재수술은 요 하지 않았다.
케이지 종판 내 함몰은 PEEK 케이지를 시행 받 은 군에서 평균 1.91 mm로 측정 되었으며 케이지 를 삽입한 총 13예 중 10례에서 종판 내 함몰이 관 찰되었다.
고 찰
추간판 제거술 및 전방 경추 유합술은 방사통 및
척수증을 동반한 퇴행성 추간판 질환에서 기준이 되 는 수술적 치료법이 되어왔다2,3,5,14). 그러나 자가 지 주 장골 이식술을 이용한 유합술의 경우 이식 공여 부의 합병증과 관련된 문제들이 제기되어 왔다.
Banwart 등4)은 통계적 분석을 통해 180명의 환자 중 88명(49%)의 환자에서 골이식 공여부위와 관련 된 합병증 발생을 보고하였으며 Sawin 등27)은 25.3% 의 환자에서 통증, 혈종, 골절, 대퇴신경지각 이상증(meralgia parasthetica)의 합병증이 발생 하였다고 보고하였다. 이러한 공여부위 통증은 12 개월에서 24개월까지 지속될 수도 있다4). 본 연구에 서도 자가 지주 장골 이식술을 시행 받은 90%의 환 자에서 술 후 공여부위 불편함이 존재함을 호소하였 고 그 종류로는 대퇴신경지각이상증(meralgia parasthetica) 이외에도 통증이 지속되는 점, 심한 운동을 힘들어하는 점, 극한 자세를 취하는데 한계 가 있는 점, 그리고 미용상 불편함 등이 있었다.
자가 지주 장골을 이용한 술식은 많은 성공적인 치료 결과를 보이나, 이식골의 함몰, 불유합, 이식골 의 이탈, 그리고 공여부의 통증 등은 추체간 이식물 의 발달을 촉진시켰다8). 케이지 삽입술은 높은 안정 성과 유합율을 유지하면서 이식 공여부위 합병증을 줄이기 위해 시행되는데17), 본 연구의 경우에서와 같 이 장골능 부위에 최소 절개만을 가하고 소량의 해 면골만 채취하는 술식은 자가 지주 장골 이식술과
Fig. 5. Segmental lordoses (SL)’s of two different groups (AISBG group, PEEK group). (A) Mean SL throughout the follow up period is illustrated. Postoperatively, mean SL increased significantly both in AISBG group (p=0.012) and in PEEK group (p=0.001). At last follow up, SL decreased in both groups. (B) The amount of SL decreases (ΔSL)’s in two groups are not significantly different (p=0.062) suggesting that the ΔSL’s are similar.
A B
대등한 유합율을 기대하면서, 케이지로 인한, 경추 정렬의 교정, 추간판 높이의 유지 등의 목표가 기존 의 자가 지주 장골 이식술에서보다 수술 중에 유리 하게 작용할 수 있다6,11). Hacker 등17)은 케이지 삽 입만으로 98%의 유합율과 80%에서의 임상적호전 을 관찰하였다고 보고하였다. 본 연구에서도 자가 지주 장골 이식술 군과 PEEK 케이지 삽입술 군간 의 유합율은 유의한 차이를 나타내지 않았다. 케이 지는 중심부에 해면골을 삽입함으로써 경추에 구조 적 안정성을 제공하면서 동시에 유합을 이루게 하는 골질의 형성을 얻을 수 있게 한다. 또한 자가 지주 장골 이식술군의 경우 안정성을 위해 경추 금속판 고정술을 시행하였는데, 케이지군의 경우 금속판 고 정술을 시행하지 않았기에, 경추 전방으로 돌출하는 금속판으로 인한 연하장애, 연부조직 손상을 줄일
수 있다12,21). 이후에도 여러 저자들에 의하여 PEEK
케이지 삽입술의 높은 유합율, 90%이상의 임상적인 성공율이 보고되고 있어 자가 지주 장골 이식술과 함께 금속판 고정술을 시행한 경우와 임상적으로나 영상의학적으로 큰 차이를 보이지 않아서 이의 효과 적인 대체수술이 될 가능성을 제시한다10,26,32). 한편, 일부 가관절이 관찰된 이유는 명확하지 않으나, 가 장 흔한 원인으로는 골과 골간의 접촉이 구간적으로 원활하지 않았을 수 있고, PEEK 케이지에 의한 응 력 방패 효과 (stress shielding effect) 또한 이에 작용할 수 있다. 이식 지주 장골과 접촉면과의 미세 한 움직임이 존재하는 것도 가관절 형성과 연관이 있을 것이다29,30). 연골 종판의 불완전한 제거 또한 골 유합을 제한하는 요소일 것이다.
본 연구에서 술 후 추체간 높이의 변화와 수술 분 절의 전만각의 변화가 두 군 간에서 모두 유의한 차 이를 보이지 않았으며 임상적으로도 경추부 및 상지 부의 통증 및 NDI 수치의 변화 양상이 차이를 보이 지 않았다. 영상의학적인 평가 기준에서 수술 분절 의 전만각의 경우 수술 분절 수가 늘어남에 따라 이 에 비례하는 전만각의 증가가 발생하기 때문에 이를 보정하기 위해 해당 환자에서 술 후와 최종 추시 간 의 분절당 평균 변화량을 측정하여 비교하였고, 종 판 내 함몰의 경우 자가 지주 장골 이식술 군에서 자 가 지주 장골과 척추체가 융합하여 정확한 경계가
소실되었기에 PEEK 케이지 삽입술 군에서만 측정 되었고 종판 내 함몰의 영상의학적 비교를 위해 술 후와 최종 추시 간의 추체간 높이 변화량을 비교하 였다.
경추 케이지 삽입술에서 흔히 발견되는 합병증은 종판 내 함몰이다. 종판 내 함몰은 종종 함몰이 관찰 되는 것으로 보고되고 있는데, 이는 골성 종판의 파 괴와 연관이 있다. 골성 종판이 파괴되면 하중이 치 우쳐 분포하게 되고, 이는 지속적인 함몰로 이어진
다16,24). 종판 내 함몰에 영향을 미치는 위험 요소로
는 추간판의 제거로 인한 불안정성, 술 후 경추의 움 직임, 케이지 자체의 구조, 골 종판의 소파술 시 연 골 종판을 제거하는 과정에서의 골성 종판의 파괴, 케이지의 접촉 면적이 상대적으로 작아 하중이 과하 게 집중되는 경우, 혹은 골다공증이 동반되어 추체 자체가 약한 경우 등을 들 수 있다. 또한 케이지의 높이를 과하게 높게 삽입한 경우, 경추부의 과신연 에 의한 반작용으로 압박력이 작용하여 함몰을 촉진 시킬 수 있다11). 이는 전방 경추 유합술시 신경공에 대한 신연술을 케이지를 이용하여 시행하기 때문에 발생하는 것으로 종판 내 함몰은 이러한 케이지로 인한 신연 효과를 감소 시킬 수 있다. 이상에서, 가 능한 넓은 접촉 면적과 손상받지 않는 골성 종판의 유지가 함몰을 예방하는 사전 조건이라고 사료된다.
Gercek 등13)은 케이지를 삽입한 9예 중 5예에서 3 mm미만의 추체간 간격의 감소가 발생하였다고 하였고, Tye 등31)은 70명의 환자중 67명에서 종판 내 함몰을 보고하였다. 본 연구에서 13례중 10례에 서 종판 내 함몰이 발견되었으며, 그 크기는 평균 1.91 mm 이었다. 그러나 케이지 삽입술 군과 자가 지주 장골 이식술 군에서 술 후부터 최종 추시 기간 에 걸쳐 추체간 높이의 감소 및 수술 분절 전만각의 감소는 유의하게 나타나지 않았으며, 임상적으로도 술 후와 최종 추시 시에 임상적 호전 정도의 변화가 없어 종판 내 함몰이 임상적 결과 및 추간판 높이 및 전만 각도의 경추 정열에는 유의한 영항을 미치지 않는 것으로 관찰되었다. 그러나 이러한 종판 내 함 몰에 영향을 미치는 각각의 요소에 대한 연구가 더 필요할 것으로 사료되며 이에 추가하여 자가 지주 장골 삽입술에서의 종판 손상시 함몰 여부, 금속판
이 이에 미치는 영향에 대한 평가 등에 대해서는 추 가적 연구가 필요할 것으로 사료된다.
결 론
전방 경추 유합술 시 자가 지주 장골 이식술 및 금 속판 고정술을 이용한 유합술과 추체간 PEEK 케이 지를 이용한 전방 경추 유합술은 임상적, 영상의학 적으로 비슷한 우수한 결과를 나타내었다. PEEK 케이지 삽입술은 자기 지주 장골 이식술과 상응하는 경추 치료 효과를 나타내면서 골이식 공여부의 합병 증을 최소화하는 효율적 수술이 될 수 있으리라 판 단된다.
참고문헌
01) Arrington ED, Smith WJ, Chambers HG, Bucknell AL and Davino NA: Complications of iliac crest bone graft harvesting. Clin Orthop Relat Res, 300-309, 1996.
02) Baba H, Furusawa N, Imura S, Kawahara N, Tsuchiya H and Tomita K: Late radiographic findings after anterior cervical fusion for spondy- lotic myeloradiculopathy. Spine (Phila Pa 1976), 18:2167-2173, 1993.
03) Baba H, Furusawa N, Tanaka Y, Wada M, Imura S and Tomita K: Anterior decompression and fusion for cervical myeloradiculopathy sec- ondary to ossification of the posterior ligament.
Int Orthop, 18:204-209, 1994.
04) Banwart JC, Asher MA and Hassanein RS:
Iliac crest bone graft harvest donor site morbidity.
A statistical evaluation. Spine (Phila Pa 1976), 20:1055-1060, 1995.
05) Bohler J and Gaudernak T: Anterior plate stabi- lization for fracture-dislocations of the lower cer- vical spine. J Trauma, 20:203-205, 1980.
06) Cauthen JC, Theis RP and Allen AT: Anterior cervical fusion: a comparison of cage, dowel and dowel-plate constructs. Spine J, 3:106-117; dis- cussion 117, 2003.
07) Cho DY, Liau WR, Lee WY, Liu JT, Chiu CL
and Sheu PC: Preliminary experience using a polyetheretherketone (PEEK) cage in the treat- ment of cervical disc disease. Neurosurgery, 51:1343-1349; discussion 1349-1350, 2002.
08) Chou YC, Chen DC, Hsieh WA, et al.: Efficacy of anterior cervical fusion: comparison of titanium cages, polyetheretherketone (PEEK) cages and autogenous bone grafts. J Clin Neurosci, 15:1240- 1245, 2008.
09) Cloward RB: The anterior approach for removal of ruptured cervical disks. J Neurosurg, 15:602- 617, 1958.
10) Coric D, Branch CL, Jr. and Jenkins JD:
Revision of anterior cervical pseudoarthrosis with anterior allograft fusion and plating. J Neurosurg, 86:969-974, 1997.
11) Fujibayashi S, Neo M and Nakamura T: Stand- alone interbody cage versus anterior cervical plate for treatment of cervical disc herniation:
sequential changes in cage subsidence. J Clin Neurosci, 15:1017-1022, 2008.
12) Fujibayashi S, Shikata J, Kamiya N and Tanaka C: Missing anterior cervical plate and screws: a case report. Spine (Phila Pa 1976), 25:2258-2261, 2000.
13) Gercek E, Arlet V, Delisle J and Marchesi D:
Subsidence of stand-alone cervical cages in ante- rior interbody fusion: warning. Eur Spine J, 12:513-516, 2003.
14) Goffin J, van Loon J, Van Calenbergh F and Plets C: Long-term results after anterior cervical fusion and osteosynthetic stabilization for frac- tures and/or dislocations of the cervical spine. J Spinal Disord, 8:500-508; discussion 499, 1995.
15) Goulet JA, Senunas LE, DeSilva GL and Greenfield ML: Autogenous iliac crest bone graft. Complications and functional assessment.
Clin Orthop Relat Res, 76-81, 1997.
16) Ha KY, Shin JH, Kim KW and Na KH: The fate of anterior autogenous bone graft after anterior radical surgery with or without posterior instru- mentation in the treatment of pyogenic lumbar spondylodiscitis. Spine (Phila Pa 1976), 32:1856-
1864, 2007.
17) Hacker RJ, Cauthen JC, Gilbert TJ and Griffith SL: A prospective randomized multicen- ter clinical evaluation of an anterior cervical fusion cage. Spine (Phila Pa 1976), 25:2646- 2654; discussion 2655, 2000.
18) Kandziora F, Pflugmacher R, Schafer J, et al.:
Biomechanical comparison of cervical spine inter- body fusion cages. Spine (Phila Pa 1976), 26:1850-1857, 2001.
19) Kandziora F, Schollmeier G, Scholz M, et al.:
Influence of cage design on interbody fusion in a sheep cervical spine model. J Neurosurg, 96:321- 332, 2002.
20) Kulkarni AG, Hee HT and Wong HK: Solis cage (PEEK) for anterior cervical fusion: prelimi- nary radiological results with emphasis on fusion and subsidence. Spine J, 7:205-209, 2007.
21) Lowery GL and McDonough RF: The signifi- cance of hardware failure in anterior cervical plate fixation. Patients with 2- to 7-year follow-up.
Spine (Phila Pa 1976), 23:181-186; discussion 186-187, 1998.
22) Majd ME, Vadhva M and Holt RT: Anterior cervical reconstruction using titanium cages with anterior plating. Spine (Phila Pa 1976), 24:1604- 1610, 1999.
23) Mastronardi L, Ducati A and Ferrante L:
Anterior cervical fusion with polyetheretherketone (PEEK) cages in the treatment of degenerative disc disease. Preliminary observations in 36 con- secutive cases with a minimum 12-month follow- up. Acta Neurochir (Wien), 148:307-312; discus- sion 312, 2006.
24) Oxland TR, Grant JP, Dvorak MF and Fisher
CG: Effects of endplate removal on the structural properties of the lower lumbar vertebral bodies.
Spine (Phila Pa 1976), 28:771-777, 2003.
25) Robinson RA: Fusions of the cervical spine. J Bone Joint Surg Am, 41-A:1-6, 1959.
26) Savolainen S, Rinne J and Hernesniemi J: A prospective randomized study of anterior single- level cervical disc operations with long-term follow- up: surgical fusion is unnecessary. Neurosurgery, 43:51-55, 1998.
27) Sawin PD, Traynelis VC and Menezes AH: A comparative analysis of fusion rates and donor- site morbidity for autogeneic rib and iliac crest bone grafts in posterior cervical fusions. J Neurosurg, 88:255-265, 1998.
28) Smith GW and Robinson RA: The treatment of certain cervical-spine disorders by anterior removal of the intervertebral disc and interbody fusion. J Bone Joint Surg Am, 40-A:607-624, 1958.
29) Song KJ, Choi BW, Kim GH and Song JH:
Usefulness of polyetheretherketone cage with plate augmentation for anterior arthrodesis in traumatic cervical spine injury. Spine J, 2009.
30) Steffen T, Tsantrizos A, Fruth I and Aebi M:
Cages: designs and concepts. Eur Spine J, 9 Suppl 1:S89-94, 2000.
31) Tye GW, Graham RS, Broaddus WC and Young HF: Graft subsidence after instrument- assisted anterior cervical fusion. J Neurosurg, 97:186-192, 2002.
32) Wang JC, McDonough PW, Endow KK and Delamarter RB: Increased fusion rates with cer- vical plating for two-level anterior cervical discec- tomy and fusion. Spine (Phila Pa 1976), 25:41-45, 2000.