만성콩팥병 환자에서의 NOAC의 사용
최원열, 최소담, 주하연, 최민경, 최주혁, 최길원, 최동화, 한동훈, 최정우, 최연희, 김향경 중앙대학교 의과대학 외과학교실
NOAC in Patients with Chronic Kidney Disease
Won-yeol Choi, So-dam Choi, Hoyen Chu, Ming-yeong Choi, Joo-hyeok Choi, Gil-won Choi, Dong-hwa Choi, Dong-hoon Han, Jung-woo Choi, Yeon-hee Choi, Hyangkyoung Kim
Department of Surgery, College of Medicine, Chung-Ang University, Seoul, Korea
서 론
만성콩팥병 환자에서 심방세동, 심부정맥혈전증과 같은 혈전색 전질환은 가장 흔한 공존질환 중 하나이다[1-3]. 만성콩팥병 환자 의 18%가 심방세동을 앓고 있으며[4] 심방세동 환자 중 33%가 만 성콩팥병을 앓고 있다[5]. 만성콩팥병 환자에서는 정맥 혈전색전증 의 위험이 증가하는 경향을 보인다고 보고되었는데, 신증후군을 진 단 받은 지 90일이 되지 않은 환자들에서는 특히 높은 연관성을 보 였다[6]. 따라서 만성콩팥병 환자에서의 심방세동에서 혈전예방, 정맥 혈전색전증 예방 및 치료를 위해 비타민 K 길항제와 같은 항 응고 요법이 흔히 치료로 사용되고 있다[7].
하지만 만성콩팥병은 출혈의 위험도 동시에 증가시킨다[8]. 동 반된 위험요인이 증가함에 따라 혈전색전질환과 출혈의 위험이 동 시에 증가하므로 만성콩팥병환자에서 혈전색전질환의 예방을 위 해 항응고제를 사용하는 것은 위험성을 내포하고 있으며, 실제로 출혈의 발생을 증가시키고 있다[9-11]. 따라서 만성콩팥병 환자에 서 항응고제를 사용할 때 혈전색전의 위험성을 낮추는 효능 뿐만
아니라 동시에 출혈 위험과 관련한 부작용을 감소시키는 것은 매우 중요한 문제이다.
기존의 항응고제인 비타민 K 길항제는 이러한 출혈 위험에 대 해 문제점을 보였고, 새로운 항응고제인 비 비타민 K 항응고제 (Non-vitamin K antagonist Oral Anti-Coagulant; NOAC 또는 Direct Oral Anti-Coagulant; DOAC)은 약물효과 예측, 두개강내 출혈 위험 등 비타민 K 길항제의 한계를 극복하며 대안으로 제시 되었으나, 만성콩팥병 환자에서 약물의 신대사와 다제투여로 인한 약물 간 상호작용 등의 문제는 일반환자집단의 결과를 적용하는 데 에 한계가 되므로 만성콩팥병 환자에 대한 NOAC의 사용은 아직 충분한 근거를 가지고 있지 못하다[2,3].
이에 만성콩팥병 환자의 약물대사와 NOAC의 특성, 약제에 대한 임상시험 결과에 대한 고찰을 통해 만성신장병 환자에서 NOAC의 적용가능 범위와 약제사용에 대한 근거를 알아보고자 하 였다.
책임저자 : 김향경
우 06973, 서울시 동작구 흑석로 102, 중앙대학교 의과대학 외과학교실 Tel: 02-6299-1564, Fax: 02-6298-8351, E-mail: hkkim@cau.ac.kr
만성콩팥병 환자에서 심방세동, 심부정맥혈전증과 같은 혈전색전질환은 가장 흔한 공존질환 중 하나로 이러한 환자 군에서 항응고치 료를 고려해야 하는 경우가 흔하다. 하지만 만성콩팥병은 출혈의 위험도 동시에 증가시켜 만성콩팥병 환자에서 항응고제를 사용할 때 혈전색전의 위험을 낮춤과 동시에 출혈 위험성을 감소시키는 것은 중요한 문제라 생각된다. 이에 만성콩팥병 환자의 약물대사와 심방세동과 심부정맥혈전증 환자에서 Non-vitamin K antagonist Oral Anti-Coagulant (NOAC) 의 임상시험 결과를 검토하여 비 타민 K 길항제와 NOAC 만성콩팥병 환자에서 NOAC의 적용가능 범위와 약제사용에 대한 근거를 규명하고자 한다.
Key Words: Non-vitamin K antagonist oral anticoagulants, Direct oral anticoagulant
This is an Open Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/4.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
Copyright © The Korean Society for Dialysis Access | eISSN: 0000-0000
본 론
1. 만성콩팥병에서의 약물 대사
만성콩팥병은 신체의 여러 장기에 영향을 미칠 뿐 아니라 많은 약물의 약동학적 기전에도 영향을 미친다. 약물이 혈장 단백질과 결합하는 것을 방해하여 혈중 유리 약물 수치를 높이며, 이에 따라 간에서 일어나는 환원과정이나 수화과정에도 영향을 미치게 되어 신장 이외의 장기로 배설, 대사되는 약물의 기전도 방해한다.
신장을 통한 약물의 배설은 주로 사구체 여과를 통해 이루어지 며 종종 세뇨관 분비나 재흡수를 통해 이루어지기도 한다. 신장 질 환으로 인해 사구체 여과율과 세뇨관의 기능이 손상되면 이러한 기 전을 통한 약물의 배설이 줄어들고 혈장 내 약물의 반감기는 연장 된다. 이에 따라 곡선 밑 면적으로 계산한 총 약물 노출은 증가하게 되고 따라서 약물이 제대로 배설되지 않은 상태에서 약물의 용량을 적절히 조절하지 않고 반복해서 약물을 투여하게 되면 시간이 지남 에 따라 생물축적이 일어나게 되고 약물의 치료용량을 벗어나게 되 어 독성을 나타내게 된다. 그러므로 신장의 기능이 떨어진 환자에 게 약물을 투여하는 경우에는 약물의 용량을 줄이거나 투여 횟수를 줄여 의도하지 않은 약물의 축적을 예방해야 한다.
신장 질환을 가진 환자에게 약제를 투여하기 위해서는 사구체 여과율을 기초로 하여 용량을 조절하게 된다. 사구체 여과율은 24 시간 요 중 크레아티닌 청소율을 측정함으로써 계산할 수 있다. 크 레아티닌 청소율은 Cockcroft-Gault 식을 통해 계산할 수 있는데 이 식을 통한 크레아티닌 청소율의 측정치가 실제 크레아티닌 청소 율보다 10-40% 정도 더 높게 나올 수 있다. Cockcroft-Gault 식은 다음과 같다.
CrCl (ml/min)= (140–age)×weight (kg)×sex 72×serum creatinine (mg/dl)
성별 항목에는 남자의 경우 1, 여자의 경우 0.85를 대입한다. 이 러한 식을 통한 크레아티닌 청소율의 계산은 환자의 크레아티닌 수 치가 안정된 경우에만 유효하다.
혈액투석을 통한 약의 배설은 일차적으로 약물의 분자 크기에 따라 결정된다. 1500 Da 이하의 분자크기를 가진 경우 고유동 투 석막을 통해 배설이 가능하다. 단백질과 결합된 약물은 투석으로
배설되지 않으며, 혈관 내에 존재하는 단백질과 결합되지 않은 약 물은 투석을 통해 배설될 수 있다. 분포용적이 큰 약물은 혈관 밖의 공간에 존재하는 약물의 양이 많기 때문에 혈액투석을 통해서는 직 접적으로 약물을 배설시킬 수 없다[12].
2. NOAC의 등장배경
심방세동과 심부정맥혈전증 환자에서 warfarin과 같은 비타 민K 길항제가 항응고제 표준치료로 사용되어 왔다[13]. 그러나 warfarin은 약물의 작용시작시간이 느려 투여 후 프로트롬빈시간 에 효과를 나타내기까지 2-3일의 시간이 걸리고 환자들마다 용 량 반응의 차이가 크며, 치료용량범위가 좁아 지속적인 약물 농 도 감시가 필요하다는 임상적 어려움이 있었다. 또한, 다른 약물이 나 음식이 warfarin의 약력학과 약동학에 영향을 미칠 수 있으므로 warfarin 투여 시 약물 상호작용에도 유의해야 한다.
이러한 어려움 때문에 dabigatran을 시작으로 apixaban, edoxaban, rivaroxaban 등의 NOAC이 개발되어 실제 임상에 적용 되기 시작했으며 warfarin과의 비교를 위한 많은 연구가 진행되었 다. NOAC은 warfarin보다 빠른 작용시작시간을 보이며 필요 용량 이 예상 가능하여 치료약물농도 감시의 필요성을 줄이고 편의성을 늘리며 비용을 감소시킬 수 있다[14]. NOAC은 warfarin보다 출혈 성 뇌졸중과 두개내출혈 발생이 적었으며 혈전색전증의 위험을 줄 이는데 있어서 warfarin보다 뛰어난 결과를 보였다[15-18].
2017 European Society of Cardiology/European Association for Cardio-Thoracic Surgery (ESC/EACTS) guidelines에서는 심 방세동과 함께 대동맥판 협착증, 대동맥판 역류, 승모판막 폐쇄부 전증이 있는 환자에서 warfarin의 대체제로 NOAC를 고려할 것 을 권고하였고[19], 2017 American Heart Association/American College of Cardiology (AHA/ACC) guideline에서는 심방세동과 자연대동맥판질환, 삼첨판질환이 있거나 승모판막 폐쇄부전증이 있고 CHA2 DS2 - VASc score 2점 이상인 환자에서 warfarin 대 체제로 NOAC을 사용할 수 있다고 제시하였다[20].
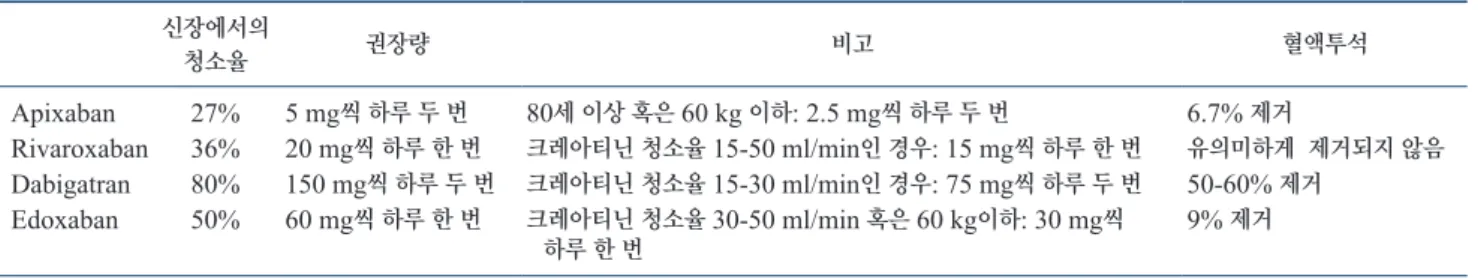
Table 1에 각 약제의 특성을 정리하였다. Apixaban은 직접 응고 인자 Xa의 억제제이다. 신장에서의 청소율은 27%이다. 하루 두 번 5 mg씩 복용하는 것이 권장되고 80세 이상 혹은 몸무게 60 kg 이 하인 환자의 경우에는 하루 두 번 2.5 mg씩 복용하는 것이 권장된 다. 4시간의 혈액투석을 통해 오로지 6.7%의 apixaban만 청소된다.
Rivaroxaban은 직접 응고인자 Xa 억제제이다. 신장에서 36%
Table 1. NOAC의약제별특성과심방세동환자에서의 NOAC 사용 신장에서의
청소율 권장량 비고 혈액투석
Apixaban 27% 5 mg씩하루두번 80세이상혹은 60 kg 이하: 2.5 mg씩하루두번 6.7% 제거
Rivaroxaban 36% 20 mg씩하루한번 크레아티닌청소율 15-50 ml/min인경우: 15 mg씩하루한번 유의미하게 제거되지않음 Dabigatran 80% 150 mg씩하루두번 크레아티닌청소율 15-30 ml/min인경우: 75 mg씩하루두번 50-60% 제거
Edoxaban 50% 60 mg씩하루한번 크레아티닌청소율 30-50 ml/min 혹은 60 kg이하: 30 mg씩
하루한번 9% 제거
가 제거되고 나머지가 간에서 대사 되어 활성화된 형태로 바뀌게 된다. FDA 권장량은 하루 한번 20 mg이다. 크레아티닌 청소율이 15-50 ml/min인 경우에는 하루 한번 15 mg씩 복용하길 권장한다.
크레아티닌 청소율이 15 ml/min보다 낮은 경우 사용이 권장되지 않는다. 또한 투석으로 유의미한 양의 rivaroxaban을 청소해 낼 수 없어서 투석중인 환자에게는 사용이 권장되지 않는다.
Dabigatran은 직접 트롬빈 억제제이다. 신장에서의 청소율이 80%로 신장 의존적이다. 크레아티닌 청소율이 30 ml/min 이상 인 환자들에게서 하루에 두 번 150 mg씩 복용하는 것이 권장된다.
크레아티닌 청소율이 15-30 ml/min인 환자들에게는 하루 두 번 75 mg씩 복용하는 것이 권장된다. 그리고 유일하게 투석 가능한 NOAC으로서 4시간 혈액투석으로 50-60%의 dabigatran을 제거할 수 있다.
Edoxaban은 가장 최근에 개발된 직접 factor Xa 억제제이다. 신 장 청소율은 50%이다. 크레아티닌 청소율 30 ml/min 이상인 환자 들은 60 mg씩 복용하도록 권장되고 크레아티닌 청소율 30-50 ml/
min이거나 몸무게가 60 kg이하인 환자의 경우 30 mg씩 복용하기 를 권장한다. 4시간 혈액투석으로 오로지 9%의 edoxaban을 제거 할 수 있다[12].
14,264명의 심방세동 환자에게 각각 무작위 배정을 통해 rivaroxaban 20 mg/day (크레아티닌 청소율이 30-49인 2950명 환 자에게는 rivaroxaban 15 mg/day), 또는 warfarin을 복용하게 하 였다. 크레아티닌 청소율 <30 ml/min 인 환자는 ROCKET-AF연 구에서 제외되었다. 그 결과 크레아티닌 청소율이 30-49인 환자 (rivaroxaban 15 mg)에게서 뇌졸중 또는 색전증의 발생률이 1년에 100명 당 2.32명 이었고, warfarin을 복용한 군에서 1년에 100명 당 2.77명[위험도 0.84; 95% 신뢰구간 0.57-1.23]으로 차이를 보이 지 않았다[21].
신기능이 정상인 환자(크레아티닌 청소율 >60 ml/min)에게서 도 비슷한 결과를 얻을 수 있었는데, rivaroxaban 20 mg을 복용한 군과 Warfarin을 복용한 군에서 뇌졸중 또는 색전증의 발생률을 살 펴본 결과, rivaroxaban 20 mg을 복용한 군에서는 1년에 100명 당 1.57명 그리고 warfarin을 복용한 군에서는 1년에 100명 당 2.00명 으로 두 군 간에 차이가 없었음을 알 수 있었다[21].
중도의 신기능 장애를 가진 환자에게서 rivaroxaban 15 mg을 하루에 한번 먹게 하는 것이 정상 신기능을 가진 사람에게 하루에 한번 20 mg 먹게 하는 것과 효과나 안정성 면에서 차이가 없었다.
주목해야 할 점은 rivaroxaban의 용량은 환자의 나이, 체질량지수 와는 관계가 없고 신기능에 따라 조정된다는 것이었다.
이렇듯, rivaroxaban 복용 용량에 따라 뇌졸중 또는 색전증 발 생률에 차이가 없었음을 알 수 있었다[22]. 결론적으로 뇌졸중 또 는 색전증의 예방을 위해 크레아티닌 청소율 ≥50 ml/min인환자 에게서 rivaroxaban 20 mg/day을 복용하는 것, 크레아티닌 청소 율이 15-49 ml/min인 환자에게서 15 mg/day을 복용하는 것이 추천되고 있고, 투석환자나 심한 신부전환자에게 rivaroxaban 10 mg/day 처방이 가능하게 될 것이라는 연구결과도 나오고 있다.
Rivaroxaban은 비비타민 K 길항제 중에서 심방세동이 동반된 중 등도의 만성콩팥병환자에게서 복용 용량에 따른 임상시험을 거친 유일한 약제이다[23].
3. 심부정맥혈전증 환자에서의 NOAC 사용
만성콩팥병은 심부정맥혈전증 재발의 위험과 상관관계가 있 다[24-26]. 만성콩팥병의 정도가 증가함에 따라 재발의 위험 은 warfarin군에서 증가하는 추세를 보이며 이와 같은 결과는 apixaban이나 rivaroxaban을 사용하였을 때에도 동일한 추세를 보 인다[27]. 다만 dabigatran이나 edoxaban을 사용한 경우에는 이러 한 경향성을 따르지 않는다. 결과들을 보면 효과 측면에서 NOAC 을 사용한 경우나 warfarin을 사용한 경우나 큰 차이는 없다. 또한 연구에 따르면 NOAC는 warfarin에 비해 주요 출혈을 줄이는 효과 를 지녔고 동일한 결과가 신기능 감소집단에서도 확인되었다. 그 중에서도 apixaban이나 rivaroxaban을 사용한 경우 안전측면에서 의 이득이 dabigatran보다 더 큰 것으로 나타났다[28].
EINSTEIN-DVT에서 추정 크레아티닌 청소율이 30-49 ml/
min인 대상으로 재발성 혈전증이 생길 위험이나 혈전증에 관련된 사망이 발생할 위험을 ribaroxaban과 warfarin으로 비교 한 결과 두 그룹 사이에 큰 차이를 보이지 않았다[27,29]. 또한 출혈위험 역시 유의미한 차이를 가지지 못했다[29].
AMPLIFY trials에서도 비슷한 결과가 도출이 되었는데 여기서 는apixaban과 warfarin을 통해 338명의 stage 3나 그 이상의 만성 콩팥병 환자를 통해 심부정맥혈전증/폐색전증 치료 성적을 비교하 였다. 여기서도 재발 심부정맥혈전증/폐색전증 관련 사망, 출혈 사 건 수 등에서 유의미한 차이를 보이지 않았다[30].
이러한 여러 연구 결과들을 바탕으로 Warfarin 대신 NOAC를 만성 콩팥병 환자의 정맥 혈전증의 초기, 장기적치료에 사용하는 것을 고려할 수 있다. 다만 중증의 만성 콩팥병 환자, 그리고 혈액 투석 환자에게서는 사용할 수 없으며, 때문에 약물 사용시에 주의 를 기울여 환자 개인의 위험과 이득을 정확하게 따져야 한다.
결 론
만성콩팥병 환자들은 심방세동과 심부정맥혈전증을 흔히 동반 하고 있어 항응고치료가 필요하나 출혈의 위험성이 높다. 현재 만 성콩팥병 환자에서의 항응고제의 사용은 현 시점까지의 최신 지침 에 따르면 Warfarin이 일차 선택 치료제이고 NOAC의 사용에 대한 적절한 근거나 지침은 제시되지 않은 상태이다.
4가지 NOAC제제에 대한 임상연구의 통계적 수치와 결과만 고 려한다면 NOAC이 warfarin보다 더 나은 임상적 효과를 가진다고 볼 수 있으나, 각 약제에 대한 연구 중 만성콩팥병 4, 5단계의 환자 군이 포함된 연구는 한 연구에 불과하며, 나머지는 모두 2, 3단계의 경도-중등도의 만성콩팥병 환자군이 대상이 되었기 때문에 NOAC 의 사용에 있어서 가장 문제가 되는 만성콩팥병에서의 약물대사가 결과에 반영되지 않았을 가능성이 크다.
따라서, 만성콩팥병 2, 3단계의 경도-중등도 환자군에 대해 체 내 약물 농도 감시 하에 NOAC의 사용이 warfarin을 대체할 수 있 으나 중증의 만성콩팥병 환자군에선 아직 추가적인 연구를 기다려 보아야 한다.
REFERENCES
1. Lip GY, Laroche C, Dan GA et al. A prospective survey in European Society of Cardiology member countries of atrial fibrillation management: baseline results of EURObservational Research Programme Atrial Fibrillation (EORP-AF) Pilot General Registry. Europace 16: 308- 319,2014.
2. Annoni G, Mazzola P. Real-world characteristics of hospitalized frail elderly patients with atrial fibrillation: can we improve the current prescription of anticoagulants? J Geriatr Cardiol 13: 226-232,2016.
3. Jaspers Focks J, Brouwer MA, Wojdyla DM et al.
Polypharmacy and effects of apixaban versus warfarin in patients with atrial fibrillation: post hoc analysis of the ARISTOTLE trial. 353,2016.
4. Soliman EZ, Prineas RJ, Go AS et al. Chronic kidney disease and prevalent atrial fibrillation: the Chronic Renal Insufficiency Cohort (CRIC). Am Heart J 159: 1102-1107, 2010.
5. Kakkar AK, Mueller I, Bassand JP et al. Risk profiles and antithrombotic treatment of patients newly diagnosed with atrial fibrillation at risk of stroke: perspectives from the international, observational, prospective GARFIELD registry. PLoS One 8: e63479,2013.
6. Christiansen CF, Schmidt M, Lamberg AL et al. Kidney disease and risk of venous thromboembolism: a nationwide population-based case-control study. J Thromb Haemost 12:
1449-1454,2014.
7. Lutz J, Jurk K, Schinzel H. Direct oral anticoagulants in patients with chronic kidney disease: patient selection and special considerations. Int J Nephrol Renovasc Dis 10: 135- 143,2017.
8. Kaw D, Malhotra D. Platelet dysfunction and end-stage renal disease. Semin Dial 19: 317-322,2006.
9. P Rao (Durham U, JH Alexander (Durham,US), D Wojdyla (Durham,US), D Atar (Oslo,NO), EM Hylek (Boston,US), M Hanna (Princeton,US), A Parkhomenko (Kiev,UA), D Vinereanu (Bucharest,RO), L Wallentin (Uppsala,SE), RD Lopes (Durham,US), BJ Gersh (Rochester,US), CB Granger (Durham,US) Patients with atrial fibrillation and history of falls are at high risk for bleeding but have less bleeding with apixaban than warfarin: results from the ARISTOTLE trial.
Eur Heart J 37,2016.
10. Apostolakis S, Lane DA, Buller H, Lip GY. Comparison of the CHADS2, CHA2DS2-VASc and HAS-BLED scores for
the prediction of clinically relevant bleeding in anticoagulated patients with atrial fibrillation: the AMADEUS trial. Thromb Haemost 110: 1074-1079,2013.
11. Eikelboom J, Merli G. Bleeding with Direct Oral Antico- agulants vs Warfarin: Clinical Experience. The American Journal of Medicine 129: S33-S40,2016.
12. Chan KE, Giugliano RP, Patel MR et al. Nonvitamin K Anticoagulant Agents in Patients With Advanced Chronic Kidney Disease or on Dialysis With AF. J Am Coll Cardiol 67: 2888-2899,2016.
13. Ansell J, Hirsh J, Poller L et al. The pharmacology and ma- na ge ment of the vitamin K antagonists: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy.
Chest 126: 204s-233s,2004.
14. Sterne JA, Bodalia PN, Bryden PA et al. Oral anticoagulants for primary prevention, treatment and secondary prevention of venous thromboembolic disease, and for prevention of stroke in atrial fibrillation: systematic review, network meta- analysis and cost-effectiveness analysis. Health Technol Assess 21: 1-386,2017.
15. Connolly SJ, Ezekowitz MD, Yusuf S et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 361: 1139-1151,2009.
16. Giugliano RP, Ruff CT, Braunwald E et al. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med 369: 2093-2104,2013.
17. Granger CB, Alexander JH, McMurray JJ et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 365: 981-992,2011.
18. Patel MR, Mahaffey KW, Garg J et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med 365:
883-891,2011.
19. Baumgartner H, Falk V, Bax JJ et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 38: 2739-2791,2017.
20. Nishimura RA, Otto CM, Bonow RO et al. 2017 AHA/
ACC Focused Update of the 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease:
A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines.
J Am Coll Cardiol 70: 252-289,2017.
21. Patel MR, Mahaffey KW, Garg J et al. Rivaroxaban versus Warfarin in Nonvalvular Atrial Fibrillation. New England Journal of Medicine 365: 883-891,2011.
22. Fox KA, Piccini JP, Wojdyla D et al. Prevention of stroke and systemic embolism with rivaroxaban compared with warfarin in patients with non-valvular atrial fibrillation and moderate renal impairment. Eur Heart J 32: 2387-2394,2011.
23. Barrios V, Gorriz JL. Atrial fibrillation and chronic kidney disease: focus on rivaroxaban. J Comp Eff Res 4: 651- 664,2015.
24. Dobrowolski C, Clark EG, Sood MM. Venous thrombo-
embolism in chronic kidney disease: epidemiology, the role of proteinuria, CKD severity and therapeutics. J Thromb Thrombolysis 43: 241-247,2017.
25. Wattanakit K, Cushman M. Chronic kidney disease and venous thromboembolism: epidemiology and mechanisms.
Curr Opin Pulm Med 15: 408-412,2009.
26. Wattanakit K, Cushman M, Stehman-Breen C et al. Chronic kidney disease increases risk for venous thromboembolism. J Am Soc Nephrol 19: 135-140,2008.
27. Geldhof V, Vandenbriele C, Verhamme P, Vanassche T.
Venous thromboembolism in the elderly: efficacy and safety
of non-VKA oral anticoagulants. Thromb J 12: 21,2014.
28. Geldhof V, Vandenbriele C, Verhamme P, Vanassche T.
Venous thromboembolism in the elderly: efficacy and safety of non-VKA oral anticoagulants. Thrombosis Journal 12: 21- 21,2014.
29. Investigators E, Bauersachs R, Berkowitz SD et al. Oral rivaroxaban for symptomatic venous thromboembolism. N Engl J Med 363: 2499-2510,2010.
30. Agnelli G, Buller HR, Cohen A et al. Oral apixaban for the treatment of acute venous thromboembolism. N Engl J Med 369: 799-808,2013.