폐경기 여성에서 시행하는 호르몬대체요법 (hormone replacement therapy)은 골다공증과 비뇨생식기계 등의 갱년 기 증상을 완화시키기 때문에 최근에 그 사용이 증가되고 있 다(1). 그러나 여성 호르몬이 유방실질 밀도를 증가시키고 (2- 4), 유방조직에 변화를 일으켜 양성종양은 물론 유방암의 빈도
를 증가시킨다고 한다(5-9). 호르몬 치료에 의한 유방촬영술 상 실질 밀도의 증가는 유방암, 특히 미세석회화를 동반하지 않는 유방암의 조기 발견을 어렵게 할 수 있다(10-14).
일반적으로 유방촬영술에서 유방암의 가능성이 높은 소견으 로는 종괴형성, 미세석회화, 비대칭 음영, 실질왜곡 등이 있다 (15-18). 호르몬대체요법을 받는 여성에서 유방암을 조기 진 단하기 위해서는 정기적인 추적검사를 통하여 위와 같은 이상 소견을 발견하는 것이 중요하다. 한편 불필요한 외과적 생검을 줄이기 위해서 호르몬 치료후 생기는 유방촬영상의 정상적인 변화 또는 양성 병변의 소견과 유방암의 가능성이 있는 소견 을 구분하는 것도 필요하다.
호르몬대체요법과 관련된 유방의 이상소견:
외과적 생검 증례 분석
1문우경・김형석2・차주희・조경수・최은완・이유진・정선양3・조나리야4・임정기
목적: 호르몬대체요법 중 발견된 유방촬영술 및 초음파검사상의 이상소견과 병리학적 결과를 비교 분석하고 호르몬대체요법 도중 발견되는 유방암의 특징적인 임상, 유방촬영술, 병리 소견 이 있는지 알아보고자 한다.
대상과 방법: 호르몬대체요법 치료도중 유방촬영술의 이상소견 또는 촉지성 종괴로 유방암이 의
심되어 외과적 유방절제술을 시행한 총 25명(44-65세; 평균 55.5세)을 대상으로 하였다. 유 방촬영술은 모든 환자에서, 초음파 검사는 23명에서 시행하였으며, 종괴의 모양과 변연, 미세 석회화 등 영상 소견을 병리결과와 비교 분석하였다. 호르몬대체요법를 받은 과거력이 없는 45 명(44-65세; 평균 54.9세)의 유방암 환자를 대조군으로 하여 유방암 발견방법, 유방촬영술 소 견, 관상피내암 비율 등을 비교하였다.
결과: 수술결과 양성질환 10예(섬유선종 4예, 섬유낭성변화 6예)와 악성종양 15예(관상피내암 3예, 침윤성암 12예)로 판명되었다. 25명 환자의 유방촬영술상 이상소견은 종괴 16예, 군집성 미세석회화 7예, 종괴와 미세석회화 2예이었다. 유방촬영술 소견과 병리결과를 비교하면, 국한 형 종괴는 4예 모두에서 양성인 반면, 불명확형 종괴는 7예 중 5예(71%), 침상형 종괴는 5예 모두(100%)에서 악성이었다. 미세석회화를 보인 7예 중 3예(43%)와 종괴와 미세석회화가 함 께 보인 2예 모두에서 악성종양이 발견되었다. 초음파검사상 낭종만 관찰되었던 2예는 모두 양 성으로 판정되었다. 호르몬대체요법과 연관하여 발견된 유방암은 호르몬대체요법를 받은 과거 력이 없는 환자에서 발견된 유방암과 비교해서 유의하게 유방촬영술로 발견된 경우가 많았으 며(60%와 16%, p <0.001), 종양의 평균 크기가 작았고(17 mm와 24 mm, p <0.01), 미세석 회화로만 나타난 증례가 많았으며(20%와 13%, p <0.05), 조직학적으로 관상피내암이 많았다 (20%와 7%, p <0.01).
결론: 호르몬대체요법도중 발견된 유방촬영상의 이상소견 중 불명확형 또는 침상형 종괴와 미 세석회화와 동반된 종괴는 유방암의 가능성이 높았다. 호르몬대체요법도중 진단된 유방암은 호 르몬대체요법과 무관한 유방암에 비해 유방촬영술에서 유의하게 많이 발견되었으며 조직학적 으로 관상피내암이 많았다.
1서울대학교 의과대학 방사선과학교실, 서울대학교 의학연구원 방사선의학연 구소
2우리들병원 진단방사선과
3분당차병원 진단방사선과
4중앙길병원 진단방사선과
본연구는 원자력연구개발 중장기계획사업 연구비 지원에 의한 것임.
이 논문은 2003년 1월 24일 접수하여 2003년 9월 2일에 채택되었음.
이 논문의 목적은 호르몬대체요법 도중 유방암 의심하에 외 과적 절제술을 받은 환자를 대상으로 이들의 임상증상, 유방촬 영술 및 초음파 검사소견과 병리조직학적 결과를 비교 분석하 고 호르몬대체요법 도중 발견되는 유방암의 특징적 임상, 유방 촬영술, 병리 소견이 있는지 알아보는 것이다.
대상과 방법
1996년부터 2001년까지 본원에서 호르몬대체요법을 받은 29,700명 환자 중 유방암으로 의심되어 외과적 절제 생검을 한 25명 환자를 대상으로 하였다. 진단 당시 환자의 연령분포 는 44세에서 65세로 평균연령은 55.5세였다. 호르몬대체요법 은 21명에서 conjugate quine estrogen(Premarin; Wyeth- Ayerst Laboratories, Philadepphia, Pa, U.S.A.) 0.625 mg 과 medroxyprogesterone acetate(Provera; Upjohn, Kalamazoo, Mich, U.S.A.) 10 mg의 병합요법으로 투여하였고, 자궁적출술 을 받은 4명의 환자에서 conjugate quine estrogen 단독요법 으로 투여했다. 호르몬대체요법시행 후 병변 발견까지의 기간 은 평균 2.9년(4개월-5년)이었다.
유방촬영술은 전례에서 필름-스크린 기법과 유방전용 기계 (Senographe 600T; GE medical systems, Waukesha, Wis, U.S.A.)를 사용하여 내외사위(mediolateral oblique view), 상 하위(craniocaudal view) 촬영을 하였으며, 8명에서 국소압박 술(spot-compression view) 또는 확대촬영술(magnification view)을 시행하였다. 유방초음파는 10 MHz 선형탐촉자(HDI 3000 or Ultramamark 9; Advanced Technology Laboratories, Bothell, WA, U.S.A.)를 이용하여 23명에서 시 행하였다. 19명 환자는 호르몬대체요법 시행전후 유방촬영술
이 모두 있었고, 6명은 호르몬대체요법이후의 사진만 있었다.
평균추적검사 횟수는 2.4회(1-5회), 간격은 1.2년(1-2년), 추 적기간은 2.7년(1-5년)이었다.
병변 발견 당시의 유방촬영술과 초음파 소견을 2명의 방사 선과 전문의가 합의하에 후향적으로 분석하였다. 유방촬영술 소견은 American College of Radiology(ACR) Breast Imaging Reporting and Data System(BI-RADS)과 Tabar(19)의 분 류를 토대로 분석하였고, 이상소견은 종괴와 미세석회화로 나 누었다. 유방촬영술에서 유방밀도는 BI-RADS에 따라 1-4형 으로 나누었으며, 1, 2형의 경우를 저밀도유방, 3, 4형의 경우 는 고밀도유방으로 하였다. 종괴는 다시 종괴 변연부가 분명히 그려지는 국한형(circumscribed type), 잘 안 그려지는 불명 확형(ill-defined type), 주변에 바늘모양의 음영이 보이는 침 상형(spiculated type)으로 세분하였다. 미세석회화는 모양을 근거로 원형(round type), 과립형(granular type), 주조형 (casting type)으로 분류하였다. 원형은 석회화 모양이 모두 둥 근 경우, 과립형은 모양은 다양하지만 선상분지형 석회화가 없 는 경우, 주조형은 선상 또는 분지되는 석회화가 다수인 경우 로 정했다. 초음파소견은 크게 낭성종괴와 고형성종괴로 분류 하였고, 고형성종괴는 모양과 변연을 중심으로 세분하였다. 모 양은 원형(round type), 난원형(ovoid type), 엽상형(lobular type), 불규칙형(irregular type)으로, 변연은 국한형(circum- scribed type), 미세엽상형(microlobulated type), 불명확(ill- defined type)으로 구분하였다. 종괴의 모양 분류중 원형 (round type)과 난원형(ovoid type)의 구분은 종괴의 높이/너 비 값 1을 기준으로 하였다. 이전 유방촬영술 사진이 있는 유 방암 환자에서는 병변 발견의 가능성 여부를 후향적으로 분석 하였다.
Table 1. Clinical, Mammographic and Pathologic Findings of Fifteen Malignant Cases Detected in the Women Undergoing HRT Case Age (yrs) HRT duration (yrs) Detection Methods Mammogram
Pathology mass microcalcification size*(mm)
01 60 4 palpation by patient - granular 13 DCIS
02 55 2 screening mammogram - casting 35 DCIS
03 65 1 palpation by patient ill-defined - 55 DCIS
04 50 3.2 palpation by patient spiculated - 15 IDCA
05 51 3 palpation by patient ill-defined granular 15 IDCA
06 52 4.8 screening mammogram spiculated - 11 IDCA
07 65 3 screening mammogram spiculated - 10 IDCA
08 55 4 screening mammogram spiculated - 05 IDCA
09 56 2.8 screening mammogram spiculated - 14 IDCA
10 53 3 screening mammogram ill-defined - 15 IDCA
11 52 2.3 screening mammogram ill-defined - 15 IDCA
12 58 3.5 palpation by patient ill-defined - 08 IDCA
13 55 3.5 screening mammogram ill-defined - 12 IDCA
14 58 4 palpation by patient spiculated granular 18 IDCA
15 54 3 screening mammogram - casting 12 IDCA
Abbreviation
HRT : Hormone replacement therapy DCIS : Ductal carcinoma in situ IDCA : Invasive ductal carcinoma
* Maximum diameter of the mass was measured at mammography or ultrasonography.
호르몬대체요법 도중 발견되는 유방암의 특징적 임상, 유방 촬영술, 병리 소견이 있는지 알아보고자 같은 기간동안 수술하 여 확진된 유방암환자중 호르몬대체요법를 받은 과거력이 없 는 44세에서 65세 사이 45명 환자의 유방암을 대조군으로 하 였으며 양군간에 유방암의 발견방법, 종양 크기, 미세석회화로 만 나타난 증례, 종괴로만 나타난 증례 및 관상피내암의 비율 을 비교하고 student t-test로 검증하였다. 유의수준은p <0.05 로 하였다.
결 과
25명의 진단시 유방실질유형은 저밀도유방 8명(1형 4명, 2 형 4명)과 고밀도유방 17명(3형 10명, 4형 7명)이었다. 호르 몬대체요법 시행전후 유방촬영술이 모두 있었던 19명 중 10 명(53%)에서 호르몬대체요법 시행후 유방밀도 증가가 있었 다. 호르몬대체요법 시행 1년 후에 4명은 1형에서 3형으로, 4 명은 2형에서 3형으로, 2명은 2형에서 4형으로 유방실질밀도 가 변화했다.
25명의 유방촬영술상 이상소견은 종괴 16예, 군집성 미세석 회화 7예, 종괴와 미세석회화 2예이었다. 종괴는 국한형 4예, 불명확형 7예, 침상형 5예이었다. 불명확형 중 1예는 종괴형성 이 약한 비대칭음영으로 관찰되었으나 상하위 내외사위 모두 에서 같은 형태로 보여 불명확 종괴로 분류하였다. 미세석회화 형태는 원형 2예, 과립형 3예, 주조형 2예이었다. 종괴와 미세 석회화가 함께 보인 2예의 종괴는 불명확형 1예, 침상형 1예 이었고 석회화는 2예 모두 과립형이었다. 초음파를 시행한 23
예 중, 고형성 병변이 21예에서 발견되었으며, 2예는 낭성병변 이었다. 유방촬영술 또는 초음파상 병변의 크기는 최대 직경 10 mm미만이 4예, 10-20 mm가 18예, 20 mm 이상이 3예 로 평균 16.8 mm 이었다.
병리소견에서 10예는 양성, 15예는 악성이었고, 양성종양 중 4예는 섬유선종, 6예는 섬유낭성변화였다. 악성은 관상피내암 (ductal carcinoma in situ)이 3예, 침윤성관암(invasive duc- tal carcinoma)이 12예이었다. 침윤성소엽암(invasive lobular carcinoma)이나 특수형(special type) 유방암은 발견되지 않 았다.
유방촬영소견과 병리결과를 비교하면, 유방촬영술에서 국한 성 종괴를 보인 4예 모두 양성으로 판명되었다. 불명확형 종괴 를 보인 7예는 양성이 2예(29%), 악성이 5예(71%)이었고 (Fig. 1), 침상형은 5예 모두 (100%) 악성이었다. 미세석회화 로 보인 7예는 양성이 4예(57%), 악성이 3예(43%)이었고, 형태상으로 양성에서는 모두 원형(n=2) 또는 과립형(n=2)으 로 보였고 악성에서는 과립형이 1예, 주조형이 2예이었다. 종 괴와 미세석회화가 같이 보였던 2예는 모두(100%) 침윤성암 으로 판정되었다.
유방초음파를 시행한 23예 중 낭성병변으로 판독되었던 2 예는 모두 섬유낭성변화로 병리학적으로 확진되었고(Fig. 2), 고형성병변을 보인 21예 중 8예는 양성 질환으로 13예는 악 성 질환으로 확진되었다. 낭성병변으로 판독된 2예의 경우 촉 진상 단순 낭종과 일치하지 않는다는 유방외과의사의 판단에 의거 외과적 절제술을 시행했다. 고형종괴의 초음파소견은 형 태학적으로 원형 2예, 난원형 6예, 엽상형 8예, 불규칙형 5예
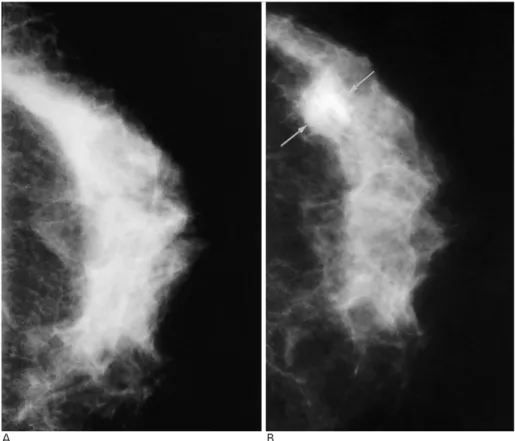
A B
Fig. 1. A 55-year-old woman with in- vasive ductal carcinoma in the left breast.
A. Pretreatment craniocaudal mam- mogram shows heterogeneously dense breast parenchyma.
B. Craniocaudal mammogram ob- tained after 41 months of estrogen re- placement therapy shows 1.2 cm sized, ill-defined mass (arrows) in the outer portion of the left breast. No mi- crocalcifications were seen. The mass was nonpalpable and US-guided local- ization using hookwire and surgical excision revealed a well-differentiated ductal carcinoma.
이었으며 변연은 국한형 10예, 미세엽상형 6예, 불명확형 5예 이었다. 악성으로 판정된 경우는 형태학적으로 원형 2예 중 1 예(50%), 난원형 6예 중 2예(33%), 엽상형 7예 중 5예(71
%), 불규칙형 5예 모두(100%)이었으며, 변연은 국한형 8예 중 1예(12%), 미세엽상형 8예 중 7예(88%), 불명확형 5예 모두(100%)였다.
유방암으로 판명된 15명 환자의 임상소견과 유방촬영술 소 견이 표 1에 요약되어 있다. 15예 중 9예(60%)는 유방촬영술 상에서 유방암이 발견되었고, 4예는 추적검사에도 불구하고 다 음 유방촬영술 시행 전에 본인이 종괴를 촉지하여 유방암이 발 견되었다. 미세석회화 소견은 유방암 15예 중 관상피내암 2예 와 침윤성암 3예, 총 5예(23%)에서 관찰되었다. 침윤성암 12 예 중 3예에서만 미세석회화가 관찰되었고 나머지 9예는 불명 확형 또는 침상형 종괴로 보였다. 유방암 발견 1년전 유방촬영 술 사진 분석이 가능했던 8명 중 4명에서만 후향적으로 병변 발견이 가능했다. 1예에서는 미세석회화가 3예에서는 불명확 형 종괴가 이전 사진에서 의심되었다.
호르몬대체요법과 연관하여 발견된 유방암은 호르몬대체요 법를 받은 과거력이 없는 환자에서 발견된 유방암과 비교해서 유의하게 유방촬영술로 발견된 경우가 많았으며(9/15, 60%와 7/45, 16%; p<0.001), 종양의 평균 크기가 작았고(17 mm와 24 mm; p<0.01), 미세석회화로만 나타난 증례가 많았으며
(3/15, 20%와 6/45, 13%; p<0.05), 조직학적으로 관상피내 암이 많았다(3/15, 20%와 3/45, 7%; p<0.01). 유방촬영술상 미세석회화를 동반하지 않는 종괴로 발견된 경우는 호르몬대 체요법도중 발견된 유방암군에서 67%(10/15), 일반 군에서 62%(28/45)로 통계학적 차이는 없었다.
고 찰
호르몬대체요법을 받은 여성의 20-40%에서 유방촬영술상 유방 실질 농도의 현저한 증가를 보인다고 하지만(10, 11, 19), 호르몬대체요법이 유방암 진단에 미치는 영향에 대해서는 아 직도 논란이 많은데, 이는 호르몬대체요법의 방법, 기간, 환자 의 나이, 유방조직의 호르몬수용체 등의 요인에 의해 유방실질 증가 및 유방촬영술의 정확도가 달라질 수 있기 때문이다 (6, 20-22). 최근의 보고들에 의하면 호르몬대체요법으로 인하여 유방암 발생은 약간 증가하지만, 환자의 진단병기 및 예후는 호르몬대체요법을 받지 않은 환자와 큰 차이가 없다고 한다 (22-25). 호르몬대체요법을 받는 동안 추적검사를 자주 함으 로써 유방암의 조기 발견이 가능하고 에스트로젠의 영향으로 분화가 좋은 암종이 발생하기 때문이다(26-29). 본 연구의 결 과도 호르몬대체요법을 받는 동안 진단된 유방암은 호르몬대 체요법과 무관한 일반 유방암에 비해 유방촬영술로 발견된 경
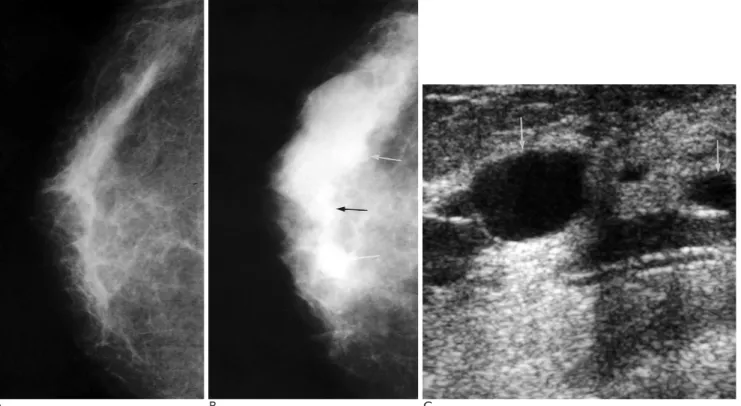
A B C
Fig. 2. A 54-year-old woman with fibrocystic change in the right breast.
A. Pretreatment craniocaudal mammogram shows scattered fibroglandular densities.
B. Craniocaudal mammogram obtained after 24 months of estrogen and progesterone replacement therapy shows the increase of breast parenchyma and formation of circumscribed nodules (arrows) in the central breast.
C. Ultrasonography shows the presence of multiple cysts (arrows). A surgical excision revealed fibrocystic change with multiple cysts and duct ectasia.
우가 만져지는 종괴로 발견된 경우보다 많았으며 평균 종괴의 크기도 유의하게 작았고 조직학적으로는 관상피내암이 많았다.
추적 유방촬영술에서 악성을 시사하는 소견으로는 새로운 종 괴나 국소적 실질밀도의 증가 및 미세석회화 등이 있는데 (11, 17, 18, 30, 31), 호르몬대체요법과 관계없이 조사한 연구에 의하면 악성종양의 가능성은 각각 21%, 20%, 30%로 보고된 바가 있다(17). 호르몬대체요법이후 생기는 유방병변은 대부 분 낭종을 포함한 양성병변이지만(2-4), 본 연구에서는 외과 적생검술을 시행한 증례만을 대상으로 하였으므로 악성비율이 60%(15/25)로 높았다. 호르몬대체요법시행후 새로 생긴 종괴 는 65%(11/17)가 악성이었고, 군집성 미세석회화 단독으로 보인 경우는 43%(3/7)가 악성으로 판정되었다. 침상형 종괴 와 주조형 미세석회화 병변은 모두 악성으로 판정되었지만 이 러한 악성종양의 전형적인 유방촬영술 소견을 보인 경우는 유 방암환자중 53%(8/15)뿐이었고 반 수 정도는 분명치 않은 음 영증가 또는 종괴형태로 나타나 유방촬영술상 조기진단이 힘 든 소견을 보였다. 본 연구에서 미세석회화 소견은 유방암 15 예 중 관상피내암 2예와 침윤성암 3예, 즉, 5예(33%)에서만 동반되었는데 일반 유방암에서 보고한 40-70%보다 낮았다 (17, 31). 침윤성암 12예 중 3예에서만 미세석회화가 관찰되 었다. 본 연구에서 확대촬영술을 모든 예에서 실행하지 못한 것이 미세석회화 소견이 낮은 원인이 될 수 있을 것이다. 본 연구에 영상유도하 조직생검증례를 포함시키지 않은 이유는 증 례들의 대부분이 2000년 이전에 모아진 것이며 이때까지 비 촉지병변에 대한 조직검사방법으로 외과의사가 영상유도하 조 직생검보다 외과적생검을 선호했기 때문이다.
호르몬대체요법후에 생기는 유방암이 일반 유방암과 유방촬 영술 소견이 다른가 여부, 특히 호르몬대체요법도중 발견된 유 방암이 미세석회화를 동반하지 않는 종괴로 흔히 보인다는 가 설을 검증하고자 하였으나 종괴만으로 발견된 경우가 호르몬 대체요법도중 발견된 유방암군에서는 67%(10/15), 일반 군에 서는 62%(28/45)로 통계학적 차이는 없었다.
호르몬대체요법후에 실질밀도의 증가와 더불어 새로 발견되 는 이상소견을 보다 정확히 파악하기 위해서는 호르몬대체요 법를 시행하기 전에 유방촬영술을 시행함으로써 기준영상으로 삼는 것이 중요하다(3, 4, 11). 이는 미세석회화를 동반하지 않는 유방암의 조기 발견 및 진단에 필수적이며 이전에 있던 양성병변을 새로 생긴 것으로 오진하여 수술하는 것을 막는데 도 필요하다.
고밀도유방에서 유방촬영술의 민감도 및 특이도는 저밀도유 방에서 보다 떨어지기에, 호르몬대체요법 전후로 임상 촉진과 초음파 검사를 병행하고 환자 자신의 정기적 자가유방검진을 유도한다면 유방촬영술 검사에만 의존하는 경우보다 유방암 조 기 발견 및 진단률을 높일 수 있을 것이다(9, 13). 본 연구의 15명 유방암 환자 중 4명(27%)은 추적검사에도 불구하고 다 음 유방촬영 시행전에 본인이 종괴를 촉지하여 유방암이 발견 된 기간암(interval cancer)이었다. 본 연구에서 임상 촉진상 유방암이 의심되었지만 초음파상 낭성병변으로 판독된 2예는 모두 섬유낭성변화로 병리학적으로 판명되었다. 촉지종괴 평가
에 있어 초음파의 유용성은 잘 알려져 있지만 초음파를 치밀 유방 여성에서 전부 시행할 경우 예상되는 다수 양성 병변의 발견과 불필요한 생검 등의 문제도 신중히 고려돼야 한다. 조 직검사가 필요한 병변의 기준을 정확히 설정하고 영상유도하 생검(image-guided core biopsy)을 이용한다면 양성 질환에 대한 불필요한 절제생검을 줄일 수 있을 것이다.
결론적으로 호르몬대체요법도중 발견된 유방암의 흔한 유방 촬영술 소견은 불명확형 또는 침상형 종괴였으며 종괴와 미세 석회화가 함께 보이는 경우 유방암의 가능성이 높았다. 초음파 는 유방촬영술상 발견된 병변이나 임상적으로 촉지된 종괴의 낭종여부 판단과 고형성종괴의 감별진단에 도움이 되었다. 호 르몬대체요법도중 진단된 유방암은 호르몬대체요법과 무관한 일반 유방암에 비해 흔히 유방촬영술의 이상으로 발견되었으 며 크기가 유의하게 작았고 조직학적으로 관상피내암이 많았 다. 본 연구는 외과적생검증례만을 후향적으로 분석한 한계가 있으므로 호르몬대체요법후에 생기는 유방암이 일반 유방암과 방사선학적 소견이 다른가 여부를 확인하기 위해서는 호르몬 대체요법을 시행하는 여성을 대상으로한 대규모의 전향적 연 구가 필요하다.
참 고 문 헌
1. Mishell DR Jr. Estrogen replacement therapy: an overview. Am J Obstet Gynecol 1989;161:1825-1827
2. Laya MB, Gallagher JC, Schreiman JS, Larson EB, Watson P, Weinstein L. Effect of postmenopausal hormonal replacement therapy on mammographic density and parenchymal pattern.
Radiology 1995;196:433-437
3. Greendale GA, Reboussin BA, Slone S, Wasilauskas C, Pike MC, Ursin G. Postmenopausal hormone therapy and change in mam- mographic density. J Nat Cancer Inst 2003;95:30-37
4. 전평, 이경상, 김선정 등. 폐경기후 여성 호르몬 투여에 따른 유방실 질의 변화. 대한방사선의학회지 1994;31:983-988
5. Magnusson C, Baron JA, Correia N, Bergstrom R, Adami HO, Persson I. Breast-cancer risk following long-term oestrogen- and oestrogen-progestin-replacement therapy. Int J Cancer 1999;81:
339-344
6. Colditz GA. Relationship between estrogen levels, use of hormone replacement therapy, and breast cancer. J Nat Cancer Inst 1998;
90:814-823
7. Henrich JB, Kornguth PJ, Viscoli CM, Horwitz RI. Postmenopausal estrogen use and invasive versus in situ breast cancer risk. J Clin Epidemiol 1998;51:1277-1283
8. Persson I, Thurfjell E, Bergstrom R, Holmberg L. Hormone re- placement therapy and the risk of breast cancer. Nested case-con- trol study in a cohort of Swedish women attending mammography screening. Int J Cancer 1997;72:758-761
9. 정미경, 오기근, 김미혜. 호르몬 대치요법이 여성 유방에 미치는 영 향. 대한방사선의학회지 1995;33:457-463
10. Laya MB, Larson EB, Taplin SH, White E. Effect of estrogen re- placement therapy on the specificity and sensitivity of screening mammography. J Nat Cancer Inst 1996;88:643-649
11. Stomper PC, Van Voorhis BJ, Ravnikar VA, Meyer JE.
Mammographic changes associated with postmenopausal hor- mone replacement therapy: a longitudinal study. Radiology 1990;174:487-490
12. Greendale GA, Reboussin BA, Sie A, et al. Effects of estrogen and estrogen-progestin on mammographic parenchymal density.
Postmenopausal Estrogen/Progestin Interventions (PEPI) Investigators. Ann Intern Med 1999;130:262-269
13. Persson I, Thurfjell E, Holmberg L. Effect of estrogen and estro- gen-progestin replacement regimens on mammographic breast parenchymal density. J Clin Oncol 1997;15:3201-3207
14. Leung W, Goldberg F, Zee B, Sterns E. Mammographic density in women on postmenopausal hormone replacement therapy.
Surgery 1997;122:669-673
15. Wolfe JN, Albert S, Belle S, Salane M. Breast parenchymal pat- terns: analysis of 332 incident breast carcinomas. AJR Am J Roentgenol 1982;138:113-118
16. Wolfe JN, Albert S, Belle S, Salane M. Breast parenchymal patterns and their relationship to risk for having or developing carcinoma.
Radiol Clin North Am 1983;21:127-136
17. Hussain HK, Ng YY, Wells CA, et al. The significance of new den- sities and microcalcification in the second round of breast screen- ing. Clin Radiol 1999;54:243-247
18. 강병철, 오기근, 이희대, 정우희. 유방암환자의 호르몬수용체와 유 방촬영술 소견과의 관계. 대한방사선의학회지 1994;31:989-994 19. Tabar L, Vitak B, Chen HH, et al. The Swedish Two-County Trial
twenty years later. Updated mortality results and new insights from long-term follow-up. Radiol Clin North Am 2000;38:625-651 20. Thurfjell EL, Holmberg LH, Persson IR. Screening mammogra-
phy: sensitivity and specificity in relation to hormone replacement therapy. Radiology 1997;203:339-341
21. Helzlsouer KJ, Couzi R. Hormones and breast cancer. Cancer 1995;76:2059-2063
22. Rosenberg RD, Hunt WC, Williamson MR, et al. Effects of age, breast density, ethnicity, and estrogen replacement therapy on screening mammographic sensitivity and cancer stage at diagnosis:
review of 183, 134 screening mammograms in Albuquerque, New Mexico. Radiology 1998;209:511-518
23. Roubidoux MA, Wilson TE, Orange RJ, Fitzgerald JT, Helvie MA, Packer SA. Breast cancer in women who undergo screening mam- mography: relationship of hormone replacement therapy to stage and detection method. Radiology 1998;208:725-728
24. Salmon RJ, Ansquer Y, Asselain B, Languille O, Lesec G, Remvikos Y. Clinical and biological characteristics of breast can- cers in post-menopausal women receiving hormone replacement therapy for menopause. Oncol Rep 1999;6:699-703
25. Bonnier P, Bessenay F, Sasco AJ, et al. Impact of menopausal hor- mone-replacement therapy on clinical and laboratory characteris- tics of breast cancer. Int J Cancer 1998;79:278-282
26. O’Conner IF, Shembekar MV, Shousha S. Breast carcinoma devel- oping in patients on hormone replacement therapy: a histological and immunohistological study. J Clin Pathol 1998;51:935-938 27. Schairer C, Gail M, Byrne C, et al. Estrogen replacement therapy
and breast cancer survival in a large screening study. J Nat Cancer Inst 1999;91:264-270
28. Cheek J, Lacy J, Toth-Fejel S, Morris K, Calhoun K, Pommier RF.
The impact of hormone replacement therapy on the detection and stage of breast cancer. Arch Surg 2002;137:1015-1019
29. Harvey JA, Pinkerton JV, Herman CR. Short-term cessation of hor- mone replacement therapy and improvement of mammographic specificity. J Nat Cancer Inst 1997;89:1623-1625
30. Nielson NS, Poulsen HS. Relation between mammographic find- ings and hormonal receptor content in breast cancer. AJR Am J Roentgenol 1985;145:501-504
31. Wilhelm MC, de Paredes ES, Pope T, Wanebo HJ. The changing mammogram. A primary indication for needle localization biopsy.
Arch Surg 1986;121:1311-1314
J Korean Radiol Soc 2004;50:65-71
Address reprint requests to : Woo Kyung Moon, M.D., Department of Radiology, Seoul National University College of Medicine and the Institute of Radiation Medicine, SNUMRC, 28 Yongon-dong, Chongno-gu, Seoul 110-744, Korea.
Tel. 82-2-760-2584 Fax. 82-2-743-6385 E-mail: moonwk@radcom.snu.ac.kr
Abnormal Imaging Findings of the Breast Related to Hormone Replacement Therapy: Analysis of Surgically Excised Cases1
Woo Kyung Moon, M.D., Hyung-Seok Kim, M.D.2, Joo Hee Cha, M.D., Kyung Soo Cho, M.D., Eun Wan Choi, M.D., Yu-Jin Lee, M.D., Sun Yang Chung, M.D.3, Nariya Cho, M.D.4, Jung-Gi Im, M.D.
1Department of Radiology, Seoul National University College of Medicine and the Institute of Radiation Medicine, SNUMRC
2Department of Radiology, Wooridul Spine Hospital
3Department of Diagnostic Radiology, Bundang CHA General Hospital
4Department of Diagnostic Radiology, Gil Medical Center
Purpose: To correlate the mammographic and ultrasonographic findings with the pathologic results in women undergoing hormone replacement therapy (HRT), and to determine the characteristic clinical, mammographic or histologic findings of breast cancer in these patients.
Materials and Methods: Twenty-five breast lesions in 25 patients aged 44-65 (mean, 55.5) years undergoing HRT were surgically removed due to abnormal mammographic findings or the presence of palpable masses.
Mammograms in all patients and ultrasonograms in 23 were retrospectively analyzed in terms of the shape and margin of the mass, and microcalcifications, and the imaging findings were correlated with the pathologic results. As a control group, 45 cancer patients not undergoing HRT were selected. Using the student t test, de- tection methods, tumor size, mammographic findings, and the proportion of intraductal cancers were com- pared between the two groups.
Results: Surgical excision revealed ten benign lesions (four fibroadenomas and six cases of fibrocystic change) and 15 cancers (three intraductal and twelve invasive ductal cancers). Abnormal findings at mammography were a mass in 16 cases, clustered microcalcifications in seven, and a mass with microcalcifications in two.
Mammography showed that all four circumscribed masses were benign. Five of seven ill-defined masses (71%) and all six spiculated masses were malignant. Three of seven cases (43%) with microcalcification, and both with a mass and microcalcification, were malignant. In two cases in which ultrasonography revealed cystic lesions, histologic examination showed that fibrocystic change had occurred. Compared to non-HRT-re- lated cancers, HRT-related cancers were more often detected by mammography (60% vs 16%; p <0.001), smaller (17 mm vs 24 mm, p <0.01), showed microcalcification only (20% vs 13%; p <0.05), and were intra- ductal (20% vs 7%; p <0.01).
Conclusion: In patients with HRT, mammographic findings of an ill-defined or spiculated mass, or one with microcalcifications, were associated with breast cancer. Compared to non-HRT-related cancers, breast cancers in patients undergoing HRT tend to manifest more frequently as a mammographic abnormality, and to be in- traductal.
Index words :Breast neoplasms Breast radiography Breast neoplasms, US Hormones