DOI : 10.3341/jkos.2008.49.12.1954
당뇨병 환자에서 방수흐림의 정량적 분석
최철영1⋅이준용1⋅김준모1⋅박기호2⋅이은정3
성균관대학교 의과대학 강북삼성병원 안과학교실1, 서울대학교 의과대학 안과학교실2, 성균관대학교 의과대학 강북삼성병원 내과학교실3
목적: 망막의 미세혈관 손상을 반영하는 방수흐림에 대한 당뇨병의 영향을 알아보기 위해 당뇨병 환자에서 방수흐림을 정량적으로 분석하였다.
대상과 방법: 당뇨망막병증이 없는 당뇨병 환자 80명 160안, 정상 대조군 21명 42안 및 당뇨망막병증 대조군 20명 40안을 대상으로 측정한 방수흐림을 비교하였고, 당뇨망막병증이 없는 당뇨병 환자에서 방수흐림과 당뇨망막병증의 위 험인자 사이의 상관관계를 분석하였다.
결과: 방수흐림은 당뇨망막병증군에서 가장 높았고, 당뇨망막병증이 없는 당뇨병 환자, 정상대조군 순서였으며, 통계적 으로 유의한 차이가 있었다(p<0.01). 당뇨망막병증의 위험인자들과 방수흐림 측정값 사이에는 통계적 상관관계가 없 었다(p>0.05).
결론: 당뇨망막병증이 없는 당뇨병 환자에서도 망막 미세혈관 손상이 진행되는 것으로 생각된다.
<대한안과학회지 2008;49(12):1954-1960>
<접수일 : 2008년 8월 1일, 심사통과일 : 2008년 11월 24일>
통신저자 : 김 준 모
서울시 종로구 평동 108 성균관대학교 강북삼성병원 안과 Tel: 02-2001-2250, Fax: 02-2001-2262 E-mail: kjoonmo@dreamwiz.com
당뇨망막병증은 당뇨병성 신병증, 당뇨병성 신경병 증과 함께 당뇨병의 3가지 중요 미세혈관 합병증 가운 데 하나로, 25세 이상 성인에서 시력손상을 초래하는 가장 흔한 원인이다.1 당뇨망막병증에 의한 시력 손상 을 줄이기 위해서는 당뇨망막병증을 조기에 진단하여 광응고술 등 신속한 치료를 시행하는 것이 중요하다.2 당뇨망막병증의 위험인자로는 당뇨병 유병기간, 고혈당 등이 있으며,1 방수흐림(aqueous flare)도 당뇨망막 병증에 의한 망막의 미세혈관 변성을 반영하는 지표로 알려져 있다.3
당뇨망막병증 환자에서 관찰되는 혈액망막장벽(blood- retinal barrier)의 파괴는 혈액방수장벽의 파괴와 상 관관계가 있으며,3 그로 인해 당뇨망막병증 환자에서 방수흐림이 증가된다. 기존의 연구에서도 방수흐림은 당뇨망막병증의 혈관 손상 정도를 반영하는 임상적 지표로 보고되었다.3-5 또한 당뇨망막병증에서 방수흐 림의 강도와 당뇨망막병증의 진행 정도, 당뇨병 이환
기간, 환자의 나이, 알부민뇨의 중증도 등의 임상지표 (clinical parameters) 사이에 유의한 상관관계가 있다는 것은 여러 연구에서 보고되었다.3,6-9 그러나 당 뇨망막병증이 없는 당뇨병 환자의 경우에는 정상 대조 군에 비해 방수흐림이 증가된다는 보고도 있지만,8 정 상 대조군과 차이가 없다는 보고도 있다.3,5
Laser flare photometer는 방수흐림의 정도를 객 관적으로 정량화할 수 있는 검사기구이며,10-14 He-Ne 레이저를 전방 내로 주사한 후 산란되어 나오는 빛의 강도를 측정하여 방수흐림의 정도를 계측한다. 빛의 강도는 산란된 광자(photon)를 photon-counting photomultiplier로 계수하여 측정되며, 측정 결과는 photon count per millisecond (ph/ms) 단위로 표현된다. 이 기기는 세극등 현미경을 통한 주관적 관 찰에 비해 방수흐림의 정량이 가능하고, 과거에 사용되 었던 전방형광측정법에 비해 비침습적이며 측정 시간이 짧고 민감도 및 재현성이 높아서 방수흐림 및 전방세포 의 정량검사로 가장 널리 사용되고 있다.15
이에 저자들은 당뇨망막병증이 없는 당뇨병 환자에 서 방수흐림을 정량적으로 측정하여 정상대조군 및 당 뇨망막병증군의 방수흐림 측정값과 비교하고, 당뇨병 이환 기간 등의 당뇨망막병증 위험인자와 방수흐림의 강도 사이에 유의한 상관관계가 있는지 알아보고자 하 였다.
DM* without DMR†(p<0.001) DM with DMR (p<0.001) NL‡control group (p<0.001) Figure 1. Correlations of flare photometer values (ph/ms) between the right and left eyes in 3 groups. * DM=diabetes mellitus;
†DMR=diabetic retinopathy; ‡NL=normal.
대상과 방법
본원 내분비내과에서 당뇨병을 확진 받고 본원 안과 에서 당뇨합병증 검사를 시행 받은 환자들 중 당뇨망막 병증이 없는 80명 160안의 실험군을 대상으로 단면조 사연구(cross-sectional study)를 시행하였다. 또 당뇨병 및 안과 질환의 과거력이 없는 정상인 21명 42 안을 정상 대조군(normal control group)으로 정하 고, 양안 모두에서 ETDRS 분류 상 중등도(moderate) 이상의 동일한 등급(grade)의 당뇨망막병증이 진단된 20명 40안을 당뇨망막병증 대조군으로 정하여, 실험군 과 대조군 간의 방수흐림 평균값을 비교하였다. 방수흐 림에 영향을 줄 수 있는 국소적 또는 전신적 염증질환, 스테로이드 및 점안제 사용, 안구 외상과 출혈, 안과 수 술의 과거력, 안저 관찰에 영향을 미치는 각막변성과 혼탁, 홍채 이상, LOCS III 분류 상 3도(grade) 이 상인 피질 및 핵 낭하 백내장이 있는 경우에는 본 연구 에서 제외하였다.
각각의 대상군에 대하여 나이, 성별 및 병력을 기록하 고 안압과 Laser flare photometer (Kowa com- pany, Tokyo, Japan) 검사를 시행하였다. 당뇨망막 병증이 없는 당뇨병 환자에서는 추가적으로 당뇨병 유 병기간, 공복혈당(fasting plasma glucose; FPG), 식후 2시간 혈당(2-hour postprandial plasma glucose; 2-h PG), 당화혈색소(HbA1c), 수축기 및 이완기 혈압, 혈장 총콜레스테롤(total cholesterol;
TC), 중성지방(TG), 저밀도지단백(LDL) 및 고밀도 지단백(HDL) 콜레스테롤, 임의 알부민뇨(random urine albuminuria) 수치를 기록하였다. 혈당 수치 가 혈당조절목표(FPG<130 mg/dL, 2-h PG<180 mg/dL, HbA1c<7%)16 이상인 경우, 수축기 혈압 140 이상 또는 이완기 혈압 100 이상인 경우, 혈장 콜레스테롤 수치가 High level (TC>240 mg/dl,
TG>200 mg/dl, LDL cholesterol>160 mg/dl, HDL cholesterol<40 mg/dl)17 이상인 경우를 조절이 불량 한 상태(poorly-controlled state)로 정의하였다.
당뇨망막병증은 양안 산동 하에 도상검안경검사 및 90-디옵터 비접촉성 안저 렌즈를 이용한 세극등현미경 검사를 시행하여 진단하였으며, 정확한 ETDRS 병기 (grading) 결정을 위해 필요한 경우에는 안저촬영 및 형광안저혈관조영술을 시행하였다. Laser flare photo- meter는 한 명의 숙련된 검사자가 각 피검자마다 일정 한 측정값이 2회 연속하여 기록될 때까지 반복(4~8 회) 측정하였다. Laser flare photometer 검사자에 게는 환자에 대한 정보를 제공하지 않았다.
통계적 분석을 위해 SPSS program (version 15.0:
Chicago, IL)을 사용하였으며, 유의수준은 0.05%
미만인 경우로 정의하였다. 실험군, 정상대조군 및 당뇨 망막병증 대조군의 방수흐림 차이는 one-way ANOVA 를 이용하여 분석하였고, 연령 및 당뇨망막병증의 위험 인자와 방수흐림의 상관관계는 Pearson correlation analysis로 검증하였다. 성별, 우안과 좌안 등에 따른 방수흐림 차이의 검증에는 Independent- samples T test를 사용하였다.
결 과
당뇨망막병증이 없는 당뇨병 환자(실험군) 80명 160 안과 정상 대조군 21명 42안 및 당뇨망막병증 대조군 20명 40안을 대상으로 단면조사연구를 시행하였다. 평 균 연령은 실험군 51.8±10.9세, 정상대조군 30.4±
2.8세, 당뇨망막병증 대조군 58±13.5세로 각 군간 차 이가 있었으나(p<0.001), 연령과 방수흐림의 상관분석 결과 실험군(p=0.122), 정상 대조군(p=0.310), 당 뇨망막병증 대조군(p=0.213) 모두에서 통계적 유의성 이 관찰되지 않았다.
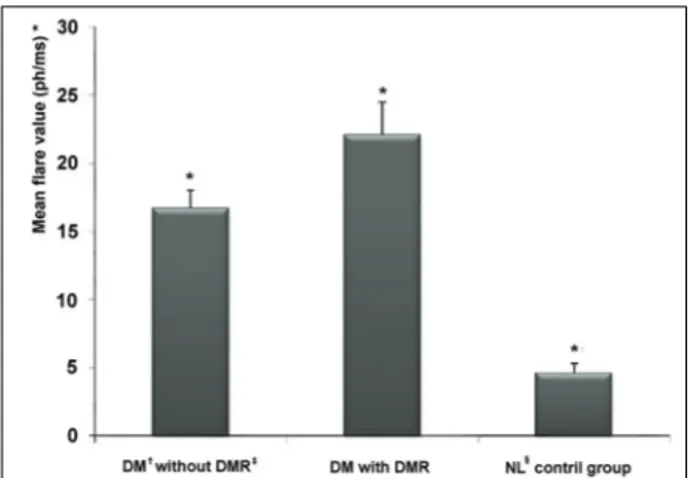
Figure 2. Comparison of mean flare photometer values among 3 groups. (one-way ANOVA, p<0.001). †DM=diabetes mellitus;
‡DMR=diabetic retinopathy; § NL=normal. * (Mean±standard deviation) is (16.7±11.8 ph/ms) in DM without DMR, (22.1±10.6 ph/ms) in DM with DMR, and (4.6±3.1 ph/ms) in normal control group.
Risk factors of diabetic retinopathy Correlations with flare photometer values (ph/ms) Pearson correlation coefficient P value
Age 0.17 0.12
Systolic BP* -0.20 0.09
Diastolic BP -0.13 0.26
DM†duration (years) 0.05 0.65
FPG‡(mg/dL) -0.02 0.88
2-h PG§ (mg/dL) -0.01 0.92
HbA1c∏ (%) -0.16 0.18
Albuminuria (mg/L) 0.01 0.95
Total cholesterol (mg/dL) 0.07 0.54
Triglyceride (mg/dL) -0.07 0.54
HDL# cholesterol (mg/dL) 0.23 (*) 0.05
LDL** cholesterol (mg/dL) -0.01 0.94
* BP=blood pressure; †DM=diabetes mellitus; ‡FPG=fasting plasma glucose; §2-h PG=2-hour postprandial plasma glucose;
∏HbA1c=hemoglobin A1c; #HDL=high density lipoprotein; ** LDL=low density lipoprotein Correlation is significant at the 0.05 level (2-tailed).
Table 1. Correlations of flare photometer values of diabetic patients without diabetic retinopathy with risk factors of diabetic retinopathy
남녀 비는 3:1로 각 군간 유의한 차이가 없었으며, 성별에 따른 방수흐림 평균값도 실험군(p=0.567), 정상 대조군(p=0.265) 및 당뇨망막병증 대조군(p=
0.375) 모두 유의한 차이가 없었다.
우안과 좌안의 방수흐림은 실험군에서 우안 16.1±
12.1 ph/ms 좌안 17.3±13.1 ph/ms, 정상대조군에 서 우안 5.1±3.8 ph/ms 좌안 4.2±2.6 ph/ms, 당뇨 망막병증 대조군에서 우안 20.5±9.3 ph/ms 좌안
23.6±12.8 ph/ms이었다. 우안과 좌안의 방수흐림 평 균값을 비교한 결과 실험군(p=0.543), 정상대조군 (p=0.402), 당뇨망막병증 대조군(p=0.382) 모두 우안과 좌안의 측정값 사이에 유의한 차이가 없이 유사 하였으며, 상관분석 결과 세 군 모두 우안과 좌안의 방 수흐림 사이에 통계적으로 유의한 상관관계가 관찰되었 다(p<0.001)(Fig. 1). 또한 실험군(16.7±11.8 ph/
ms), 정상대조군(4.6±3.1 ph/ms) 및 당뇨망막병증 대조군(22.1±10.6 ph/ms)의 방수흐림 평균값을 one -way ANOVA를 이용하여 분석한 결과 통계적으로 유의한 차이가 있었다(p<0.001)(Fig. 2).
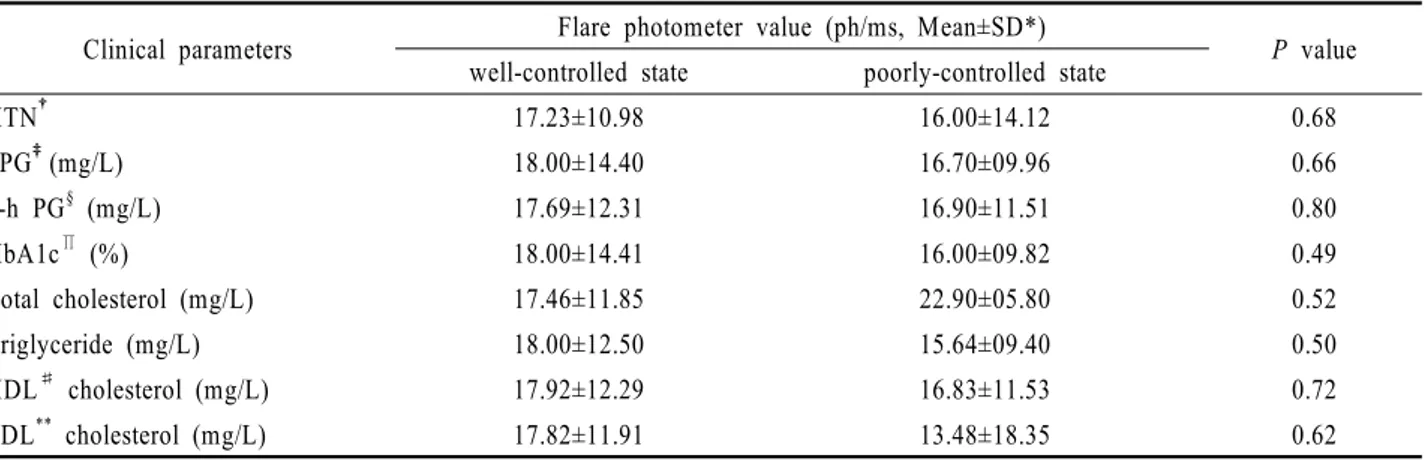
당뇨망막병증이 없는 당뇨병 환자에서 당뇨병 유병 기간, 고혈당, 당화혈색소, 고혈압, 고지혈증 및 단백뇨 등의 당뇨망막병증 위험인자와 방수흐림의 상관관계를 분석한 결과 유의한 상관관계가 관찰되지 않았으며 (Table 1), 각각의 위험인자에서 조절이 양호한 군과 불량한 군 사이의 방수흐림 평균값에도 유의한 차이가 없었다(Table 2).
고 찰
당뇨망막병증은 성인 실명의 가장 흔한 원인으로, 시 력 악화를 방지하기 위해서는 조기 진단 및 관리가 중 요하다. ETDRS에서는 심한 비증식당뇨망막병증 및 초기 증식당뇨망막병증에서 신속한 범망막광응고술을 권장하고 있다.2
Clinical parameters Flare photometer value (ph/ms, Mean±SD*)
P value well-controlled state poorly-controlled state
HTN† 17.23±10.98 16.00±14.12 0.68
FPG‡(mg/L) 18.00±14.40 16.70±09.96 0.66
2-h PG§ (mg/L) 17.69±12.31 16.90±11.51 0.80
HbA1c∏ (%) 18.00±14.41 16.00±09.82 0.49
Total cholesterol (mg/L) 17.46±11.85 22.90±05.80 0.52
Triglyceride (mg/L) 18.00±12.50 15.64±09.40 0.50
HDL# cholesterol (mg/L) 17.92±12.29 16.83±11.53 0.72
LDL** cholesterol (mg/L) 17.82±11.91 13.48±18.35 0.62
* SD=standard deviation; †HTN=hypertension; ‡FPG=fasting plasma glucose; §2-h PG=2-hour postprandial plasma glucose;
∏HbA1c=hemoglobin A1c; #HDL=high density lipoprotein; ** LDL=low density lipoprotein.
Table 2. Comparison of mean flare photometer values between well- and poorly-controlled state
당뇨망막병증은 모세혈관 내피세포의 소실, 기저막 의 비후, 미세혈관류 등 망막의 미세혈관 손상에 의해 발생되며, 그 결과 혈액망막장벽 및 혈액방수장벽이 파 괴되어 망막부종, 삼출물, 망막출혈이 나타나고 방수흐 림이 증가된다. 그러므로 방수흐림은 당뇨망막병증에 의한 혈액망막장벽의 손상을 직접 반영하는 유의한 지 표로 보고되었다.3
방수흐림은 세극등 현미경이나 전방형광측정법을 사 용하여 관찰할 수 있다. 그러나 세극등 현미경 소견에 따라 방수흐림의 등급(grade)을 나눌 경우, 전문가에 의한 검사라도 다소 주관적이므로 정량화하여 변화를 평가하기 어렵다. 전방형광측정법은 침습적인 방법으로 현재는 임상적 사용이 활발하지 않다. 본 연구에서 사 용된 Laser flare photometer는 민감도 및 재현성 이 높고 비침습적인 검사방법으로, 방수흐림의 정량적 연구에서 현재 가장 널리 사용되고 있다.
Guillen-Monterrubio et al18은 flare photo- meter를 사용하여 정상인의 방수흐림을 측정한 결과 우안과 좌안 및 여성과 남성의 방수흐림에는 유의한 차 이가 없다고 보고 하였다. 본 연구에서도 우안과 좌안 및 성별에 따른 방수흐림의 차이는 없었으며, 우안과 좌안의 방수흐림 사이에는 통계적으로 유의한 상관관계 가 있었다. Tost et al6은 당뇨망막병증 환자의 연령과 방수흐림 사이에 유의한 상관관계를 보고하였으나, 본 연구에서는 이러한 상관관계가 관찰되지 않았다. 이는 본 연구에서 환자들을 당뇨망막병증이 없는 당뇨병 환 자, 정상대조군 및 당뇨망막병증 환자로 층화(strati- fication) 하였고, 각 군 내에서는 연령 분포가 비교적 균일하였기 때문으로 생각된다.
당뇨망막병증이 없는 당뇨병 환자나 정상대조군에 비해 당뇨망막병증 환자에서 방수흐림이 유의하게 증가
된다는 것이 기존 연구의 일치된 결론이며,3,4,6,7 본 연 구의 결과도 이와 부합하였다. 반면, 당뇨망막병증이 없는 당뇨병 환자와 정상대조군의 방수흐림 사이에 유 의한 차이가 있는지에 대해서는 연구자에 따라 결론이 상이하였다. Ino-ue et al3 및 Oshika et al5은 당뇨 망막병증이 없는 당뇨병 환자의 방수흐림은 정상 대조 군과 유의한 차이가 없다고 하였으나, Nguyen et al8 은 당뇨망막병증이 없는 경우에도 여전히 당뇨병 환자 의 방수흐림이 정상대조군에 비해 유의하게 높다고 하 였다. 본 연구에 따르면 당뇨망막병증이 없는 경우에도 당뇨병 환자군에서 정상대조군보다 방수흐림 평균값이 통계적으로 유의하게 높았다. 이로 보아 당뇨망막병증 이 없는 당뇨병 환자에서도 망막 미세혈관의 손상이 발 생하는 것으로 생각된다.
본 연구에서 정상대조군의 방수흐림 평균값은 4.6±3.1 ph/ms이었으며, 이 수치는 Guillen-Mon terrubio et al18이 보고한 정상인의 방수흐림 평균값(4.5)과 유 사하다. 그러나 당뇨병 환자의 방수흐림 평균값은 기존 의 연구들과 본 연구의 수치가 각각 상이하였다.3-5,7,9 또 본 연구를 포함하여 방수흐림을 정량 분석한 연구들 은 제한된 숫자의 당뇨병 환자를 대상으로 방수흐림을 측정한 단면조사연구라는 한계점이 있다. 그러므로 본 연구 결과 당뇨망막병증이 없는 당뇨병 환자, 정상대조 군 및 당뇨망막병증 환자의 방수흐림 사이에 통계적으 로 유의한 차이는 확인 되었으나, 이들 집단을 구분할 수 있는 방수흐림의 기준값(cutoff value)을 규명하기 위해서는 충분한 대상군을 포함하는 전향적 연구가 필 요할 것으로 생각된다.
당뇨망막병증의 예후를 향상시키기 위해서는 질환의 조기 진단이 중요하기 때문에, 당뇨망막병증의 위험인 자를 규명하기 위한 연구가 활발히 진행되었다.1,19-26
지금까지 알려진 당뇨망막병증의 위험인자로는 당뇨병의 유병기간이 가장 중요하며,1 이 외에 고혈당,19 당화혈 색소,20 고혈압,21,22 단백뇨,23,24 고지혈증25,26 등이 있다.
그러나 이들 인자들은 당뇨병의 전신적 합병증 발생 위 험을 반영하는 지표이며, 망막의 미세혈관 손상을 특 이적으로 반영할 수 있는지에 대해서는 알려진 바가 없다.
당뇨병 환자에서 방수흐림을 정량 분석한 기존 연구 에서 Tost et al6은 당뇨병 환자의 연령과 방수흐림 사 이에 유의한 상관관계가 있다고 하였고, Blum et al4 은 알부민뇨와 방수흐림의 상관관계를 보고하였다.
Zaczek et al7은 방수흐림과 당뇨병 유병기간 사이에 상관관계가 있다고 하였으나, Moriarty et al9은 방 수흐림과 유병기간 사이에는 상관성이 없는 것으로 보 고하였다. 저자들은 당뇨망막병증이 없는 당뇨병 환자 들을 대상으로 당뇨망막병증의 위험인자로 알려진 당뇨 병 유병기간, 고혈당, 당화혈색소, 고혈압, 고지혈증 및 단백뇨와 방수흐림의 상관관계를 분석하였다. 고혈당의 지표로는 공복혈당 및 식후 2시간 혈당을, 고지혈증의 지표로는 혈장 총콜레스테롤, 중성지방, 저밀도지단백 (LDL) 및 고밀도지단백(HDL) 콜레스테롤을 사용하 였고, 단백뇨의 지표로는 임의 알부민뇨를 사용하였다.
각 지표의 측정치가 해당 지표의 진단기준 및 조절 목 표치를 벗어나는 경우 조절이 불량한 상태(poorly- controlled state)로 판정하였다.
본 연구 결과 당뇨병 유병기간, 고혈당, 당화혈색소, 고혈압, 고지혈증 및 단백뇨 등 당뇨망막병증 위험 인 자와 방수흐림 사이에는 통계적으로 유의한 상관관계가 관찰되지 않았다. 또한 각각의 위험인자에서 조절이 양 호한 군과 불량한 군 사이의 방수흐림 평균값에도 유의 한 차이가 없었다. 그러므로 이들 위험인자들은 당뇨망 막병증의 발생과 유의한 상관관계가 있기는 하지만, 당 뇨병에 의한 망막의 미세혈관 손상을 직접적으로 반영 하지는 확실하지 않으며, 향후 이에 대한 연구가 필요 할 것으로 생각된다.
본 연구의 제한점은 단면조사연구이기 때문에 방수 흐림의 장기 변동을 확인하지 못하였고, 장기간의 전향 적 관찰을 통해 높은 방수흐림과 당뇨망막병증 발생 사 이의 상관성을 실제로 확인하지 못한 점이다. 당뇨망막 병증이 없는 당뇨병 환자군, 정상대조군 및 당뇨망막병 증 대조군의 평균 연령은 통계적으로 유의한 차이가 있 었으나(p<0.001), 연령과 방수흐림의 상관분석 결과 세 군 모두에서 통계적 유의성이 관찰되지 않았으므로 연령에 의한 교란 효과는 없는 것으로 생각된다.
요약하면 방수흐림은 당뇨망막병증군에서 가장 높았 고, 당뇨망막병증이 없는 당뇨병 환자, 정상대조군 순
서였으며, 당뇨망막병증이 없는 경우에도 당뇨병 환자 군에서 정상대조군보다 방수흐림 평균값이 통계적으로 유의하게 높았다(p<0.01). 이로 보아 당뇨망막병증이 없는 당뇨병 환자에서도 망막 미세혈관의 손상이 발생 하는 것으로 생각된다. 이미 알려진 당뇨망막병증의 위 험인자들과 방수흐림 측정값 사이에는 통계적 상관관계 가 없었으며, 당뇨망막병증이 없는 당뇨병 환자, 정상 대조군 및 당뇨망막병증 환자를 구분할 수 있는 방수흐 림의 기준값을 규명하기 위해서는 좀 더 많은 환자를 대상으로 하는 전향적 연구가 필요할 것으로 생각된다.
참고문헌
1) Jung H. Treatment of systemic disease: Diabetic Mellitus and Eye. Seoul: Seoul National University Edit co, 2000;145-8.
2) Early Treatment Diabetic Retinopathy Study Research Group.
Early photocoagulation for diabetic retinopathy.Early Treatment Diabetic Retinopathy Study Report No 9. Ophthalmology 1991;98:766-85.
3) Ino-ue M, Azumi A, Shirabe H, et al. Laser flare in diabetics:
correlation with retinopathy and aqueous protein concentration.
Br J Ophthalmol 1995;79:299-300.
4) Blum M, Muller UA, Höche A, et al. Flare measurement and albuminuria in type I diabetics. Klin Monatsbl Augenheilkd 1998;212:80-3.
5) Oshika T, Kato S, Funatsu H. Quantitative assessment of aqueous flare intensity in diabetes. Graefes Arch Clin Exp Ophthalmol 1989;227:518-20.
6) Tost F, Heilmann P, Lautenschlager C. Aqueous flare measurement with a laser flare cellmeter in eyes with diabetic retinopathy. Ophthalmologica 1995;209:56-9.
7) Zaczek A, Hallas K, Zetterstrom C. Aqueous flare intensity in relation to different stages of diabetic retinopathy. Eur J Ophthalmol 1999;9:158-64.
8) Nguyen NX, Schonherr U, Kuchle M. Aqueous flare and retinal capillary changes in eyes with diabetic retinopathy.
Ophthalmologica 1995;209:145-8.
9) Moriarty AP, Spalton DJ, Moriarty BJ, et al. Studies of the blood-aqueous barrier in diabetes mellitus. Am J Ophthalmol 1994;117:768-71.
10) Sawa M, Tsurimaki Y, Tsuru T, Shimizu Hl. New quantitative method to determine protein concentration and cell number in the aqueous in vivo. Jpn J Ophthalmol 1988;32:132-42.
11) Gonzales CA, Ladas JG, Davis JL, et al. Relationships between laser flare photometry values and complications of uveitis. Arch Ophthalmol 2001;119:1763-9.
12) Ladas JG, Yu F, Loo R, et al. Relationship between aqueous humor protein level and outflow facility in patients with uveitis. Invest Ophthalmol Vis Sci 1992;33:2878-84.
13) Guex-Crosier Y, Pittet N, Herbort CP. Sensitivity of laser flare photometry to monitor inflammation in uveitis of the posterior
segment. Ophthalmology 1995;102:613-21.
14) Guex-Crosier Y, Pittet N, Herbort CP. Sensitivity of laser flare photometry in the appraisal and management of intraocular inflammation in uveitis. Ophthalmology 1994;101:728-35.
15) Shah SM, Spalton DJ, Tayor JC. Correlation between laser flare measurements and anterior chamber protein concentrations.
Invest Ophthalmol Vis Sci 1992;33:2878-84.
16) Kasper DL. Harrison’s Principles of internal medicine, 6th ed.
New York: McGraw-Hill Companies, 2005;2153-4.
17) Executive summary of the third report of the national cholesterol education program (NCEP) expert panel on detection, evaluation and treatment of high blood cholesterol in adults (adult treatment panel III): Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults. JAMA 2001;285:2486-97.
18) Guillen-Monterrubio OM, Hartikainen J, Taskinen K, Saari KM. Quantitative determination of aqueous flare and cells in healthy eyes. Acta Ophthalmol Scand 1997;75:58-62.
19) Klein R, Klein BE, Moss SE, et al. Four year incidence and progression of diabetic retinopathy when age at diagnosis is 30 years or more. Arch Ophthalmol 1989;107:244-9.
20) Cho YY, Kim CS, Ji NC. Relationship of diabetic retinopathy
and glycosylated hemoglobin (HbA1c). J Korean Ophthalmol Soc 1994;35:552-7.
21) Sjolie AK. Blood pressure and retinopathy in insulin treated diabetic patients with early onset. Acta Ophthalmol 1985;
173:S48-9.
22) Knowler WC, Bennett PH, Ballintine EJ. Increased incidence of retinopathy in diabetics with elevated blood pressure. New Eng J Med 1980;302:645-50.
23) Jerneld B, Algvere P. Proteinuria and blood glucose levels in a population with diabetic retinopathy. Am J Ophthalmol 1987;104:283-9.
24) Weber B, Burger W, Harman R, et al. Risk factors for the development of retinopathy in children and adolescent with type I diabetes mellitus. Diabetologia 1986;29:23-9.
25) Klein BE, Moss SE, Klein R, Surawicz TS. Relationship of serum cholesterol to retinopathy and hard exudates: The Wisconsin epidemiologic study of diabetic retinopathy.
Ophthalmology 1991;98:1261-5.
26) Chew Ey, Klein ML, Ferris FL 3rd, et al. For the ETDRS research group. Association of elevated serum lipid levels with retinal hard exudates in diabetic retinopathy. Arch Ophthalmol 1996;114:1079-84.
=ABSTRACT=
Quantitative Analysis of Aqueous Flare in Diabetic Patients
Chul Young Choi, M.D.
1, Jun Yong Lee, M.D.
1, Joon Mo Kim, M.D.
1Ki Ho Park, M.D.
2, Eun Jung Rhee, M.D.
3Department of Ophthalmology, Kangbuk Samsung Hospital, Sungkyunkwan University School of Medicine1, Seoul, Korea Department of Ophthalmology, Seoul National University College of Medicine2, Seoul, Korea
Department of Endocrinology and Metabolism, Kangbuk Samsung Hospital, Sungkyunkwan University School of Medicine3, Seoul, Korea
Purpose: We performed quantitative analysis of aqueous flare to evaluate the influence of diabetes mellitus on the flare values reflecting microvascular injuries of the retina.
Methods: We compared aqueous flare values of diabetic patients without diabetic retinopathy (80 patients, 160 eyes), with those of normal control group (21 persons, 42 eyes) and diabetic retinopathy patients (20 patients, 40 eyes). The correlation between flare values and the risk factors of diabetic retinopathy was evaluated in diabetic patients without diabetic retinopathy.
Results: Flare values were highest in diabetic retinopathy patients, and higher in diabetic patients without diabetic retinopathy than normal control group with statistical significance (p<0.01). Flare values were not significantly correlated with the risk factors of diabetic retinopathy.
Conclusions: Microvascular injury appears to be developed in diabetic patients without diabetic retinopathy.
J Korean Ophthalmol Soc 2008;49(12):1954-1960
Key Words: Aqueous flare, Diabetes mellitus, Diabetic retinopathy
Address reprint requests to Joon Mo Kim, M.D.
Department of Ophthalmology, Kangbuk Samsung Hospital, Sungkyunkwan University School of Medicine
#108 Pyung-dong, Jongro-gu, Seoul 110-746, Korea
Tel: 82-2-2001-2250, Fax: 82-2-2001-2262, E-mail: kjoonmo@dreamwiz.com